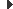Tipus i documents de la història clínica
Actualment, la història clínica d’atenció primària (HCAP) està instaurada en suport electrònic en el 100 per cent dels centres. Encara que en desús, també cal conèixer el format en paper, ja que els documents propis d’aquesta HCAP tenen unes característiques particulars i el format en paper permet tenir una visió més clara de la seva estructura i comprendre millor les característiques i els documents que la componen.
Documents específics de la història clínica en atenció primària
La història clínica en l’atenció primària és el document fonamental de tot el sistema de registre de la informació d’aquest nivell d’atenció assistencial. Actualment és electrònica, i en deriven altres registres.
Tipus de registres a l’atenció primària
En atenció primària es recullen els següents registres:
- Història clínica d’atenció primària (HCAP)
- Fitxer de vacunes a pediatria
- Fitxer d’edat i sexe
- Fitxer d’activitat
- Comunicats d’incapacitat laboral temporal (ILT)
- Registre d’estructura (personal, magatzem, receptes)
- Reclamacions i suggeriments
- Conjunt mínim bàsic de dades d’atenció primària (CMBD-AP)
Amb la història clínica electrònica (HCE) aquests registres deriven directament de la història clínica i/o són el resultat d’explotar les dades de la HCAP.
L’objectiu principal de la HCAP és agrupar la informació necessària del procés d’atenció a la persona.
Hi ha alguns trets que diferencien els registres en la HC de l’atenció primària (AP) dels de l’atenció hospitalària:
Contacte o visita
S’anomena contacte o visita a qualsevol tipus d’entrevista de caràcter assistencial entre el pacient i algun dels professionals que formen part de l’equip d’atenció primària (EAP), o d’un centre d’atenció continuada, i que generi un enregistrament en la història clínica (HC) del pacient.
- En l’AP, la relació “persona-metge”, i per tant l’atenció, és intermitent. En un hospital, l’atenció des de l’ingrés fins a l’alta és contínua. En l’AP, la persona pren la iniciativa del contacte (visita), mentre que en un hospital, des de l’ingrés el contacte parteix del personal sanitari.
- En l’atenció primària és difícil definir quan comença i acaba una malaltia i distingir entre diferents episodis, que de vegades resulta impossible. Molts pacients són atesos sense que es pugui establir un diagnòstic i moltes persones prenen contacte amb els centres d’atenció primària (CAP) sense estar malaltes. En un hospital això és més clar: la persona ingressa per un motiu i quasi sempre s’estableix un diagnòstic i tractament.
- En l’AP falta uniformitat en els registres. Les persones tenen més “llibertat” i això, moltes vegades, suposa el no-compliment terapèutic, molt diferent de l’atenció a l’hospital, en què la medicació l’administra el personal d’infermeria. En l’AP el seguiment terapèutic depèn més de la voluntat del pacient, la qual cosa dificulta els registres de qüestions com reaccions adverses, programes de vacunació, etc.
- Els problemes de salut abasten des de malalties que es curen soles (qualsevol refredat) fins a les que no es curen mai (malalties cròniques com l’artrosi), la qual cosa implica no només enfocar-se en la curació sinó en el fet de tenir cura.
- La diversitat en les formes de promoció, protecció i restauració de la salut va des de l’aprovisionament d’aigua potable fins a la distribució de la riquesa.
- En l’AP, que és la base del sistema sanitari, la major part dels problemes de salut requereixen una relació estreta entre la família, la comunitat i l’organització sanitària. Els registres de dades poden ajudar a establir els factors que influeixen sobre la salut.
L’AP es caracteritza per:
- Longitudinalitat. Requereix conèixer la població atesa al llarg de la seva vida per tal d’adaptar-se a les seves necessitats.
- Accessibilitat. Com que és el primer contacte de la persona amb l’organització sanitària cal que no hi hagi barreres econòmiques ni físiques, i que s’atengui qualsevol inquietud per part de la persona plantejant nous problemes de salut o adequar-los a la realitat personal.
- Integralitat. La institució ha de poder solucionar tots o la major part dels problemes de salut a través d’una adequada oferta de serveis, com són els centres d’urgència, d’atenció primària i d’atenció especialitzada.
- Coordinació. A través dels registres es pot coordinar l’atenció primària amb l’atenció d’especialitzada i evitar nombre més elevat d’episodis i activitats associades a aquest procés.
Per tot això cal enregistrar i registrar allò que després pugui permetre un seguiment i aporti informació útil. Els registres són la base del sistema d’informació i de l’avaluació a l’atenció primària.
Cada registre consta de dos elements:
- La variable (qualitat a mesurar).
- El valor que pren aquesta variable.
Un exemple de variable i el seu valor són el diagnòstic i el codi corresponent. Un altre exemple: suposem que s’enregistra la dada “50 kg”; en aquest registre, la variable o qualitat mesurada és el pes o qualitat en kg que correspon al pes de la persona, i el valor és 50.
La qualitat en els registres implica qualitat en el servei.
En atenció primària es recullen dades clíniques, però també és molt important recollir altres dades com la situació familiar o laboral, els estudis o el nivell d’instrucció, i tot el que té a veure amb estils de vida. És a dir, dades que es vinculen amb la prevenció i la promoció de la salut.
Cal dir que no existeix un model unificat d’HCAP en les diferents comunitats autònomes, encara que, en general, els principals documents que s’usen són molt similars.
De fet, existeixen dos grans grups de tipus de documents en l’HCAP:
- Documents d’ús sistemàtic.
- Documents clínics d’ús ocasional.
Documents d'ús sistemàtic
Els documents d’ús sistemàtic són els que sempre es troben en totes les HCAP.
Són documents clínics d’ús sistemàtic els següents:
- Full de dades generals (vegeu-ne un model en la figura).
- Dades personals: data de naixement (edat), sexe, talla, pes, pressió arterial.
- Dades socials i psicològiques: ocupació, nivell econòmic, estructura familiar, hàbits, tipus d’activitat, estil de vida, factors d’estrès.
- Antecedents: història familiar de malalties hereditàries, hàbits com el consum de tabac i/o alcohol, que es vegi clarament la presència o absència d’al·lèrgies, intervencions quirúrgiques i malalties prèvies…
- Full de consultes. És un full d’evolució o seguiment que recull la informació de cada visita o contacte. Descriu les dades més rellevants que es generen en l’atenció al pacient, en forma de relat, amb les dates en què es van produint els contactes. En l’anotació se segueix l’estructura SOAP o MEAP. Vegeu les diferències entre les dues estructures en la taula:
| Estructura base | SOAP | MEAP |
|---|---|---|
| Anamnesi, seguiment al pla terapèutic | S: dades subjectives, fet que explica el pacient | M: motiu pel qual acudeix a la visita |
| Exploració física, analítica (proves complementàries) | O: dades objectives | E: exploració i dades complementàries |
| Valoració - judici clínic, aproximació diagnòstica, avaluació dels problemes | A: avaluació | A: avaluació |
| Tractament, mesures higenicodietètiques, educació sanitària i informació de la malaltia | P: plans d’actuació | P: plans d’actuació |
- Llista de problemes i condicionants: en aquest document es van anotant, en forma de llista numerada i ordenada cronològicament, els problemes de salut del pacient (malalties, signes, símptomes o dades de laboratori rellevants, incapacitats, factors de risc, al·lèrgies o intoleràncies..). En alguns casos es distingeix entre problemes actius (que han de ser seguits i atesos en cada visita) i problemes inactius que cal recordar. És com un full resum de la història clínica, i es tracta del document més operatiu (vegeu-ne un model en figura).
S’entén per problema de salut qualsevol circumstància d’índole biològica, psíquica o social que requereix o pot requerir una intervenció sanitària, ja sigui de manera exclusiva o amb la participació de serveis socials o comunitaris.
- Full pediàtric. És la HC en pediatria en el context de l’assistència primària. El pediatre actua com a metge de capçalera de la infància. Aquesta situació, a la vegada global i particular, demana un tractament específic. L’adaptació normativa pediàtrica consisteix a substituir el full de dades generals pel full pediàtric i afegir-hi el full de creixement (documentació ocasional o complementària).
Generalment, els documents d’ús sistemàtic s’arxiven en un sobre:
- A l’exterior del sobre hi consten les següents dades:
- Identificació del servei de salut i CAP corresponent.
- Dades d’identificació del pacient: número d’història clínica i codis numèrics per a la localització a l’arxiu.
- Dates d’obertura i tancament.
- A l’interior del sobre hi trobarem la carpeta individual, que conté la resta dels documents (vegeu-ne un model en la figura). A la carpeta hi trobem:
- A la portada, les dades del pacient.
- Les de biografia sanitària o dades generals, que recullen antecedents familiars i personals, intervencions quirúrgiques, ingressos hospitalaris… Es van completant de mica a mica.
Documents d'ús complementari i eventual
Els documents clínics d’ús ocasional o complementari no s’utilitzen de manera generalitzada, com els sistemàtics. Consisteixen en:
- Monitoratge de dades obstètriques.
- Full de creixement en els nens. Consta de gràfiques (de pes i alçada) sobre les quals es fa el seguiment de l’infant.
- Full de vacunacions.
- Full d’interconsulta: destinat a la comunicació del metge de capçalera amb la resta de la xarxa assistencial.
- Buidatge d’analítica.
- Control de medicació.
- Full del programa d’activitats preventives i promoció de la salut (PAPPS).
- Full odontològic.
- Full d’urgències.
Emplenament de la història clínica
L’emplenament de la història clínica, en el format que s’hagi disposat i en els aspectes relacionats amb l’assistència del pacient, és una obligació dels professionals que hi intervinguin. Quan hi participa més d’un professional o equip assistencial hi han de constar de manera individualitzada les accions, les intervencions i les prescripcions realitzades per cada professional.
Qualsevol informació incorporada haurà de ser registrada amb data, hora i signatura, de manera que s’identifiqui clarament i de manera inequívoca la persona que la realitza.
Les anotacions subjectives dels professionals que intervinguin en el procés assistencial han de quedar clarament identificades respecte de la resta de la informació continguda a la història clínica, a fi de facilitar l’exercici del dret de reserva.
La informació que afecti la intimitat de terceres persones, incorporada a la història clínica en interès terapèutic del pacient, haurà de quedar clarament identificada respecte de la resta de la història clínica, per tal de facilitar la seva dissociació quan calgui.
Les històries clíniques han de ser llegibles i intel·ligibles, i s’ha d’evitar sempre que sigui possible la utilització de símbols, abreviatures i acrònims. Si s’utilitzessin, la primera vegada s’acompanyaran del seu significat complet, seguit entre parèntesis o amb la separació tipogràfica que permeti el suport utilitzat, de l’expressió “d’ara endavant” i del símbol, abreviatura o acrònim. S’usarà la terminologia estandarditzada.
La història clínica digital
La història clínica digital (HCD) també s’anomena en general història clínica informatitzada o història clínica electrònica (HCE).
La història clínica digital suposa una redefinició del concepte d’història clínica. El paradigma és compartir per atendre millor. No es discuteixen els beneficis de compartir la informació rellevant per a cada assistència. Alguns d’aquests són:
- Millorar la qualitat de l’atenció, ja que l’accés fàcil i ràpid a la història clínica permet una avaluació més completa en menys temps i amb més precisió. Això és especialment important en el context d’urgències i accidents en què un pacient pogués estar inconscient en el moment de ser admès i l’accés immediat i precís a la informació fos vital.
- Millorar la seguretat del pacient, ja que l’accés a la informació d’al·lèrgies a medicaments i als fàrmacs actuals permet prescriure amb precisió i reduir els efectes secundaris.
- Millorar l’assistència i la coordinació, especialment quan el pacient es mou a través de diferents nivells assistencials. Redueix costos, com ara els de les proves de laboratori i radiodiagnòstic, perquè disminueix la repetició innecessària de proves idèntiques pels metges en diferents institucions.
Tot i els avantatges, encara és difícil compartir la informació entre els diferents sistemes segons centre, territori i país.
La interoperabilitat és la paraula clau per avançar en una història compartida, i és difícil. En definitiva, cal tenir-hi accés, i cal que sigui segur i sense pèrdua d’informació. Si hi ha informació rellevant i capacitat d’accés, els metges i el personal sanitari han de tenir la formació clínica, tècnica i de normativa de privacitat.
Massa sovint s’abusa de la plataforma tecnològica i de les capacitats de l’eina, i no es reforça la motivació i formació del personal sanitari per aprofitar tot el potencial de disposar d’una història compartida.
Són múltiples les experiències de plataformes compartides. En diferenciem dos models:
- Un que integra la documentació essencial de diferents fonts, com ara l’HC3 a Catalunya.
- L’altre, que es basa en un sol model a tot el territori, com per exemple la història clínica única a la Comunitat Valenciana i a altres comunitats autònomes.
Quan parlem d’història compartida, ens referim al primer model en què les dades rellevants per l’assistència s’integren en una nova plataforma accessible per a diferents proveïdors.
La història clínica compartida a Catalunya (HC3) és la història electrònica que agrupa el conjunt de documents que contenen dades i informació rellevant sobre la situació i l’evolució d’un pacient al llarg del seu procés assistencial.
El futur de l’HC3 és transformar-se en una veritable xarxa d’informació i de serveis online per als professionals del sistema de salut i també per als ciutadans.
La informació i els documents més rellevants i disponibles en la fase actual del model es poden veure en la figura:
A diferència dels models que unifiquen la història, aquí la complexitat a resoldre ha estat com compartir les dades de les històries clíniques dels diferents nivells i dins de cada nivell dels diferents proveïdors: atenció primària, hospitals d’aguts, centres sociosanitaris i centres de salut mental.
El focus s’ha mantingut per donar suport als professionals en el procés d’atenció i la continuïtat d’assistència. Com ja sabem, la duplicitat de proves és un dels problemes de l’assistència entre diferents nivells, sobre els quals la compartició és essencial.
Ara ja es poden veure les visites futures publicades a la història clínica compartida (HC3) des de la història clínica d’atenció primària (ECAP). Vegeu l’enllaç en la nota formativa del 22 de febrer de 2022 de l’Oficina del Pla Director de Sistemes d’Informació: bit.ly/3OLcSaD.
A l’HC3 també es publiquen imatges mèdiques, tant radiològiques com no radiològiques, i això ha estat possible gràcies al projecte de digitalització de les imatges de les proves diagnòstiques, que ha assolit el 100% en radiologia.
L’HC3 es basa en el principi de la interoperabilitat, que és la capacitat que té un producte o un sistema per funcionar amb altres productes o sistemes, i això sense restricció d’accés o d’implementació. És la capacitat d’intercanviar informació entre dos o més sistemes i utilitzar la informació intercanviada. A nivell funcional, tecnològic i legal és imprescindible situar-se, i ja s’ha assolit. Si parlem d’interoperabilitat sintàctica i semàntica encara queda molt treball per fer, tot i tenir alguns estàndards ben resolts, com pot ser l’obligatorietat de tota la xarxa de treballar amb CIM-9-MC, i ara amb CIM-10-MC/SCP.
A molts països s’està impulsant l’ús d’estàndards semàntics, com és el cas de NANDA (infermeria), SERAM (radiologia) i de l’ús de la terminologia clínica de referència SNOMED-CT en anatomia patològica i de LOINC com a estàndard en l’enviament de resultats de proves de laboratori.
La interoperabilitat s’aconsegueix tenint en compte tres nivells (vegeu l’esquema d’interoperabilitat en la figura).
- Organitzatiu: és la dimensió de la interoperatibilitat relativa a la capacitat de les entitats i dels processos de les seves activitats per col·laborar amb objectius comuns i acordats. Cal un coneixement dels processos de l’organització.
- Semàntic: és la dimensió relativa al fet que la informació intercanviada sigui interpretable de manera automàtica i reutilitzable per aplicacions diverses. Per a això calen descripcions semàntiques coordinades.
- Sintàctic: permet l’intercanvi de documents i implica transferència de la informació en formats adequats però sense interpretar-la. DICOM
- Tècnica: fa referència a serveis de tecnologies de la informació com interconnexions, interfícies, seguretat, web services, etc.
Cal seguir treballant en la interoperabilitat total. Pel que fa a l’estructura dels continguts, ha evolucionat en el temps, i a mesura que hi ha incorporacions se’n revisa la manejabilitat. Un exemple ha estat incorporar la demanda del Programa d’atenció i prevenció a la cronicitat per emmarcar els malalts crònics fràgils en dues categories:
- Els pacients crònics complexos (PCC).
- Els pacients amb malaltia crònica avançada (MACA).
La diferenciació la porten a terme els professionals que accedeixen a l’HC3. Les dades sociosanitàries també s’hi volen incorporar, i de moment els apartats amb què es treballa són els que es veuen en la figura:
Potser el projecte més emblemàtic d’història compartida és epSOS (European Patients Smart Open Services), un projecte en què es treballa conjuntament amb 47 organitzacions de 23 estats de la Unió Europea i altres estats no membres per crear un marc de salut electrònic i una estructura TIC per accedir de forma segura a la informació sanitària del pacient i per poder compartir les dades de les històries clíniques i la recepta electrònica dels ciutadans europeus, fet que suposa un gran esforç quant a l’aplicació d’estàndards i mesures d’interoperabilitat.
Les institucions espanyoles que hi participen són diverses:
- Ministeri de Sanitat i Consum
- Fundació TicSalut Catalunya
- Servei de Salut d’Andalusia
- Servei de Salut de Castella la Manxa (SESCAM)
- AQUAS
- Agència Valenciana de Salut (AVS)
- Servei de Salut de les Illes Balears (BAL)
L’epSOS consensua els aspectes tècnics, legals i organitzatius per a les àrees de salut en línia dels serveis transfronterers dels següents documents: la història clínica resumida (accés a dades mèdiques rellevants per al tractament del pacient) i la prescripció i dispensació electrònica de medicaments.
Més endavant es volen fer proves pilot amb tres línies més:
- Integració dels serveis d’emergències.
- Integració de la targeta europea (EHIC).
- Accés del pacient a les seves dades mèdiques.
Cada país ofereix aquests serveis a través d’un punt de contacte nacional que actua com a proveïdor dels serveis.
Al sistema sanitari català s’han consolidat l’ús de les tecnologies de la informació a través de la creació del Registre Central d’Usuaris (RCA) i la targeta individual de salut, l’Estació Clínica d’Atenció Primària (eCAP), la recepta electrònica i els sistemes d’intercanvi d’informació i documentació sanitària. Aquests sistemes d’intercanvi de documentació i informació sanitària són la Història Clínica Compartida de Catalunya (HC3), la plataforma d’interoperabilitat (IS3), el sistema de digitalització de la imatge mèdica (SIMDECAT) i la carpeta de salut del ciutadà (La Meva Salut).
El sistema apunta cap a un historial electrònic de salut (HES) com a una solució comuna que evita les històries clíniques actuals que es guarden en els sistemes dels diferents proveïdors de serveis amb lògiques dispars i sense connexió entre si.
La carpeta personal de salut
La carpeta personal de salut és un espai d’emmagatzematge personal d’informació sanitària creat a petició de la persona usuària, que les autoritats sanitàries públiques ofereixen als usuaris, i en què, sota la responsabilitat de l’usuari o de persona autoritzada, es pot allotjar informació identificativa d’aquest, informació d’apps de salut i mesuradors de l’estat físic, entrenament, dietes, exercici físic, monitoratge de constants o registre de tractaments, i també s’hi pot pujar la informació generada a iniciativa de professionals o centres sanitaris.
Per ampliar informació sobre la història clínica electrònica podeu consultar el Pla director de sistemes d’informació del SISCAT:bit.ly/3usOeTW.
És a dir, es tracta d’un espai personal al núvol on podem mantenir i pujar qualsevol informació de salut o clínica que ens afecti per poder disposar-ne en tot moment, ja que és accessible des de qualsevol dispositiu amb Internet, i fer-ne ús de la manera que creguem convenient.
Hi ha moltes dificultats per a l’intercanvi d’informació de salut a través de la interoperabilitat electrònica: aspectes tècnics, econòmics i també sobre les polítiques i els procediments relatius a la confidencialitat, la seguretat i la gestió de les dades personals.
Consegüentment, només una part dels documents de salut són accessibles a través de l’intercanvi de dades entre els sistemes d’informació disponibles avui dia. Per aconseguir els beneficis de compartir recursos i informació, i poder millorar en la qualitat, la seguretat i la sostenibilitat dels sistemes es necessiten més solucions per integrar la salut i l’intercanvi d’informació entre els diferents proveïdors i el mateix pacient.
Una història clínica personal, o una carpeta de salut, és un conjunt d’eines personal i segur en línia que facilita al pacient la possibilitat de gestionar la seva salut. Hi ha diversos tipus de CPS, però no aprofundirem en les particularitats tecnològiques, ja que el que volem analitzar són els serveis que totes presten al pacient, i que en general són:
- L’organització dels documents i de les dades de salut de la història clínica.
- Disponibilitat d’agendes i recordatoris de consulta.
- L’educació sanitària personalitzada.
- L’accés als serveis del territori.
- Comunicació amb facultatius i plans de salut.
Com a exemple per avançar en el model d’història personal podem revisar la carpeta personal de salut tal, com s’exposa al web: bit.ly/3Re1SnB.
La Meva Salut és un espai digital, personal i intransferible de consulta que permet a la ciutadania disposar de la seva informació personal de salut i utilitzar-la d’una forma segura i confidencial, a més de facilitar-li la realització de tràmits electrònics.
Les persones majors d’edat, per mitjà de la Cat@Salut “La Meva Salut”, poden accedir a les dades i a la informació més rellevant sobre la seva salut.
Cat@Salut La Meva Salut conté la informació generada durant els actes assistencials que hagin tingut lloc en algun dels centres que formen part del Sistema Sanitari Integral d’Utilització Pública de Catalunya (SISCAT). Aquesta informació ha de ser publicada pels centres al canal per tal que els pacients la puguin visualitzar i consultar.
Entre la informació i els serveis als quals els ciutadans poden accedir cal destacar:
- Les dades de salut més rellevants publicades pels centres sanitaris del sistema públic de salut i contingudes a la història clínica compartida a Catalunya.
- El pla de medicació vigent de la recepta electrònica.
- Les vacunes administrades (si els centres les tenen informades).
- Els diagnòstics.
- Els informes clínics (urgències, ingressos, atenció ambulatòria).
- Els resultats de les proves i les exploracions complementàries generades en l’atenció mèdica.
- La llista d’espera si la persona s’ha d’intervenir d’un procediment garantit: pròtesi de genoll, pròtesi de maluc, cataractes, cirurgia valvular, cirurgia cardíaca o qualsevol dels 22 procediments oncològics garantits.
- L’eConsulta: un espai virtual per consultar amb els professionals sanitaris –en tràmit d’implantació a tot el territori–, que ja és efectiu a nou centres d’atenció primària (CAP) de Barcelona ciutat.
- També disposarà d’informació en la seva agenda personal de les visites i proves que tingui programades en l’atenció primària de salut. (CAP).
El model permet una gestió parcial al pacient, i depèn que els diferents proveïdors hi publiquin la informació dels processos d’atenció. Es pot accedir a la Història Clínica Digital Nacional de Salut (HCDSNSN) seleccionant la comunitat autònoma on es té la targeta sanitària a través de la següent adreça: bit.ly/3bVXE40.
e-Salut: telemedicina, teleassistència
D’acord amb Medicare.gov, la web oficial del Govern nord-americà per a l’atenció mèdica, la telemedicina busca millorar la salut d’un pacient, permetent la comunicació interactiva a temps real entre aquest i el metge o professional a distància. Aquesta comunicació electrònica comporta l’ús d’equips de telecomunicacions interactius que inclouen, com a equipament mínim, àudio i vídeo.
Anomenen telemedicina a la prestació a distància de serveis clínics de salut gràcies a la infraestructura de telecomunicacions.
Diferències entre telemedicina i telesalut
La telemedicina també rep altres noms, com ara telesalut, e-salut o atenció mèdica virtual, termes que de vegades no signifiquen exactament el mateix. De fet, la telemedicina és estrictament un subconjunt de la telesalut que, a banda de la telemedicina, inclou conceptes com ara l’educació sanitària a distància.
Aquí hi ha un parell d’exemples pràctics per entendre en què es diferencien telemedicina i telesalut:
- Una aplicació de programari que permet als proveïdors d’atenció primària enviar a un dermatòleg fotografies d’una erupció o una piga per al diagnòstic ràpid (és telemedicina i per tant telesalut).
- Una plataforma de videoconferència per a l’educació mèdica (és telesalut, però no és telemedicina).
Es consideren tres tipus de telemedicina:
- Monitoratge de pacients a distància. Això permet controlar a casa seva els pacients amb malalties cròniques. S’aconsegueix mitjançant l’ús de dispositius que recopilen dades sobre nivells de sucre a la sang, pressió arterial i altres signes vitals. Els cuidadors poden revisar aquestes dades al moment des de l’hospital i decidir si cal algun tipus d’acció.
- Tecnologia d’emmagatzematge i enviament. Consisteix en l’emmagatzematge de dades clíniques per enviar-les a altres centres mèdics. Per exemple, així es poden prendre imatges de raigs X a l’ambulatori i enviar-les al moment a un centre especialitzat perquè les interpretin.
- Telemedicina interactiva. Aquest tipus de telemedicina permet a metges i pacients comunicar-se en temps real. Bàsicament es tracta d’una videoconferència, per a la qual el pacient es pot quedar al seu domicili o acudir al centre de salut més proper. Segons el moment en què es realitza hi distingim dues modalitats de telemedicina:
- Telemedicina síncrona: és la comunicació o interacció que es fa en directe o a temps real, com per exemple la teleconferència.
- Telemedicina asíncrona: es coneix com la telemedicina indirecta o a temps diferit. S’utilitza en situacions que no són urgents, en les quals un diagnòstic o consulta pot fer-se de manera diferida.
Com que el camp de la telemedicina segueix creixent, aquesta definició pot ser que canviï amb el temps.
A Catalunya, l’ICS estén la telemedicina als serveis de dermatologia, pneumologia, cirurgia vascular i el monitoratge dels pacients diabètics mitjançant un programa pilot de gestió de la malaltia crònica. Observeu a en la figura una consulta de telemedicina.