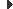El servei d'admissions
El Servei d’Admissions és l’encarregat de gestionar de forma centralitzada l’assignació de llits als ingressos hospitalaris, programats i urgents, fer el registre de les altes hospitalàries i gestionar el trasllat de pacients, de llit o de servei.
Model de gestió del servei d'admissions
El model de gestió d’ingressos basat en el sistema de priorització en l’adjudicació, centralitzat en la unitat d’admissions i dependent de la direcció del centre, ofereix com a principal avantatge la visió global i imparcial de la situació real de llits de l’hospital en cada moment i, per tant, permet compensar el dèficit o superàvit de llits en els diferents serveis.
Cada servei té adjudicat un determinat nombre de llits en una o diverses unitats que es revisa periòdicament en relació amb el seu índex d’ocupació i a l’adequació de la seva estada mitjana.
És freqüent que durant un període de temps alguns serveis hospitalaris presentin un nombre de pacients ingressats significativament més alt que el nombre de llits assignats. La gestió centralitzada de llits permet distribuir aquests pacients en altres unitats que en aquell moment tinguin un menor índex d’ocupació (vegeu a figura el circuit d’assignació de llits). De la mateixa manera, els dies que hi ha competitivitat per a l’assignació de llits perquè n’hi ha pocs de lliures, la prioritat en l’assignació acostuma a ser la següent:
- Trasllat d’unitat de crítics a llit convencional
- Trasllat d’unitat de la unitat de preingrés d’urgències (UPIU)
- Trasllat d’unitat de curta estada a llit convencional en cas de demanda
- Pacients pendents de llit del servei d’urgències des del dia anterior
- Ingressos programats
- Urgències del dia
Com a regla general, els ingressos (urgents i programats) s’ubiquen a la unitat del servei responsable, i es prioritza l’ingrés quirúrgic a la unitat de referència. Segons el tipus d’ingrés (mèdic o quirúrgic), es pot assignar una altra unitat, per proximitat a la unitat del servei responsable, on hi hagi llit disponible sense pervertir els criteris predefinits d’algunes unitats especials. No s’autoritzen trasllats de pacients mèdics si no estan plenament justificats amb la finalitat de no ocupar llits quirúrgics i augmentar la dispersió de pacients per l’hospital
Vegeu el procés d’hospitalització, des de l’ingrés fins a l’alta mèdica, de l’Hospital Vall d’Hebron: ja.cat/4ku0s.
Registre i dades demogràfiques
El Servei Català de la Salut disposa de les dades personals del seus assegurats per a la gestió de la targeta sanitària individual (TSI) en un fitxer anomenat Registre central d’assegurats (RCA).
En aquest registre s’identifiquen de manera única, mitjançant el codi d’identificació personal (CIP), tots els assegurats amb la finalitat de realitzar la gestió i consulta de les dades, i la seva actualització, a les unitats proveïdores dels serveis sanitaris. També permet l’emissió de TSI, la localització d’assegurats per àrees bàsiques de salut (ABS) i l’assignació de la unitat proveïdora d’atenció primària.
Un element per poder dur a terme l’estratificació de la població per grups de risc són els sistemes d’informació i, per tant, és important disposar d’una base de dades que integri la informació recollida en els diferents centres sanitaris.
Per poder donar resposta a aquesta demanda es va crear la base de dades de morbiditat poblacional, que integra les dades dels diferents sistemes d’informació existents. A la pàgina del CatSalut es disposa d’accés a les diferents aplicacions per aquells professionals que estiguin autoritzats a la consulta dels arxius de registre.
Registre central de població
El Registre central de població ofereix diferents opcions de consulta: un accés a les dades de la Població de referència del Servei Català de la Salut, un accés a les dades de l’Observatori del Sistema de Salut de Catalunya i l’accés al portal d’aplicacions.
Podeu consultar aquestes dades des del web del Registre central de població: ja.cat/9GYrF
Població de referència del Servei Català de la Salut
Dins aquest enllaç trobarem un arxiu PDF amb dades actualitzades per ABS i unitat proveïdora (UP), amb data de març de 2021.
- Regió sanitària: Les regions sanitàries (RS) són demarcacions territorials basades en el principi de descentralització del sistema sanitari públic, que té com a objectiu l’apropament i l’accessibilitat dels serveis a tota la població. Aquestes regions estan delimitades atenent factors geogràfics, socioeconòmics, demogràfics, laborals, epidemiològics, culturals, climàtics, de vies de comunicació homogènies, així com d’instal·lacions sanitàries existents, tot tenint en compte l’ordenació territorial de Catalunya.
- Àrea bàsica de salut: L’àrea bàsica de salut (ABS) és la unitat territorial elemental a través de la qual s’organitzen els serveis d’atenció primària de salut. Són unes unitats territorials formades per barris o districtes a les àrees urbanes, o per un o més municipis en l’àmbit rural. Tots els registres tenen una ABS assignada.
- Unitat proveïdora: La unitat proveïdora (UP) és una estructura organitzativa que disposa de recursos humans, físics i econòmics per a la provisió de serveis sanitaris d’atenció primària. El procés pel qual es determina la UP d’atenció primària que ha de prestar l’assistència sanitària bàsica a una persona que té la prestació d’atenció primària en el seu nivell de cobertura es fa per assignació. No tothom té una UP assignada. Es distingeixen els tipus d’assignació següents:
- Per territori de residència: en funció de l’ABS de residència de la persona. És l’assignació per defecte.
- A petició: per sol·licitud expressa de la persona, fora de l’ABS assignada.
Observatori del Sistema de Salut de Catalunya
L’Observatori del Sistema de Salut de Catalunya (OSSC) té la missió d’afavorir la transparència, el retiment de comptes i la generació de coneixement del sector salut a Catalunya, posant a disposició de gestors, professionals, estudiosos, ciutadans i administració, la informació necessària amb imparcialitat, credibilitat i rigor.
Des de la Central de Resultats es poden consultar informes amb una àmplia selecció d’indicadors relatius a la qualitat dels centres dels diferents àmbits i diferents nivells assistencials:
- Nivell hospitalari
- Atenció primària
- Centres sociosanitaris
- Centres de salut mental i addiccions
- Territorial
- Salut pública
- Àmbit d’emergències mèdiques
- Àmbit de formació sanitària especialitzada
- Recerca en ciències de la salut
Portal d'aplicacions
El portal d’aplicacions va dirigit als professionals ja que permet accedir a diferents aplicacions del CatSalut a les qual tinguin accés. Per accedir-hi, han d’introdir el codi d’usuari i la contrasenya.
Sistema d’informació d’activitat dels centres sanitaris i sociosanitaris
L’objectiu principal dels registres del sistema d’informació d’activitat dels centres sanitaris i sociosanitaris (CMBD) és disposar de bancs de dades exhaustius i vàlids sobre morbiditat i activitat sanitària i sociosanitària a Catalunya. La informació continguda ha de ser útil per conèixer la patologia atesa, avaluar el funcionament dels recursos, donar suport i millorar la planificació sanitària, dirigir la compra de serveis i modular el sistema de pagament. Aquests registres contenen una sèrie de variables comunes i altres variables específiques de cadascun dels àmbits que abasten.
Hi ha quatre registres del CMBD:
- Registre del CMBD dels hospitals de la xarxa de salut mental (CMBD- SMH). Recull les dades de l’activitat assistencial que es duu a terme als hospitals de la xarxa de salut mental de Catalunya: hospitals monogràfics psiquiàtrics i altres hospitals que, tot i no ser psiquiàtrics, tenen llits pertanyents a aquesta xarxa.
- Registre del CMBD dels serveis ambulatoris de la xarxa de salut mental (CMBD-SMA). Recull les dades de l’activitat assistencial que es duu a terme als centres de la xarxa de centres ambulatoris de salut mental de Catalunya: centres de salut mental infantil i juvenil (CSMIJ) i centres de salut mental adulta (CSMA).
- Registre del CMBD de dades dels recursos sociosanitaris (CMBD-RSS). Recull les dades de l’activitat assistencial que es duu a terme als diferents recursos d’atenció sociosanitària de Catalunya: hospitalització (unitats de llarga durada, unitats de convalescència, unitats de cures pal·liatives, unitats de mitjana estada polivalent, unitats funcionals interdisciplinàries sociosanitàries, UFISS), atenció domiciliària (Programa d’atenció domiciliària equips de suport, PADES, i equips de teràpia d’observació ambulatòria, ETODA) i atenció en hospitals de dia.
- Catàleg de diagnòstics i procediments. S’usa per a la codificació de les variables de diagnòstics i procediments. Tots els registres del CMBD utilitzen la Classificació internacional de les malalties, 10a revisió (CIM-10). Aquest catàleg es pot consultar des del mateix portal d’aplicacions i des del web del CatSalut.
Consulteu el web de la central de resultats del CatSalut a: ja.cat/yTMEE
Seguiment de les llistes d’espera
Mensualment, el CatSalut publica la informació del nombre de pacients que s’estan esperant a les llistes d’espera sanitàries i de l’activitat realitzada: les llistes d’espera d’operacions quirúrgiques, les llistes d’espera de proves diagnòstiques i les llistes d’espera de consultes externes d’especialitats.
Aquí teniu l’enllaç del web de Llistes d’espera sanitàries del CatSalut: ja.cat/3hb5y
Llista d’espera d'operacions quirúrgiques
La llista d’espera d’operacions quirúrgique es pot consultar per tipus de la intervenció, per hospital, per territori i per gènere (percentatge). També permet consultar el nombre de pacients que s’estan esperant per a cada intervenció, els dies d’espera (temps mitjà) i el nombre total de pacients que ja s’han intervingut.
Llista d’espera de proves diagnòstiques
La llista d’espera de proves diagnòstiques es pot consultar també per tipus de prova, per hospital, per territori i per gènere (percentatge), per nombre de pacients que s’estan esperant, per dies d’espera (temps mitjà) i per nombre total de proves que ja s’han fet.
Llista d’espera per visita a especialista
La lista d’espera per visita a especialista permet fer la consulta per especialitat, per hospital, per territori i per gènere (percentatge). També es pot conèixer el nombre de pacients que s’estan esperant per fer-se una visita a l’especialista, els dies d’espera (temps mitjà) i el nombre total de visites que ja s’han fet.
Pla nacional d'urgències de Catalunya
L’atenció urgent és un dels serveis més visibles que ofereix qualsevol sistema sanitari públic. Per la seva naturalesa de demanda de salut més o menys abrupta i el grau d’incertesa que pateix el pacient, la qualitat del servei i la percepció que en té la persona provenen d’una suma molt específica entre la capacitat de resolució, la seguretat clínica, el tracte interpersonal, la gestió del temps i el confort. Atesa la proximitat dels serveis d’atenció a la demanda urgent, la seva qualitat és un dels principals factors generadors de confiança en el sistema sanitari d’un país i modula l’ús que la ciutadania fa d’aquests serveis.
L’actual realitat sociodemogràfica, amb la població cada vegada més envellida i amb més desigualtats econòmiques, i els canvis en les necessitats de salut de la població, han portat a un augment de la utilització dels serveis d’urgències. Aquest context fa necessària l’adaptació dels serveis d’atenció continuada i urgent, organitzats a través d’una xarxa integrada que permeti donar resposta efectiva a les necessitats de la població.
El Departament de Salut i el Servei Català de la Salut, seguint el mandat del pla de Govern, consideren la necessitat d’ordenar l’atenció continuada i urgent a Catalunya una prioritat estratègica. I el Pla Nacional d’urgències de Catalunya és l’eina que ha de permetre donar-hi resposta. El pla proposa un procés de transformació de la xarxa profundament complex, per la multiplicitat d’actors que hi intervenen, i obligatòriament progressiu, per la necessitat que implica de reorientar els dispositius que l’integren, amb un únic objectiu: fer de les persones, amb els seus valors i les seves expectatives, l’autèntic centre de gravetat de la xarxa d’atenció urgent i continuada del sistema de salut català.
Antecedents
El Pla integral d’urgències de Catalunya (PIUC) es va iniciar l’any 1999, amb l’objectiu de vertebrar totes les accions desenvolupades des dels diferents àmbits d’atenció, de serveis i de dispositius sanitaris per respondre de manera efectiva als canvis en les necessitats d’atenció urgent.
Alhora, el PIUC va néixer amb la voluntat d’oferir informació a la ciutadania sobre aquests recursos, especialment en èpoques d’augment de la demanda de serveis sanitaris. La consolidació del PIUC ha comportat la implicació de tots els recursos sanitaris per fer front a la demanda creixent d’atenció urgent i facilitar la necessària integració i coordinació entre els diferents dispositius.
En determinats períodes estacionals el sistema sanitari s’enfronta a l’augment de la demanda d’atenció urgent. Aquests períodes normalment són a l’hivern (com a conseqüència de l’epidèmia de la grip, entre d’altres) i a l’estiu (per l’increment del turisme en zones costaneres). Per donar resposta a l’increment d’utilització de serveis, generalment durant l’hivern es reforcen els recursos assistencials als hospitals, als centres sociosanitaris, a l’atenció primària i domiciliària, i al SEM, i a l’estiu s’incrementen els professionals d’atenció primària i els recursos del SEM.
Anualment, s’hi van anar introduint canvis orientats a millorar la capacitat de resposta, no només des de la perspectiva de l’oferta addicional de recursos (pla d’altes, ampliació de cobertures, etc.), sinó també a través de la implantació de models organitzatius i instruments per facilitar la gestió de les urgències.
Principis inspiradors
El Pla nacional d’urgències de Catalunya (PLANUC) s’inspira i és promogut pels principis següents:
- El Pla de salut de Catalunya 2016-2020, com a marc de referència per a totes les actuacions públiques en matèria de salut que desenvolupa la Generalitat de Catalunya, amb l’objectiu principal de millorar la salut i la qualitat de vida de la població.
- La Carta de drets i deures de la ciutadania en relació amb la salut i l’atenció sanitària actualitzada l’any 2015, com a contracte social entre la ciutadania i els prestadors de serveis, en què es reflecteixen els drets i deures que són d’especial aplicació en el context de l’atenció urgent.
- L’equitat per tal d’assegurar que els ciutadans de Catalunya tinguin una atenció que garanteixi els mateixos resultats de salut sigui on sigui el seu lloc de residència.
- L’accessibilitat que és inherent a l’esperit de l’atenció urgent amb una xarxa de dispositius oberts les 24 hores del dia, els 365 dies de l’any, i una distribució que garanteixi un dels principis bàsics de l’atenció urgent: el factor temps.
- L’efectivitat, amb l’homogeneïtzació de les actuacions del procés d’urgències, basades en l’evidència científica i les pràctiques que presentin millors resultats en relació amb els recursos i mitjans disponibles.
- La territorialització i el treball coordinat i en xarxa entre els diferents dispositius per tal de resoldre els problemes el més a prop possible del pacient, a través del treball coordinat entre els serveis i professionals distribuïts arreu del territori.
- La visió integradora dels recursos socials i sanitaris, tant per part dels responsables polítics, gestors i professionals com per part de la ciutadania, per tal que es doni la millor assistència possible amb els recursos disponibles i que alhora aquests, una vegada optimitzats, s’adeqüin a les necessitats dels ciutadans assistits i dels professionals que hi treballen.
- La participació de la ciutadania i dels professionals, com a actors clau del procés de l’atenció continuada i urgent, amb l’augment del rol dels professionals en el procés de planificació i l’apoderament de la ciutadania per a la presa de decisions més informada.
- La sostenibilitat per tal de garantir que les accions proposades i dutes a terme tinguin garanties de la seva perdurabilitat en el temps a partir del finançament del Departament de Salut, tenint en compte que aquest finançament ha de donar resposta a la globalitat de les necessitats de salut de la ciutadania.
- La qualitat i millora continua del procés assistencial com a principi integral que busca garantir la provisió d’uns serveis d’excel·lència a la ciutadania.
Missió
El PLANUC té com a missió principal assegurar una atenció continuada i urgent equitativa i de qualitat, adaptada a les necessitats de salut de les persones, a través d’una xarxa d’atenció integrada, accessible i resolutiva, liderada per professionals, que situï el ciutadà al centre del sistema.
Objectius
D’acord amb aquesta missió, els objectius del pla són els següents:
- Garantir l’equitat territorial en l’accés a la xarxa d’atenció continuada i urgent del sistema públic de salut.
- Ordenar territorialment l’atenció continuada i urgent, impulsant el treball en xarxa entre els diferents agents que hi intervenen, amb el lideratge dels professionals.
- Adequar els processos i dispositius assistencials a les necessitats de salut de la ciutadania.
- Millorar la qualitat del procés d’atenció continuada i urgent.
- Informar i apoderar el ciutadà en l’ús dels recursos adequats segons les necessitats.
- Potenciar entorns laborals que promoguin el lideratge professional, les competències, funcions i responsabilitats.
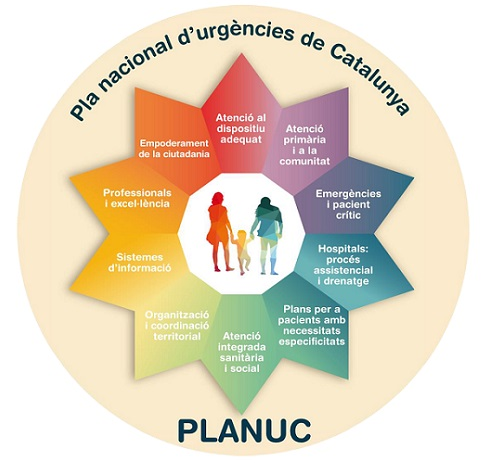
Eixos estratègics
EL PLANUC està vertebrat en 10 eixos d’intervenció (vegeu figura):
- Atenció en el dispositiu més adequat; per a uns serveis sanitaris resolutius en temps òptim: el 061 Salut Respon ha de ser l’eix integrador de l’atenció no presencial urgent i continuada.
- L’atenció primària a la comunitat com a primer nivell d’atenció.
- Les emergències i la coordinació dels dispositius hospitalaris per a l’atenció del pacient crític: el SEM ha de ser declarat com a servei públic essencial.
- L’atenció urgent hospitalària: procés d’atenció, organització i drenatge. Aquesta atenció estarà basada en el triatge, disposar d’unes unitats d’observació d’urgències efectives per tal de donar una cobertura integral a la ciutadania.
- Plans específics per a pacients amb necessitats específiques. Els dispositius d’urgències hauran d’estar adaptats a les necessitats dels grups de població més vulnerable (persones en edat pediàtrica, amb malalties oncològiques, amb malalties cròniques o amb situacions de fragilitat, com són les persones ingressades en institucions geriàtriques i les que tenen problemes de salut mental o addicions.
- L’atenció urgent i l’atenció integrada social i sanitària. Els dispositius d’urgències i atenció continuada han d’estar preparats per l’abordatge de la problemàtica social i han d’integrar diversos perfils professionals i d’activació de recursos socials quan siguin necessaris.
- Organització territorial i coordinació de dispositius i recursos.
- Sistemes d’informació, que permetin una millor gestió dels serveis d’atenció continuada i urgent.
- Els professionals com a principals garants d’una atenció d’excel·lència.
- Apoderament de la ciutadania.
Òrgans de seguiment
Els òrgans encarregats de monitorar i fer un seguiment periòdic dels objectius i les accions a desplegar, així com d’avaluar els resultats assolits, són els comitès operatius territorials d’urgències i emergències (COUE). Aquests comitès estan formats per representants dels diferents proveïdors que intervenen en el procés d’atenció a les urgències al territori (hospitals, centres d’atenció primària, centres sociosanitaris i SEM).
Abans de la l’elaboració del PLANUC, els COUE ja s’havien constituït en algunes regions sanitàries, però el seu rol, grau de proactivitat, participació i representativitat era molt variable. Les seves funcions territorials es circumscrivien principalment a l’àmbit de la valoració de solucions ad hoc durant els pics estacionals d’increment d’activitat.
Amb el desplegament del PLANUC, els COUE es van constituir com a òrgans de coresponsabilitat, amb un paper clau en l’ordenació, la coordinació de dispositius, la gestió dels recursos en relació amb la demanda i la definició dels punts crítics del procés d’atenció urgent i continuat. S’han estès a tot el territori, de manera homogènia, per tal de garantir les mateixes oportunitats organitzatives territorials arreu.
A banda d’implementar el PLANUC al territori, i fer-ne el seguiment i l’avaluació sistemàtica, els COUE tenen les funcions següents:
- Elaborar un pla d’urgències territorial únic i consensuat amb els diferents dispositius d’atenció urgent i continuada del territori.
- Conèixer la situació de l’atenció urgent i continuada del territori, fer un diagnòstic de la situació i identificar punts crítics i àmbits de millora, i plantejar i dimensionar solucions eficients, adaptades a la realitat del territori.
- Fomentar la coordinació i el treball en xarxa dels diferents dispositius i/o proveïdors amb la finalitat de donar una atenció de qualitat, accessible, equitativa i eficient a la ciutadania.
- Implementar el Pla d’urgències de Catalunya al territori, i fer-ne el seguiment i l’avaluació sistemàtica.
- Operativitzar al territori les accions que plantegin en l’àmbit de l’atenció urgent i continuada, en el marc del Pla director d’urgències, el CatSalut i el Departament de Salut, com ara els codis d’emergències, els reordenaments, les instruccions i els simulacres.
- Vetllar perquè es compleixi la cartera de serveis dels diferents dispositius d’urgències i d’atenció continuada del territori.
- Auditar la qualitat dels serveis prestats al territori, en l’àmbit de l’atenció urgent i continuada.
- Mantenir actualitzada la informació en el sistema sobre el cens de punts assistencials, estructura, cartera de serveis, horaris, disponibilitat/descobertura de professionals sanitaris, incidències o disfuncions del territori.
- Gestionar i resoldre, de forma immediata, les situacions de conflicte que es puguin presentar en l’àmbit de les urgències del seu territori.
Planificació i actuacions generals en l’àmbit d’urgències
El desplegament del PLANUC preveu l’elaboració de fulls de ruta per planificar les actuacions previstes per a períodes concrets amb l’objectiu d’assegurar una atenció continuada i urgent equitativa, qualitativa i resolutiva, liderada per professionals, que situa la persona i les seves necessitats al centre del sistema.
Centres d’urgències d’atenció primària
Les característiques dels centres d’urgències d’atenció primària (CUAP) són:
- Obren les 24 hores, cada dia de l’any, malgrat que en alguns territoris estan oberts 12 hores.
- A la majoria de CUAP es poden fer analítiques i radiografies.
- Resolen els problemes de salut urgents de baixa i mitjana complexitat.
- L’atenció urgent es resol abans als CUAP que a les urgències de l’hospital, on sempre tenen preferència els pacients urgents de risc vital.
Nivells d’urgència:
- Reanimació: pacients amb risc vital immediat.
- Emergència: pacients amb situació d’alt risc.
- Urgent: pacients amb necessitats de múltiples exploracions i estabilitat fisiològica.
- Menys urgent: pacients amb necessitat d’exploració i diagnòstic.
- No urgent: pacients que podrien realitzar la visita amb cita prèvia o bé a urgències del CAP.
Sistema d'informació de farmàcia
El sistema d’informació de farmàcia (SIF) inclou el registre de l’activitat de farmàcia, el catàleg de productes farmacèutics i l’aparador de dades (datamart) de prestació farmacèutica.
El registre de l’activitat de farmàcia permet la càrrega d’informació de dades de distribució de talonaris de receptes mèdiques, que, conjuntament amb la informació de les receptes dispensades per les unitats proveïdores de dispensació que trameten els col·legis de farmacèutics de Catalunya, constitueix la base del procés de facturació d’aquesta prestació, a més d’incorporar les dades de l’àmbit de prescripció.
El catàleg de productes farmacèutics incorpora la informació dels productes farmacèutics de dispensació en oficines de farmàcia i de medicació hospitalària de dispensació ambulatòria (MHDA) pel que fa a característiques de finançament (preu, aportació, etc.) com a dades farmacològiques (composició principis actius, etc.) que permeten la validació de les dades de productes facturats.
L’aparador de dades de la prestació permet l’anàlisi de la informació de la prestació farmacèutica, tant de dades de receptes com d’agregats pels conceptes vinculats amb el producte, territori, àmbit de prescripció, àmbit de dispensació o d’assegurat. Gràcies a aquest sistema d’informació, és possible executar de forma mensual informes de benchmarking (punt de referència, en aquest cas dels productes farmacèutics) aplicats sobre la prestació farmacèutica dels diferents proveïdors del CatSalut.
Actualment els proveïdors d’atenció primària poden consultar, a través del portal CatSalut, el valor propi i el de la resta d’entitats proveïdores en relació amb els següents indicadors estandaritzats per edat i gènere: cost per usuari, cost per recepta i receptes per usuari.
Recepta electrònica
La recepta electrònica és una eina que permet la gestió integrada de la prestació farmacèutica, ja que incorpora progressivament les prescripcions realitzades en els diversos àmbits assistencials.
La recepta electrònica, com altres projectes relacionats amb les tecnologies de la informació i la comunicació, s’emmarca en l’objectiu d’impulsar el desenvolupament i la utilització de les TIC i el treball en xarxa en l’àmbit de la salut, per avançar cap a un model basat en una atenció més personalitzada per a tota la ciutadania i la millora de la qualitat assistencial.
Aquesta eina aporta avantatges enfront la recepta en paper tradicional i afavoreix una prestació farmacèutica de més qualitat, integrada i més sostenible per al conjunt del sistema de salut. La recepta electrònica és un projecte dinàmic en estat continu d’evolució. No és només una eina de prescripció i dispensació, sinó que introdueix millores en la informació al pacient, l’accessibilitat a la prestació i la seguretat en l’ús dels medicaments.
Les millores més destacades són:
- Integra els tractaments vigents per a un pacient, independentment del nivell assistencial on s’han prescrit, l’entitat proveïdora i el professional que ha realitzat la prescripció.
- Millora la informació al pacient amb el pla de medicació.
- Té avantatges en l’accessibilitat a la prestació farmacèutica per part del pacient.
- Facilita una millor comunicació entre els diferents àmbits de prescripció i ofereix més relació amb els professionals que dispensen els tractaments.
- Agilitza el seguiment farmacoterapèutic.
- Possibilita la difusió d’alertes farmacològiques de seguretat.
- Possibilita la incorporació de noves eines de suport a la prescripció i dispensació farmacèutiques, de manera transversal i a temps real.
- Fa una progressiva incorporació en el pla de medicació de la medicació no finançada en l’àmbit del sistema sanitari públic.
Característiques de la recepta electrònica
La recepta electrònica té com a principals característiques:
- Integritat i privacitat
- Projecte transversal
- Accés segur a la informació del pacient
- Accessibilitat a la prestació farmacèutica
- Desenvolupament d’un marc legal específic
- Sistema centralitzat, en temps real, que permet inserir missatges entre professionals que possibiliten la gestió conjunta de la prescripció.
- Model escalable i interoperable
- Implantat amb un pla de contingència que habilita un portal segur per a possibles no disponibilitats del sistema.
Pla de medicació
El pla de medicació és el full que el metge o metgessa lliura al pacient i que conté tota la informació necessària per poder seguir correctament el tractament, i alhora:
- Afavoreix la interrelació entre diferents professionals prescriptors i dispensadors, i esdevé un nou canal de comunicació.
- Aporta informació sobre la durada del tractament o la presa de la medicació.
- Permet que determinades prescripcions es puguin imprimir per separat, si el pacient així ho sol·licita.
- Agrupa els tractaments per separat en funció de si són crònics o de llarga durada, aguts o de curta durada, tractaments a seguir en cas que sigui necessari i tractaments amb medicació no finançada pel sistema sanitari públic.
- Conté un codi de seguretat imprescindible per accedir a la informació farmacoterapèutica del pacient.
- Inclou la informació orientativa del cost del tractament, per a un major coneixement sobre el cost dels serveis sanitaris.
Prestacions ortoprotètiques
La prestació ortoprotètica s’orienta a recuperar habilitats, capacitats o funcions que s’han deteriorat o perdut a causa d’una malaltia congènita o adquirida o d’un traumatisme.
El sistema de salut garanteix a les persones assegurades l’obtenció de les pròtesis externes, ortesis i cadires de rodes prescrites per metges de la xarxa sanitària pública i que estiguin inclosos a la cartera del sistema nacional de salut vigent. El metge lliura un document anomenat prescripció d’article prtoprotètic (PAO) i adreça el pacient a la unitat de tramitació, habitualment dins el mateix centre sanitari. A la unitat de tramitació, cal presentar la targeta sanitària individual i el PAO. Després la unitat lliura un document de validació administrativa i la informació dels centres dispensadors d’articles ortoprotètics.
Els centres acreditats tenen un adhesiu identificador a la porta. Cal lliurar el PAO i el document de validació administrativa. Un cop rebut l’article, s’ha de signar el PAO i abonar, si s’escau, la part corresponent a l’usuari. El catàleg de prestacions ortoprotètiques inclou la relació de tots els articles, el preu i l’aportació màxima del CatSalut.
També és possible adquirir els articles ortoprotètics avançant el pagament i sol·licitant després el rescabalament de l’ajut del CatSalut sempre que la dispensació s’hagi efectuat per un centre no adherit al CatSalut i que sigui posterior a la prescripció del metge o metgessa de la xarxa pública. En aquest cas, cal adreçar-se a la unitat de tramitació del centre sanitari.
Prescripció d’articles ortoprotètics
Només poden prescriure articles ortoprotètics els metges d’atenció especialitzada en la matèria que treballen en un centre de la xarxa sanitària pública i els metges especialistes de medicina familiar i comunitària de centres d’atenció primària (només per prescriure determinats articles del catàleg).
Per poder prescriure articles ortoprotètics als pacients no hospitalitzats s’ha de seguir un procediment de gestió i de tramitació regulat en la Instrucció 04/2001 del CatSalut.
Els articles que es poden dispensar són els que s’inclouen al catàleg vigent de prestacions ortoprotètiques. El catàleg conté dos tipus d’articles que presenten particularitats:
- Articles assenyalats amb una D. Requereixen, per la seva complexitat i necessitats específiques, un seguiment i control funcional de l’adaptació de l’article al pacient, i només es poden prescriure als centres que determini el CatSalut.
- Articles per als quals cal emplenar un protocol (amb informe clínic).
Per prescriure un article cal seguir les instruccions. S’ha d’emplenar l’imprès “Prescripció d’articles ortoprotètics (PAO)” i, si s’ha de prescriure un article assenyalat amb protocol, s’ha d’emplenar el model de protocol i adjuntar un informe clínic. S’ha d’adreçar la persona a la unitat de tramitació (en la majoria dels casos és el mateix centre on l’han atès) perquè pugui validar el PAO.