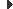El sistema sanitari de Catalunya
Les comunitats autònomes han d’exercir les competències assumides en els seus estatuts i les que l’Estat els transfereixi o, si escau, els delegui. Les decisions i actuacions públiques previstes que no s’hagin reservat expressament a l’Estat s’entendran com a atribuïdes a les comunitats autònomes.
La Llei d’ordenació sanitària de Catalunya (LOSC), aprovada l’any 1990, configura el sistema de salut català a partir d’un model públic, centrat en l’atenció a les persones, que respon a la realitat del territori i a la seva història sanitària. Va ser una normativa pionera a l’Estat espanyol.
La normativa regula la creació del Servei Català de la Salut, un ens públic configurat per tots els centres, els serveis i els establiments sanitaris públics i de cobertura pública de Catalunya, i promou el naixement del Pla de salut, l’instrument principal de planificació sanitària.
El model sanitari català
El sistema nacional de salut espanyol es va configurar en la Llei General de Sanitat de 1986 com el conjunt de serveis de salut de les diferents comunitats autònomes, convenientement coordinats. Aquest model de sistema sanitari, descentralizat, donava resposta a la nova organització territorial de l’Estat. El traspàs de funcions i serveis a les comunitats autònomes va començar per Catalunya l’any 1981.
A partir de 1981, la Generalitat de Catalunya va anar assumint progressivament les competències en matèria de planificació i ordenació sanitària així com la responsabilitat sobre la provisió pública dels serveis sanitaris. El primer exercici de planificació va ser l’elaboració, i posterior desplegament, del mapa sanitari de Catalunya (1980-1983), que va comportar la divisió territorial sanitària, la revisió dels recursos existents i la proposta de nous recursos.
En 1983 es va crear l’Institut Català de la Salut (ICS), per rebre les competències de l’Insalud i exercir com a entitat gestora de les prestacions i els serveis sanitaris de la Seguretat Social. En aquell moment eren públics el 30% dels llits hospitalaris de Catalunya i per tal d’aprofitar els centres sanitaris existents es van potenciar les accions concertades, es van construir hospitals comarcals i es van reforçar els que ja funcionaven.
L’any 1985 es va crear la Xarxa d’Hospitals d’Utilització Pública (XHUP), que agrupa els hospitals públics i els hospitals privats que ofereixen assistència sanitària concertada i acreditada. Aquesta xarxa comptava l’any 1991 amb uns 17.000 llits hospitalaris.
El model sanitari català es va concretar a l’any 1990 en la Llei d’ordenació sanitària de Catalunya (LOSC), amb la qual es va crear el Servei Català de la Salut (CatSalut) i es va consolidar un sistema sanitari mixt, propi del país, que integrava en una única xarxa d’utilització pública tots els recursos sanitaris, siguin o no de titularitat pública, i que recollia una tradició d’entitats (mútues, fundacions, centres depenen de l’església, etc.) històricament dedicades a l’atenció de la salut.
El CatSalut es convertia així en el centre de planificació, finançament, avaluació i compres dels serveis sanitaris. Actualment aquest servei actua com a garant de les prestacions sanitàries de cobertura pública. El Departament de Salut defineix la política sanitària i fixa els objectius de salut, els índexs i els nivells bàsics que cal assolir en les matèries incloses en el Pla de salut de Catalunya, que és l’instrument principal de la política sanitària del Govern de la Generalitat de Catalunya.
Vegeu taula, on es reflecteix la cronologia del marc legislatiu del model sanitari català:
| Any | Marc legislatiu |
|---|---|
| 1978 | S’aprova la Constitució Espanyola. S’estableix l’organització territorial de l’Estat en comunitats autònomes amb competències legislatives i executives. |
| 1979 | S’aprova l’Estatut d’autonomia de Catalunya. Catalunya assumeix competències exclusives en matèria d’higiene, col·legis professionals i exercici de les professions titulades, i també la competència per desplegar la normativa bàsica estatal en matèria de sanitat. |
| 1981 | S’inicia el procés de transferències. Els recursos públics són insuficients i territorialment desequilibrats. L’infraestructura sanitària és de titularitat diversa. |
| 1981-1983 | Es desplega el mapa sanitari, amb l’objectiu de rendibilitzar els recursos. |
| 1983 | Es crea l’Institut Català de la Salut, per a la gestió de les prestacions i els serveis sanitaris de la Seguretat Social. |
| 1985 | Es crea la Xarxa hospitalària d’utilització pública de Catalunya (XHUP) i s’inicia la reforma de l’atenció primària. |
| 1986 | S’aprova la Llei general de Sanitat, que disposa la universalització de l’assistència i l’establiment de serveis de salut a les comunitat autònomes. |
| 1990 | S’aprova la Llei d’ordenació sanitària de Catalunya, que consolida el sistema sanitari mixt i diferencia entre finançament i provisió de serveis. Es crea el Servei Català de la Salut. |
| 1991 | S’aprova la Llei d’ordenació farmacèutica de Catalunya. |
| 1995 | Es modifica la Llei d’ordenació sanitària de Catalunya, que regula la creació d’entitats de base associativa per part dels professionals. |
| 1997 | S’amplia la XHUP. |
| 1999 | Es creen les xarxes de centres, serveis i establiments sociosanitaris i de salut mental d’utilització pública a Catalunya. |
| 2000 | Es reestructuren i es despleguen les estructures del Departament de Sanitat i Seguretat Social (responsable d’establir el marc de referència a totes les actuacions públiques en l’àmbit de salut) i el CatSalut (responsable d’assegurar i garantir als ciutadans les prestacions al sistema sanitari públic). |
Sistema sanitari català i qualitat assistencial
Catalunya gestiona el seu sistema sanitari propi des de 1990. El Departament de Salut elabora les polítiques i la planificació de la salut i el Servei Català de la Salut (CatSalut) té la missió de garantir que els serveis de cobertura públics arribin efectivament i amb qualitat a la població.
El CatSalut garanteix la prestació dels serveis sanitaris a la ciutadania contractant-los a diferents entitats proveïdores, que són les que presten directament els serveis a la ciutadania, a càrrec de finançament públic. Compta amb més de 400 centres d’atenció primària i 68 hospitals d’utilització pública, independentment de la seva titularitat. Es tracta d’un model sanitari mixt que integra tots els recursos disponibles en una sola xarxa.
El model assistencial a Catalunya es basa en quatre elements essencials:
- Visió sistèmica
- Èmfasi en la coordinació de serveis
- Orientació als resultats
- Continuïtat assistencial d’atenció i l’atenció centrada en el pacient
Els serveis de salut se centren en el pacient. Han de ser efectius, accessibles i equitatius, amb bons resultats de salut a un cost raonable, amb la renovació permanent per complir l’objectiu de ser satisfactoris tant per als usuaris com per als professionals. Els serveis de salut del sistema català inclouen la prevenció, l‘assistència sanitària i sociosanitària, la rehabilitació, l’atenció i el suport al final de la vida, tot esdevenint una xarxa de valor per al país.
Els centres sanitaris han assolit una alta especialització i han obtingut una alta valoració per part d’equips internacionals gràcies al treball en innovació i investigació, així com el reconeixement per part del sistema nacional de salut, que els ha designat com a centres, serveis i unitats de referència per a la resta de comunitats autònomes de l’Estat espanyol.
El sistema sanitari català està vertebrat en quatre pilars: reptes per a la millora continuada, qualitat assistencial, accessibilitat i drets i deures dels seus usuaris.
- Reptes per a la millora continuada: la contínua evolució del sistema avança per entomar els reptes dels pròxims anys amb un sistema de salut millorat, sostenible i adaptable als canvis que han de venir. Els objectius que ha d’afrontar el sistema català de salut en el futur són:
- Donar resposta a les necessitats de salut i les persones: les persones són un element actiu i central. Els pacients se segmenten per tal de poder oferir-los abordatges específics segons les seves necessitats amb gestió de casos, de processos assistencials, que abasten les diferents especialitats i àmbits d’atenció.
- Comptar amb una xarxa col·laborativa: les institucions comprometen a proveïdors, clients i fins i tot competidors en una única xarxa creadora de valor i cada activitat s’assigna a l’agent millor preparat per dur-la a terme.
- Ser àgil i escalable per donar resposta al canvi de paradigma (augment de complexitat, cronicitat, aparició de noves pandèmies, envelliment de la població, etc.) i als canvis de la demanda, es redissenyen les relacions entre les entitats prestadores dels serveis de salut.
- Contemplar fluxos eficients que han de permetre l’agilitat i l’oportunitat de l’atenció evitant desplaçaments als pacients.
- Avançar cap a entorns digitals, incorporar les darreres novetats de les tecnologies de la informació i comunicació amb la voluntat d’una transformació digital en la relació del CatSalut amb la ciutadania i els seus proveïdors.
- Amb professionals en xarxa, afavorint la coordinació i les relacions transversals que comporten un treball de qualitat.
- Amb pacients en xarxa, adequant-se a les necessitats d’una ciutadania que cada vegada més relaciona els entorns digitals i on també la salut 2.0 permeti avançar de forma compartida.
- Qualitat assistencial: la qualitat és un element estratègic en el qual es fonamenten els sistemes sanitaris actuals cercant la millora contínua i l’excel·lència, a partir de la valoració dels punts forts i els punts febles. Existeixen diferents graus:
- Primer nivell de qualitat: autorització i registre. L’actualització és l’acte administratiu que permet legalment fer assistència sanitària. El registre de centres i serveis és on consten, de manera oficial, els centres sanitaris prèviament autoritzats.
- Segon nivell de qualitat: acreditació. És el procés pel qual una organització sanitària s’incorpora a un sistema de verificació externa que avalua el nivell de l’organització en relació amb un conjunt de referents prèviament establerts, consensuats amb els experts i adaptats al territori.
- Tercer nivell de qualitat: indicadors de qualitat. Són instruments que mesuren, avaluen i difonen els resultats assolits en l’àmbit de l’assistència sanitària per part dels diferents agents integrants del sistema sanitari integral d’utilització pública de Catalunya (SISCAT).
- Accessibilitat: l’accessibilitat al sistema sanitari català està regulada per la normativa següent:
- Reial decret 505/2007, de 20 d’abril, pel qual s’aproven les condicions bàsiques d’accessibilitat i no-discriminació de les persones amb discapacitat per a l’accés i la utilització dels espais públics urbanitzats i edificacions.
- Decret 135/1995, de 24 de març, de desplegament de la Llei 20/1991, de 25 de novembre, de promoció de l’accessibilitat i de supressió de barreres arquitectòniques, i d’aprovació del Codi accessibilitat.
- Drets i deures: un aspecte qualitatiu més del sistema sanitari català és la Carta dels drets i deures de la ciutadania en relació amb la salut i l’atenció sanitària, document consensuat entre tots els protagonistes de la sanitat catalana i aprovat pel Consell Executiu de la Generalitat de Catalunya el 24 de juliol de 2001. Aquests drets i deures són aplicables a tots els serveis sanitaris, amb independència del seu nivell i de la seva titularitat jurídica.
L’actual Carta dels drets i deures, aprovada pel Departament de Salut i de la qual va prendre coneixement el Consell Executiu de la Generalitat de Catalunya a la sessió del 25 d’agost de 2015, és una actualització de l’elaborada el 2001. Aquesta revisió es va fer per donar resposta a l’actual realitat social, marcada principalment pel paper cada vegada més actiu de les persones en la salut, i al canvi en el tipus de relació entre ciutadania i institucions, afavorit per l’evolució de les noves tecnologies.
Aquí teniu l’enllaç a la Carta de drets i deures de la ciutadania en relació amb la salut i l’atenció sanitària : ja.cat/xCz6I.
La Carta s’inspira situant les persones com a element central de la salut, amb els principis de llibertat i autonomia, d’igualtat i dignitat de les persones, d’accés a la informació i de compromís cívic com a eixos vertebradors. Hi destaquen el dret a rebre educació en salut, a obtenir informació sobre temps d’espera en atenció sanitària, a planificar les decisions anticipades, a tenir seguretat de les dades relatives a la salut i a rebre una atenció que garanteixi la continuïtat assistencial, entre d’altres.
El sistema sanitari és un dels pilars bàsics de la societat moderna i s’orienta a protegir i fomentar la salut i a prevenir i tractar les malalties. El CatSalut destina els recursos necessaris perquè el sistema sanitari funcioni amb una excel·lent qualitat, doni cobertura a tota la ciutadania i aconsegueixi millorar l’estat de salut de la població. Per aconseguir-ho, la ciutadania, els professionals i l’administració han d’estar compromesos amb el sistema sanitari i col·laborar fent-ne un ús responsable, mantenint uns hàbits de vida saludables, participant en les activitats de prevenció i informant-se dels drets i deures per tal de contribuir a la seva millora i sostenibilitat.
Llei d'ordenació sanitària a Catalunya (LOCS 1990)
El text introductori de la Llei d’ordenació sanitària a Catalunya (LOCS 1990) diu:
“La Llei 14/1986, del 25 d’abril, General de Sanitat, per tal de fer efectiu el dret constitucional de protecció de la salut, estableix les bases d’un model d’ordenació sanitària que es basteix mitjançant la creació del Sistema Nacional de Salut, configurat pel conjunt dels serveis de salut de les comunitats autònomes, degudament coordinats, els quals integren o adscriuen funcionalment tots els centres, els serveis i els establiments sanitaris de la pròpia comunitat, les corporacions locals i qualssevol altres administracions territorials intracomunitàries, sota la responsabilitat de la comunitat autònoma.
En el marc d’aquest model sanitari, la present Llei té per objecte l’ordenació del sistema sanitari públic de Catalunya, d’acord amb els principis d’universalització, d’integració de serveis, de simplificació, racionalització, eficàcia i eficiència de l’organització sanitària, concepció integral de la salut, descentralització i desconcentració de la gestió, sectorització de l’atenció sanitària i participació comunitària.
Als efectes d’aquesta ordenació, es crea un ens públic, el Servei Català de la Salut, configurat per tots els centres, els serveis i els establiments sanitaris públics i de cobertura pública de Catalunya, al qual corresponen, a més de les funcions de gestió i administració dels centres, els serveis i les prestacions del sistema sanitari públic, les funcions d’ordenació, planificació, programació i avaluació sanitàries, sociosanitàries i de salut pública, així com la distribució dels recursos econòmics afectes al seu finançament, que s’exerciran d’acord amb les directrius i les prioritats establertes en el Pla de salut de Catalunya i els criteris generals de la planificació sanitària que determini el Departament de Salut. Es pretén així superar determinades deficiències de l’organització sanitària, com és la desvinculació entre les actuacions en matèria d’ordenació i planificació i les de gestió dels serveis sanitaris, atribuïdes arreu a òrgans diferenciats, tot assignant-les a un organisme únic que les desenvolupi sota una direcció única, amb l’objectiu d’assolir una adequada coordinació en les matèries susdites, del tot aconsellable, d’altra banda, tenint en compte la seva estreta interrelació.”
Llei d’Ordenació sanitària a Catalunya (1990)
En aquesta llei es defineixen objectius generals per a la sanitat catalana i els instruments que permetran assolir-los. Una eina és el Pla de salut de Catalunya, que, juntament amb el Pla interdepartamental i intersectorial de salut pública (PINSAP) i el Pla estratègic de recerca i innovació en salut, conforma la triple resposta del govern per garantir els drets a la protecció de la salut i l’atenció sanitària de la població.
Pla de salut de Catalunya
El Pla de salut de Catalunya 2021-2025, aprovat pel Govern el desembre de 2021, és l’instrument i marc de referència per a totes les actuacions públiques en matèria de salut dins l’àmbit de la Generalitat. El seu objectiu és millorar la salut i la qualitat de vida de la població. El pla actua com la brúixola del sistema de salut establint els objectius necessaris per a la seva millora. Compta amb uns principis ètics que el caracteritzen: el respecte per les persones, la justícia social i equitat, la cura de les persones i l’entorn, i l’eficiència i sostenibilitat.
Aquest Pla de salut ve marcat per 2 elements:
Aquí teniu l’enllaç al web del Pla de salut 2021-2025: shorturl.at/dknxF.
- L’informe “Retrospectiva de 30 anys de planificació sanitària a Catalunya: El motor de transformació del sistema de salut” (OMS).
- La crisi de la COVID-19 en què estem immersos.
Novetats
El Pla de salut 2021-2025 adopta una visió més àmplia del concepte de salut, i amb les directrius de l’OMS, mira de retornar a la seva funció més estratègica (de la qual s’havia allunyat al llarg dels plans anteriors), en el sentit de:
- Actuar com a brúixola: establir la visió i la direcció del sistema i els objectius de salut de país per millorar la salut de la població.
- Alinear els diferents actors: com a instrument estratègic, per alinear totes les intervencions per a la salut i donar-les-hi coherència.
- No ser un pla de plans: no s’hi concreten tots els projectes ni es defineixen tots els programes que cal seguir desenvolupant. És un pla que vol fomentar l’avaluació de les polítiques de salut proposades i l’assoliment equitatiu de les fites en la població, més enllà del monitoratge d’indicadors.
- Comprometre’s amb les estratègies globals: impulsar les que es desenvolupen des del Departament de Salut. Aquest marc estratègic ve donat fonamentalment per:
- Objectius de desenvolupament sostenible (ODS) elaborats per Nacions Unides
- Programa de treball europeu: “Acció Unida per a una millor salut a Europa”
- Pacte Verd Europeu, de la Comissió Europea
- L’equitat de gènere (Gender and Health) de l’OMS
- Programa Horitzó Europa 2021-2027
Objectius de salut
El Pla proposa 40 objectius de salut amb l’horitzó 2025 per mesurar situació de la salut i la malaltia en la col·lectivitat (vegeu la figura):
Principis inspiradors
El Pla s’ha construït a partir d’uns principis ètics que en determinen l’estructura i l’orientació:
- Respecte per les persones: promou i protegeix l’autonomia personal i el respecte als valors i preferències de cadascuna de les persones. Garanteix la humanització en el tracte i el dret a consentir o desestimar les actuacions preventives o assistencials que es proposen.
- Justícia social i equitat: les actuacions proposades posen l’accent a reduir les desigualtats socials, tenen en compte la perspectiva de gènere i aporten un enfocament comunitari en la prevenció i la resolució dels problemes de salut.
- Cura de les persones i l’entorn: responsabilitzant-se del propi cos i de la pròpia salut, adquirint i mantenint hàbits saludables i procurant una actitud d’ajuda i de cura empàtica i respectuosa per part dels professionals sanitaris i de les famílies i persones que atenen persones vulnerables quan ho necessiten.
- Eficiència i sostenibilitat: aconseguir les finalitats assistencials amb el menor cost possible, i aconseguir que la manera en què es prioritzen les diferents intervencions preventives i assistencials hagin estat consensuades amb criteris transparents i amb la participació de la ciutadania i dels professionals, havent valorat l’impacte sobre la salut que tenen els diferents sectors: educatiu, econòmic, laboral, de l’habitatge o social.
Eixos
Les estratègies s’estructuren en 15 eixos i, per a cadascun, hi ha una relació d’objectius específics i accions (vegeu la taula):
| Estratègies | Eixos |
|---|---|
| Estratègia 1 | 1. Criança saludable 2. Salut i benestar des de la infància fins a la vellesa |
| Estratègia 2 | 3. El medi ambient i la salut 4. Les malalties transmissibles i les epidèmies 5. Les resistències als antibiòtics 6. Els objectius de desenvolupament sostenible i la salut a totes les polítiques |
| Estratègia 3 | 7. Xarxes territorials d’atenció comunitària i de salut integrada 8. Àmbits de transformació dels serveis de salut 9. Atenció integrada social i sanitària |
| Estratègia 4 | 10. Governança 11. Cultura de salut i participació de la ciutadania 12. Lideratge i participació dels professionals 13. Transformació digital 14. Recerca i innovació vers les necessitats de salut i del sistema 15. Transparència, pràctiques de valor i avaluació |
En la seva elaboració han participat més de 500 professionals assistencials, de gestió sanitària, d’altres departaments, del món local, així com ciutadans i entitats.
Línies estratègiques
Per donar resposta a les prioritats, objectius de salut i la reducció de desigualtats, el Pla de salut Catalunya 2021-2025 s’articula en 4 grans estratègies que sorgeixen de la detecció de les prioritats de salut poblacional i del sistema de salut, que s’estructuren en 15 eixos, amb 47 objectius específics vinculats amb 70 accions traçadores:
- L’estratègia 1, Garantir la igualtat d’oportunitats en salut al llarg de la vida: promoció, prevenció i detecció precoç. També donant resposta a reptes actuals com la gestió de l’estrès, la salut afectiva i sexual, la violència, la medicalització de la vida quotidiana, etc.
- L’estratègia 2, Fomentar entorns saludables: intervencions transversals, com el control de la contaminació, la seguretat alimentària, les resistències als antibiòtics o el desplegament d’un nou model de vigilància epidemiologia.
- L’estratègia 3, Integrar l’atenció a la salut més enllà del sistema sanitari: creació de l’Agència d’Atenció Integrada Social i Sanitària.
- L’estratègia 4, Fer servir palanques de canvi: la cultura de salut i la participació ciutadana, la transformació digital, tenir cura de les professionals i reforçar la recerca i la innovació.
Anàlisi del Pla de Salut 2016-2020
Per analitzar els trets més característics del Pla de salut 2016-2020, cal accedir al document complet (ja.cat/q0zkH).
Una vegada llegit el document, responeu les preguntes de l’activitat 1 de la lliçó 2.
Desplegament del mapa sanitari de Catalunya
El mapa sanitari aprovat l’any 1980 agrupava el territori de Catalunya en 12 àrees de salut que es dividien, al seu torn, en sectors assistencials.
La LOSC de 9 de juliol de 1990 estableix les 7 regions sanitàries que constitueixen els òrgans desconcentrats de la gestió del sistema sanitari (Alt Pirineu i Aran, Lleida, Camp de Tarragona, Terres de l’Ebre, Catalunya Central, Girona i Barcelona). Amb la situació de pandèmia per la covid-19, la regió sanitària de Barcelona es va subdividir en 3 departaments: àmbit metropolità nord (que abasta el Barcelonès Nord, el Maresme, el Vallès Oriental i el Vallès Occidental), àmbit metropolità sud (l’Alt Penedès, el Baix Llobregat, el Garraf i el Barcelonès Sud) i Barcelona ciutat.(vegeu la figura)
Cada regió sanitària té els seus hospitals de referència, els seus hospitals comarcals, la seva xarxa d’atenció primària i una organització preestablerta. Tanmateix, cada regió s’ordena en sectors sanitaris en els quals desenvolupen i coordinen les activitats de promoció de la salut, prevenció de la malaltia, salut pública i assistència sociosanitària en el nivell d’atenció primària i de les especialitats mèdiques.
Els sectors sanitaris estan constituïts per l’agrupació d’àrees bàsiques de salut (ABS). El conjunt de professionals sanitaris i no sanitaris que dirigeixen i desenvolupen les seves activitats d’atenció al conjunt de la població s’anomena equip d’atenció primària (EAP). Cada ABS té assignat, com a mínim, un EAP que presta atenció al centre d’atenció primària (CAP) i es desplaça pels consultoris locals corresponents en cas que n’hi hagi a la seva àrea.
Estructura del sistema sanitari català
Els principals actors del sistema sanitari català són: el Departament de Salut, el CatSalut, els centres proveïdors de serveis sanitaris (atenció primària i especialitzada) i els ciutadans i ciutadanes de Catalunya. Malgrat això, dins el sistema sanitari català també tenen una importància destacada els col·legis i els sindicats professionals sanitaris, les entitats relacionades amb els pacients i les entitats que agrupen centres proveïdors de serveis sanitaris (Unió Catalana d’Hospitals i Consorci Hospitalari de Catalunya).
El Departament de Salut té la responsabilitat de desenvolupar polítiques de salut, garantir la sostenibilitat del sistema i vetllar per la seva qualitat. Les seves funcions són:
- Elaborar els plans de salut.
- Finançar el sistema d’acord amb el pressupost determinat pel Parlament de la Generalitat de Catalunya.
- Garantir els nivells de qualitat que han de tenir els centres concertats mitjançant els processos d’acreditació.
El CatSalut representa l’instrument principal de la política sanitària del Govern de la Generalitat de Catalunya. La seva principal finalitat és situar els ciutadans al centre de la gestió sanitària, garantint-los una atenció de qualitat. Les seves responsabilitats són:
- Establir polítiques de serveis d’acord amb les polítiques de salut del departament.
- Concretar el sistema de prestacions, provisions i compres.
- Avaluar els resultats.
- Garantir l’atenció als assegurats.
Addicionalment, el CatSalut ofereix serveis de prestacions complementàries com:
- Transport sanitari
- Tractaments ortoprotèsics
- Transplantaments
- Resolució de les llistes d’espera
- Sanitat respon (informació general sobre la salut)
- Guia de serveis i recursos
- Guia de centres sanitaris, farmàcies, etc.
- Gestió de procediments administratius
- Accés i utilització de la targeta sanitària individual
- Vacunacions
- Consell mèdic sobre problemes de salut
- Consultes sobre medicaments i qüestions sanitàries relacionades amb viatges a països on cal prendre mesures de prevenció addicional (vacunes, informació sobre malalties, mesures de precaució).
- Línia telefònica d’urgències: el 061
Els proveïdors són les organitzacions de salut a qui el CatSalut contracta la prestació de serveis assistencials, d’acord amb la política del Departament de Salut. Aquests proveïdors, bàsicament, presten serveis d’atenció primària i d’atenció especialitzada. L’atenció primària és el primer nivell d’accés i es presta en els CAP mentre que l’atenció especialitzada comporta el segon nivell d’accés a la sanitat pública i comprèn:
- Atenció hospitalària
- Atenció sociosanitària
- Atenció psiquiàtrica i salut mental
- Atenció a drogodependències
- Altres recursos d’atenció especialitzada
- Atenció farmacèutica
La majoria d’aquests recursos s’organitzen funcionalment en xarxes, com la Xarxa hospitalària d’utilització pública (XHUP), la xarxa sociosanitària, la xarxa de salut mental i la xarxa d’atenció a les drogodependències, que formen part de la Xarxa sanitària d’utilització pública.
A partir de l’any 2010, es van incloure totes les xarxes existents dins del sistema sanitari integrat d’utilització pública de Catalunya (SISCAT), que està constituït per:
- La xarxa de centres d’internament d’utilització pública de Catalunya.
- La xarxa de centres i serveis sanitaris d’àmbit comunitari i d’utilització pública de Catalunya.
- La xarxa de servei de transport sanitari d’utilització pública de Catalunya.
El principal proveïdor d’atenció primària és l’Institut Català de la Salut (ICS), que l’any 2019 gestionava 329 centres d’atenció primària (CAP), 288 equips d’atenció primària (EAP), 8 hospitals i 44.000 professionals.
En síntesi, per tal de repartir-se les responsabilitats, els diferents agents del sistema s’organitzen de la següent manera:
- El Departament de Sanitat elabora els plans de salut, s’encarrega del pressupost del sistema i de les acreditacions dels proveïdors.
- El CatSalut compra els serveis de salut els seus proveïdors mitjançant contractes en els quals es recullen els objectius de salut i els serveis contractats.
- Els proveïdors segueixen els seus plans estratègics i operatius per donar resposta als compromisos contractats amb el CatSalut i el Departament de Salut i ofereixen un servei de qualitat als seus clients.
- Els ciutadans disposen de sistemes de participació habilitats per fer realitat la condició pública del sistema, i també disposen d’una Carta de drets i deures.
La targeta sanitària individual
La targeta sanitària individual (TSI) és un document que identifica i acredita les persones com a assegurades del Servei Català de la Salut. Les dades personals per a la gestió de la TSI formen part d’un fitxer automatitzat del CatSalut, denominat registre central de població (RCP). Vegeu-la a la figura.
El principal objectiu d’aquest registre és el reconeixement de la condició de persona acreditada així com del nivell de cobertura associat als ciutadans que hi consten.
A l’anvers de la targeta hi consten, impreses, les dades de la persona acreditada:
- Codi d’identificació personal (CIP): és el conjunt de regles (expressades amb números i/o lletres) que, de manera individual i unívoca, permet identificar cada persona acreditada al CatSalut.
- Nom i cognoms de la persona acreditada.
- Nivell de cobertura: és el nivell de prestacions sanitàries que assigna el CatSalut a cada persona.
El revers de la TSI incorpora una banda magnètica amb informació codificada d’aquestes dades impreses. La identificació amb la targeta sanitària garanteix la confidencialitat de les dades de la persona acreditada.
En l’actualitat l’obtenció de la targeta sanitària individual es pot fer per diferents vies, com podeu veure a: ja.cat/81srI.
- Sol·licitud per Internet: per sol·licitar per primera vegada la TSI per aquesta via no cal anar al CAP, però s’ha residir a Catalunya (estar empadronat en un municipi de la comunitat autònoma) perquè el resguard de la sol·licitud i la TSI física s’envien al domicili. En la majoria de casos és necessari constar com a titular o beneficiari a l’INSS (Institut Nacional de la Seguretat Social) o la mutualitat corresponent (MUFACE, MUGEJU o ISFAS) en cas de tenir nacionalitat espanyola o estrangers d’alta com a treballadors per compte d’altri o propi, pensionistes, etc. La TSI s’envia al domicili del sol·licitant sense cap cost.
- Sol·licitud de TSI al CAP: els requisits per poder sol·licitar la TSI per primera vegada al CAP són els mateixos que en el cas anterior, però s’ha de portar emplenat el formulari de sol·licitud presencialment a un CAP. La TSI s’envia al domicili del sol·licitant sense cap cost.
- Nadons: la sol·licitud s’ha de fer per Internet. Si el naixement s’ha produït en un centre del sistema sanitari integral d’utilització pública, el mateix centre ja fa la comunicació de les dades al CatSalut. La TSI s’envia al domicili del sol·licitant sense cap cost.
- Duplicat de la TSI: a la pàgina web del CatSalut també es pot sol·licitat un duplicat (reedició) de la TSI. Es pot demanar una reedició de la targeta en cas de pèrdua, o bé si s’ha deteriorat la banda magnètica o no funciona. Aquesta reedició té un cost de 10€.
El CatSalut també ofereix la TSI codificada amb el sistema Braille per tal de facilitar la seva identificació a les persones cegues o amb deficiències visuals greus i, per tant, millorar la seva accessibilitat al sistema sanitari (vegeu la figura). Aquesta targeta té les mateixes prestacions i conté les mateixes dades que la TSI convencional i incorpora a l’anvers les dades corresponents al codi d’identificació personal (CIP) en Braille, a la part central de la targeta.
TSI Cuida’m
La TSI Cuida’m identifica aquelles persones que per les seves característiques clíniques específiques necessiten un conjunt d’actuacions diferenciades en la seva relació amb els professionals i els serveis sanitaris (vegeu la figura).
Els col·lectius a qui s’ofereix són persones amb les patologies o els diagnòstics següents:
- Demència, amb un nivell d’afectació cognitiu moderat, GDS (escala global de deteriorament de Reisberg) a partir de 4.
- Dany cerebral amb trastorn de la conducta.
- Discapacitat intel·lectual greu o profunda.
- Discapacitat intel·lectual lleu o moderada amb trastorn de la conducta.
- Trastorns de l’espectre autista.
- Altres malalties cognitivoconductuals en l’edat pediàtrica amb trastorn de la conducta.
Els objectius d’aquesta targeta són:
- Millorar l’atenció amb una atenció més adaptada a les necessitats dels usuaris.
- Facilitar la relació amb els professionals i acompanyament per part dels seus familiars, sempre que ho permeti la situació clínica.
- Ajudar a la persona usuària i els seus acompanyants perquè puguin seguir de manera correcta les indicacions i els tractaments prescrits pels professionals.
La tramitació de la sol·licitud de la TSI Cuida’m la fan determinats professionals (metges de família dels EAP, neuròlegs i geriatres de l’hospital d’aguts o de centres sociosanitaris, etc.) segons el model d’imprès vigent, bé a iniciativa pròpia o bé a petició de la persona o del seu representant legal (familiar o tutor).
Targeta sanitària europea
La targeta sanitària europea (TSE) és el document personal i intransferible que acredita el dret a percebre les prestacions sanitàries durant l’estada temporal en el territori de l’espai econòmic europeu o Suïssa (vegeu la figura):