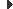Gestió dels centres d’atenció primària i especialitzada
La gestió dels centres d’atenció primària i especialitzada corre a càrrec del sistema sanitari integral d’utilització pública de Catalunya (Siscat).
A l’actualitat, el Siscat està integrat per 68 centres hospitalaris, 434 centres d’atenció primària, 102 centres d’internaments sociosanitaris, 40 centres de salut mental amb internament, 428 ambulàncies de suport vital bàsic i avançat (SVB i SVA) i 4 helicòpters medicalitzats del sistema d’emergències mèdiques (SEM), així com més de 900 ambulàncies de transport sanitari no urgent (rehabilitació, diàlisi, etc.).
Les mutualitats
Les mutualitats són entitats sense afany de lucre que s’erigeixen com la millor via per complementar les prestacions públiques amb l’oferta d’un ampli ventall d’assegurances per a la protecció de les persones sòcies o mutualistes.
Les mutualitats de previsió social
Les mutualitats de previsió social són unes institucions de gran tradició i arrelament a Catalunya, amb origen en els gremis i les confraries de l’edat mitjana, que tenen la missió de cercar solucions, des de la col·laboració i la solidaritat, als problemes plantejats per esdeveniments que comporten riscs per a les persones o els seus recursos. Aquestes entitats estan regulades actualment a Catalunya per la Llei 10/2003, de 13 de juny.
Les mutualitats es defineixen amb els següents trets característics:
Podeu consultar el web de la Federació de Mutualitats de Catalunya.
- Són entitats asseguradores i prestadores de serveis especialitzades en les persones.
- Són entitats sense ànim de lucre i els seus beneficis es destinen a fer possible la consecució de les seves finalitats socials i a l’ampliació de les prestacions.
- Són entitats que s’autogestionen.
- Són associacions democràtiques, en les quals els assegurats o mutualistes són els propietaris de l’entitat i participen responsablement en la presa de decisions.
- Són entitats privades que formen part de l’economia social.
- Són voluntàries, tant pel que fa a la seva constitució com a l’adscripció.
- Són solidàries, perquè neixen amb la voluntat col·lectiva d’assegurar els riscs de la vida i d’oferir serveis socials.
La Mutualitat de Funcionaris Civils de l’Estat
La Mutualitat de Funcionaris Civils de l’Estat (Muface) és un organisme de dret públic que dona les següents prestacions als funcionaris civils de l’Administració de l’Estat:
- Assistència sanitària, mèdica, quirúrgica i farmacèutica per als funcionaris i els seus familiars (cònjuge, fills, germans, menors i ascendents) que no tinguin cobertura.
- Subsidi per incapacitat temporal per al servei derivat d’una malaltia comuna o d’un accident en acte de servei.
- Prestacions recuperadores per incapacitat permanent laboral, absoluta i gran invalidesa.
- Prestacions per a la remuneració de la persona encarregada de tenir cura d’un gran invàlid.
- Indemnitzacions per lesions, mutilacions o deformitats causades per una malaltia professional o un accident en acte de servei, o que en són conseqüència.
- Prestacions de protecció de la família: subsidi per casament, subsidi per natalitat, subsidi per naixement d’un fill.
- Serveis socials: acció formativa i de promoció, assistència al pensionista, subsidi de jubilació, higiene i seguretat en el treball, medicina preventiva, recuperació a persones invàlides…
- Assistència social en situacions de necessitat: ajudes per a tractaments mèdics; ajudes per a intervencions quirúrgiques; ajudes per inexistència, pèrdua o insuficiència d’altres prestacions; ajudes per a desplaçaments per rebre assistència sanitària; ajudes per a l’atenció a persones amb discapacitat; ajudes per a l’adquisició d’habitatge; ajudes econòmiques per compensar despeses urgents i extraordinàries justificades.
Podeu consultar la pàgina web de Muface.
La contribució dels funcionaris al finançament d’aquest servei obligatori és a través de quotes descomptades de la nòmina per un import fix mensual segons el subgrup de classificació funcionarial.
Els centres d’atenció primària
L’atenció primària és el primer punt d’accés presencial al sistema sanitari públic. A la resta de serveis del sistema, s’hi accedeix per derivació des de l’atenció primària, excepte si es fa des del 061/Salut Respon o de les urgències mèdiques, a les quals es pot accedir directament en el cas que es necessiti una assistència urgent.
Centres d’atenció primària (CAP) i equips d’atenció primària (EAP)
El CatSalut assigna un EAP a tots els ciutadans en funció del seu domicili. Els EAP estan conformats per un conjunt de professionals de medicina de família, pediatria, infermeria, odontologia i treball social sanitari. Si l’usuari vol triar algun dels professionals de referència de l’EAP diferent de l’assignat, ho pot sol·licitar seguint el procediment establert de lliure elecció.
Es pot accedir a un centre d’atenció primària mitjançant:
- La TSI, o bé comunicant el codi d’identificació personal (CIP).
- En cas d’accident de trànsit, laboral o esportiu en el qual una companyia ha de responsabilitzar-se de cobrir l’assistència o prestació, s’ha de comunicar i facilitar-ne les dades corresponents.
- Les persones menors de 15 anys o incapacitades han d’anar acompanyades d’una persona adulta.
L’atenció primària dona la cobertura sanitària següent:
- Cobertura sanitària general
- Accés al CatSalut segon nivell
- Programes d’interès sanitari DS (Departament de Salut)
En queden exclosos tractaments, prescripcions o indicacions terapèutiques prescrites en l’àmbit de la sanitat privada.
Serveis:
- Medicina de família: el metge de família atén ciutadans de 15 anys o més i ofereix serveis de:
- Diagnòstic, tractament i seguiment de malalties
- Promoció d’hàbits saludables i consells sanitaris
- Atenció a domicili
- Gestió de la petició de proves diagnòstiques complementàries i realització d’interconsultes a altres serveis sanitaris o socials
- Pediatria: el pediatre és el professional responsable de l’atenció dels nadons i dels nens fins als 15 anys. S’encarrega de:
- Diagnòstic i tractament de les malalties pediàtriques
- Controls periòdics establerts en l’atenció al nadó i al nen
- Tasques de prevenció, vacunació i promoció de la salut
- Gestió de la petició de proves diagnòstiques complementàries i realització d’interconsultes a altres serveis sanitaris o socials
- Infermeria: a banda de les funcions pròpies d’infermeria, ofereix suport en el tractament dels problemes crònics de salut, activitats de prevenció i promoció de la salut i l’atenció domiciliària.
- Odontologia: ofereix els serveis d’exodòncia i de petita cirurgia bucodental, el programa de prevenció de malalties bucodentals en persones diabètiques i de la dona embarassada i el programa de salut bucodental a les escoles.
- Treball social: els treballadors socials defineixen aquelles actuacions necessàries per abordar els problemes socials dels ciutadans i el seu entorn familiar.
Atenció comunitària
La salut de les persones no depèn només dels factors biològics, sinó que es determina per l’entorn on viuen, treballen, estudien i les seves condicions de vida. Des de l’atenció primària es desenvolupen iniciatives comunitàries destinades a millorar l’estat integral de la salut de les persones. Aquestes accions es poden dur a terme en els centres de salut, les oficines de farmàcia, les escoles, els equipaments esportius, etc.
Atenció continuada i urgent
Des dels centres d’atenció primària s’ofereixen serveis d’atenció continuada. Per aquesta raó s’amplien les hores de funcionament per poder atendre a les demandes d’atenció urgent. També hi ha una xarxa de centres d’atenció continuada i urgent (CUAP) que estan oberts les 24 hores del dia i que estan preparats per atendre la majoria de problemes que motiven una atenció urgent.
Atenció a la salut sexual i reproductiva
Les unitats d’atenció a la salut sexual i reproductiva (ASSR) estan formades per llevadores, ginecòlegs, infermeres i psicòlegs. Els serveis més destacats que ofereixen aquest equips són:
- Atenció als joves: ofereixen consell reproductiu que els permeti prendre una decisió lliure sobre la reproducció, prevenció dels embarassos no desitjats, atenció i prevenció de les conductes de risc respecte a les infeccions de transmissió sexual (ITS), prevenció del càncer de coll d’úter i atenció ginecològica. També es fan actuacions grupals d’educació afectiva sexual per a una sexualitat satisfactòria i segura, fomentant l’autonomia i la capacitat de decisió dels i les adolescents, així com la seva autoestima i una imatge corporal positiva.
- Consell reproductiu: inclou el consell afectiu i sexual, el consell i l’atenció dels mètodes contraceptius, el consell preconcepcional, el consell en les dificultats en la fertilitat, i el consell i l’atenció als problemes i les disfuncions sexuals.
- Control i seguiment de l’embaràs: es classifica el risc del benestar de la mare i del nadó i s’avalua, es fan analítiques i ecografies de control, es donen consells, es fa prevenció de riscos, es promou la lactància materna i s’ofereix assistència psicològica en els casos que ho requereixin.
- Interrupció voluntària de l’embaràs: inclou la informació i l’assessorament previ, la indicació en cas que existeixi una causa mèdica, la realització i l’atenció posterior.
- Atenció a la violència vers les dones: s’aprofita que les dones utilitzen aquest servei d’ASSR per detectar precoçment i prevenir la violència de gènere.
Els centres d’atenció especialitzada
L’atenció especialitzada i hospitalària als pacients es presta a través de la xarxa hospitalària d’utilització pública que està desplegada per tot el territori català.
Els serveis que ofereixen als hospitals d’aguts són:
- Atenció especialitzada ambulatòria (CCEE)
- Internament
- Urgències
- Hospital de dia
- Intervencions quirúrgiques amb ingrés o sense
- Proves diagnòstiques
Una part de les prestacions assistencials en l’atenció especialitzada es dona als hospitals. Veurem els tipus de centres hospitalaris i les seves característiques, però en línies generals els hospitals, a banda de les tasques assistencials, també desenvolupen les funcions de promoció de la salut, prevenció de les malalties, investigació i docència.
Tipus d’hospitals
En l’atenció especialitzada d’aguts hi ha diferents tipus d’hospitals d’utilització pública:
- Hospitals generals bàsics: donen resposta completa als requeriments habituals de la població. Aquests hospitals tenen la tecnologia assistencial necessària per atendre les malalties i els problemes de salut que no requereixen un grau d’especialització important. Quan el nivell de complexitat no pot ser atès per l’hospital general bàsic, la persona es deriva a un hospital de referència o d’alta tecnologia.
- Hospitals de referència: són uns centres destinats a resoldre pràcticament tots els problemes de salut susceptibles de curació o millora, tret dels que requereixen recursos tecnològics d’alt nivell o d’una pràctica altament especialitzada.
- Hospitals d’alta tecnologia: Disposen de les anomenades supraespecialitats i de noves tecnologies diagnosticoterapèutiques. Atenen els pacients que no es poden tractar als hospitals de referència.
- Hospitals lleugers: són nous tipus de centre de salut que apropen l’atenció especialitzada i urgent a la població, tot facilitant una resolució més ràpida dels processos i potenciant la integració amb l’atenció primària de salut. Els hospitals lleugers, sense internament, poden oferir consultes d’atenció especialitzada, hospital de dia, cirurgia ambulatòria, urgències, diagnòstic per la imatge i proves complementàries. D’hospitals lleugers hi ha els hospitals de dia i la cirurgia major.
Els serveis que ofereixen els hospitals d’aguts donen lloc a dues tipologies més:
- Hospital de dia. Els hospitals de dia són dispositius d’hospitals de la Xarxa Hospitalària d’Utilització Pública (XHUP) que presten atenció mèdica o d’infermeria un mateix dia per a l’aplicació de determinats procediments diagnòstics o terapèutics reiterats. La majoria d’aquestes unitats es dediquen al tractament de pacients oncològics i de pacients amb trastorns immunològics, tot i que també s’estan estenent al tractament d’altres malalties, com la malaltia pulmonar obstructiva crònica (MPOC). Alguns hospitals d’aguts també disposen d’un hospital de dia psiquiàtric.
- Cirurgia major ambulatòria. La cirurgia major ambulatòria (CMA) és un procediment quirúrgic de mitjana o alta complexitat realitzat amb anestèsia que, sense requerir hospitalització convencional, necessita un període d’observació i control poc intensiu i de curta durada i que, en alguns casos, pot requerir seguiment i control domiciliari.
Organització hospitalària
L’organigrama d’un hospital segueix una jerarquia d’òrgans unipersonals de direcció amb una sèrie de funcions associades, i també de la qual depenen uns serveis i les activitats que s’hi desenvolupen.
Consulteu el RD 521/1987, de 15 d’abril: ja.cat/3z5LK.
Segons el RD 521/1987, de 15 d’abril, pel qual s’aprova el Reglament sobre l’estructura, organització i funcionament dels hospitals gestionats per l’Insalud, els òrgans principals d’organització hospitalària són:
- Gerència
- Divisió mèdica
- Divisió d’infermeria
- Divisió de gestió i Serveis generals
Gerència
La figura de la direcció gerent és l’encarregada d’ocupar les funcions de la gerència de l’hospital.
Al director gerent li corresponen les següents funcions:
- La representació de l’hospital i la superior autoritat i responsabilitat.
- L’ordenació dels recursos humans, físics i financers de l’hospital mitjançant programació, direcció, control i avaluació del seu funcionament en el conjunt de les seves divisions, i amb respecte als serveis que presta.
- L’adopció de mesures per fer efectiva la continuïtat del funcionament de l’hospital, especialment en els casos de crisi, emergències, urgències i d’altres circumstàncies similars.
- L’elaboració d’informes periòdics sobre l’activitat de l’hospital i la presentació anual de la memòria de gestió.
Els directors de les divisions mèdiques, d’infermeria i de gestió i serveis generals depenen orgànicament i funcionalment de gerència.
Les àrees d’activitats adscrites a la gerència de l’hospital són:
- Atenció al pacient
- Control de gestió
- Informàtica
- Assessoria jurídica
- Admissió, recepció i informació
- Política de personal
- Anàlisi i planificació
Divisió mèdica
Al capdavant de la divisió mèdica de l’hospital hi ha el director/a mèdic, nomenat pel procediment de lliure designació mitjançant convocatòria pública entre aquelles persones que ostentin la condició de funcionaris públics o personal estatutari de les entitats gestores dels serveis de salut, en ambdós casos de cossos, escales o places de caràcter sanitari i amb titulació de llicenciat en medicina i cirurgia, i altres requisits que determini la convocatòria.
Les funcions de la direcció mèdica són:
- Dirigir, supervisar, coordinar i avaluar el funcionament dels serveis mèdics i altres serveis sanitaris de l’hospital, proposant a la direcció gerent les mesures necessàries per al millor funcionament dels serveis.
- Proposar, dirigir, coordinar i avaluar les activitats i qualitat de l’assistència, docència i investigació.
- Assumir les funcions que expressament li delegui o encomani el director gerent.
- Assumir les funcions que aquest reglament encomana a la gerència en els casos dels hospitals en que no existeixi aquest càrrec.
- Substituir el director/a gerent en cas que no existeixi la figura de subdirector/a gerent en allò previst en l’article 16 d’aquest reglament, en el cas de vacant, absència o malaltia.
Queden adscrits a la divisió mèdica de l’hospital els serveis i les unitats que incloguin les següents àrees d’activitat:
- Medicina
- Cirurgia
- Ginecologia i obstetrícia
- Pediatria
- Serveis centrals
- Documentació i arxiu clínic
- Hospitalització de dia
- Hospitalització a domicili
- Qualsevol altra àrea d’activitat on es desenvolupin tasques medicoassistencials.
Divisió d'infermeria
Al capdavant de la divisió d’infermeria hi ha el director/a d’infermeria, nomenat pel procediment de lliure designació mitjançant convocatòria pública entre aquelles persones que ostentin la condició de funcionaris públics o personal estatutari de les entitats gestores dels serveis de salut, en ambdós casos de cossos, escales o places de caràcter sanitari i amb titulació de diplomat en infermeria, ATS, practicant, llevador, infermer o fisioterapeuta i altres requisits que es determinin a la convocatòria.
Les funcions de la divisió d’infermeria són:
- Dirigir, coordinar i avaluar el funcionament de les unitats i els serveis de la divisió d’infermeria i les activitats del seu personal integrat.
- Promocionar i avaluar la qualitat de les activitats assistencials, docents i investigadores desenvolupades pel personal d’infermeria.
- Assumir les funcions que expressament li delegui o encomani la direcció gerent en relació amb les àrees d’activitats d’aquesta divisió.
Queden adscrites a la divisió d’infermeria les activitats d’infermeria en les següents àrees:
- Sales d’hospitalització
- Quiròfans
- Unitats especials
- Consultes externes (CE)
- Urgències
- Qualsevol altra àrea d’atenció d’infermeria que calgui.
Divisió de gestió i serveis generals
Al capdavant de la divisió de gestió i serveis generals hi ha el director/a de gestió i serveis generals, designat mitjançant el sistema de concurs-oposició, prèvia convocatòria pública entre el personal que reuneixi els requisits que es determinin en la corresponent convocatòria i que es trobin en possessió de titulació de diplomat universitari o equivalent en àrees de economia, jurídica, empresarial o similar.
Les funcions de la direcció de gestió i serveis generals són:
- Dirigir, coordinar i avaluar el funcionament de les unitats i serveis de la divisió de gestió i serveis generals i les activitats del personal integrat.
- Proporcionar a la resta de divisions de l’hospital el suport administratiu i tècnic específic, així com de serveis generals necessaris per el compliment dels seus objectius.
- Assumir les funcions de caràcter no assistencial que expressament li delegui o encomani la direcció de gerència.
Queden adscrites a la divisió de gestió i serveis generals les següents àrees:
- Gestió econòmica, pressupostària i financera
- Gestió administrativa en general i de la política de personal
- Subministrament
- Hosteleria
- Ordre intern i seguretat
- Obres i manteniment
L’organigrama tipus inclou la majoria de les àrees descrites anteriorment. Vegeu a figura l’organigrama de l’organització hospitalària de l’Hospital de Sant Rafael:
Els sistemes de contraprestació
La contraprestació en un contracte és la prestació d’una part que correspon a la donada per l’altra part.
La concertació és l’acció d’arranjar amb algú un pla, un projecte, l’execució d’alguna cosa, etc.; acordar, pactar.
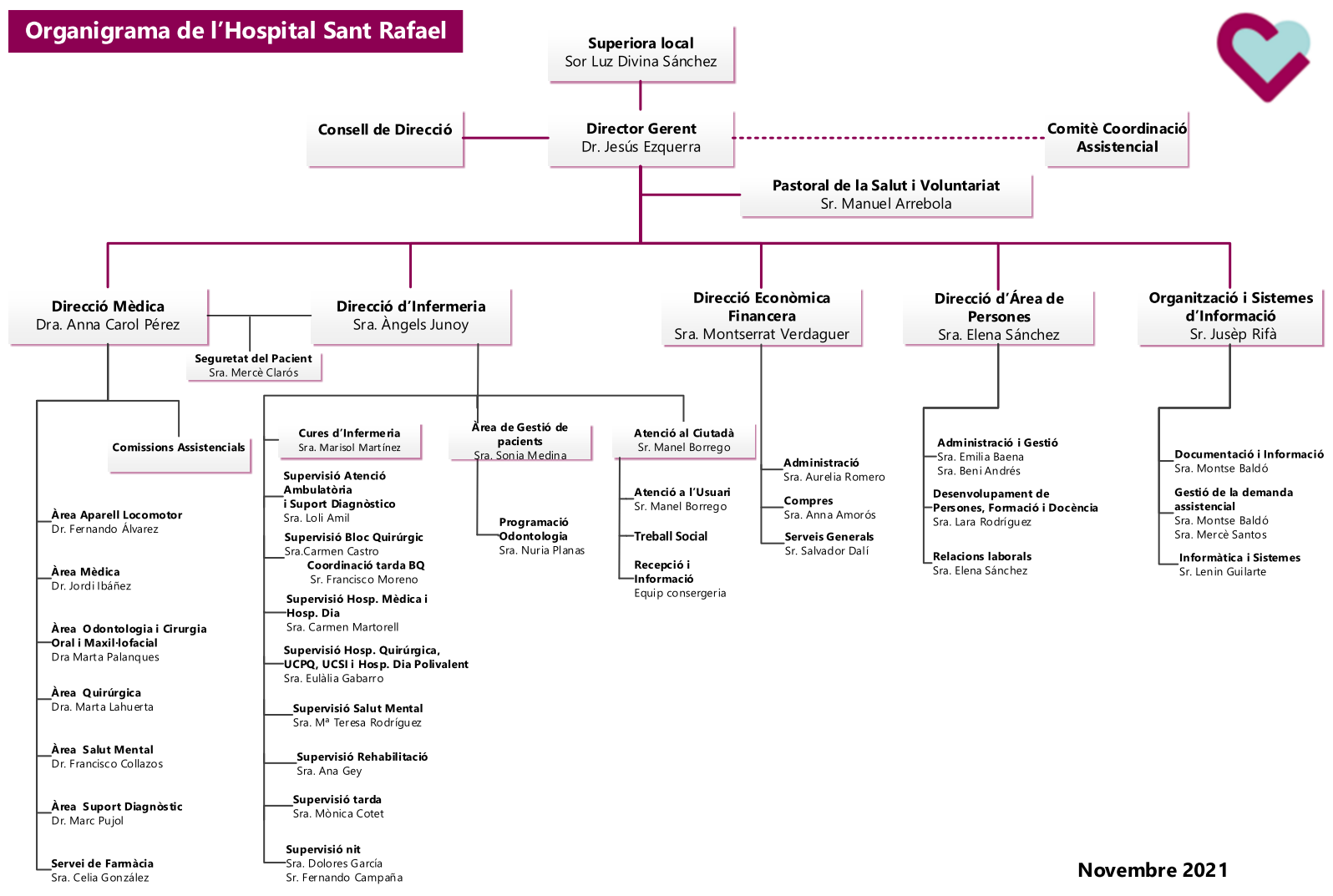
En el context sanitari entenem aquests dos conceptes com l’acord de la sanitat pública amb entitats privades per tal de proveir de diferents serveis sanitaris i assistencials a canvi de capital. Aquestes contraprestacions sanitàries s’han anat realitzant des que Catalunya va assumir les competències en matèria sanitària, i després d’utilitzar diferents models de pagament: en base territorial, en base poblacional, etc.
Vegeu a figura com s’estructuren els sistemes de contraprestació i concertació a Catalunya.
Els models actuals han anat evolucionant segons els següents factors:
- Envelliment de la població
- Canvis en els patrons epidemiològics dels problemes de salut
- Aparició de noves tecnologies diagnòstiques i terapèutiques
- Augment en les expectatives en relació als serveis sanitaris
Després de més de vint-i-cinc anys d’aplicació del model a Catalunya, i considerant estudis realitzats als Estats Units, es van proposar canvis en quatre nivells del sistema sanitari que es podien aplicar a Europa:
- Canvis a gran escala relacionats amb la política sanitària del país, que inclouen reformes en els sistemes de pagament, d’acreditació, de formació de professionals, etc.
- Canvis a les organitzacions i institucions proveïdores de serveis sanitaris, de forma que es desenvolupin sistemes d’informació que facilitin una atenció mèdica més segura i eficient, que s’afavoreixi el desenvolupament professional mitjançant la formació continuada, i que s’incrementin el treball en equip i la cooperació amb altres organitzacions.
- Canvis a escala de microgestió (EAP, serveis hospitalaris) orientats a aconseguir que els metges i les metgesses tinguin els coneixements, les habilitats i les actitud necessàries per prendre decisions amb una bona relació entre el cost i l’efectivitat.
- Introducció a una cultura de transparència i rendició de comptes a tots els nivells del sistema sanitari.
Basant-se en aquestes propostes, el CatSalut va impulsar un projecte per provar un model de compra de serveis en base poblacional per a la contractació integral de serveis en diverses zones de Catalunya. Paral·lelament, l’Administració va optar per un model descentralitzat amb la participació dels governs territorials de salut (GTS), els quals disposen de recursos per garantir:
- Accés equitatiu a una cartera de serveis homogènia a tot el territori
- Continuïtat assistencial
- Eficiència del sistema
- Assignació basada en criteris transparents estimuladors de la integració de serveis
El Govern català va aprovar el Decret 118/2014, de 5 d’agost, pel qual es regula la contractació i prestació dels serveis sanitaris a càrrec del CatSalut. Aquest decret regula els encàrrecs de gestió dels serveis públics que s’han d’establir entre els centres del Siscat i el CatSalut, i els sistemes de contraprestació per la gestió d’aquests serveis públics.
Vegeu a figura un exemple de la proposta d’increment de tarifes per al 2015:
La compra de serveis és un instrument del CatSalut per tal de dirigir les polítiques i estratègies a través de la contractació amb les entitats proveïdores. Els sistemes de contractació i pagament que es defineixen en cada moment orienten el model organitzatiu dels proveïdors i el model de relació amb el seu entorn al territori amb l’objectiu de maximitzar els recursos disponibles per donar resposta a les necessitats de salut de la ciutadania. El Pla de salut orienta la política de serveis d’acord amb els objectius de salut i la compra/contractació d’aquests serveis.
En el marc d’un model de pagament prospectiu (l’import del pagament es determina abans de la realització de l’activitat), hi ha una part del pagament fixa i una altra de variable, amb l’objectiu d’estimular l’eficiència i qualitat del servei.
L’actual sistema de contractació de serveis ha anat evolucionant per tal de donar resposta als nous reptes assistencials en un entorn de creixement de la despesa. Així, d’un sistema inicial de pagament per pressupost, l’evolució va passar cap a un sistema de pagament per acte assistencial i, posteriorment, a un model centrat en l’activitat fins arribar a l’actual sistema de compra en base poblacional.
Amb el pagament en base poblacional es vol arribar a un model d’assignació territorial que garanteixi el tractament integral de les necessitats assistencials de la població, prioritzant un model que afavoreixi la coordinació i la col·laboració entre els diferents proveïdors d’un determinat territori com a mitjà per obtenir un millor grau d’accessibilitat i d’eficiència en el conjunt del sistema.
A la resolució del Govern es poden consultar les condicions generals de contractació de serveis sanitaris per a 2020: ja.cat/Ko4kC.
Processos 'case mix'. Grups relacionats pel diagnòstic
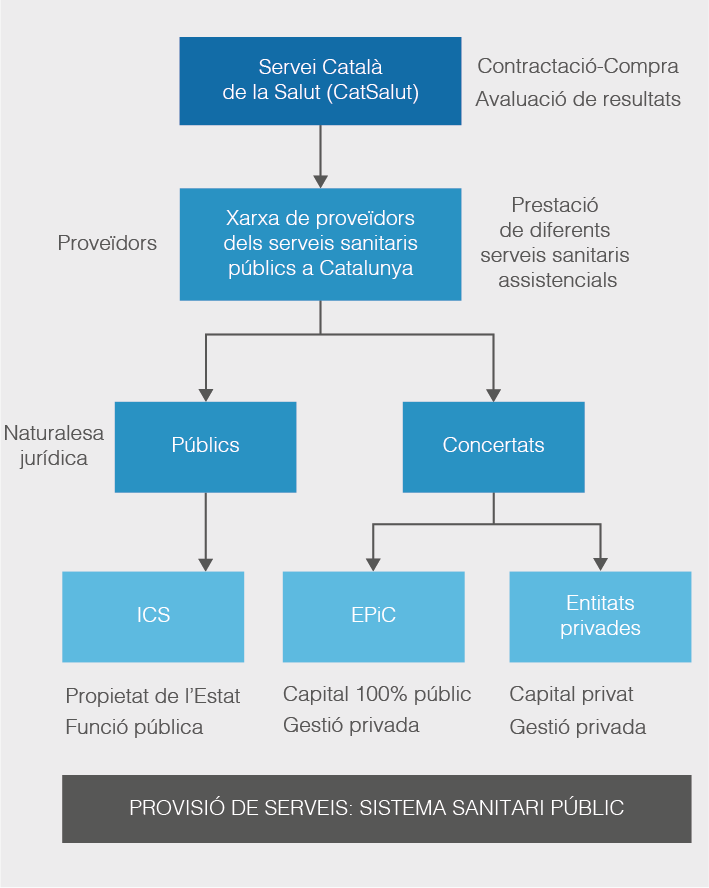
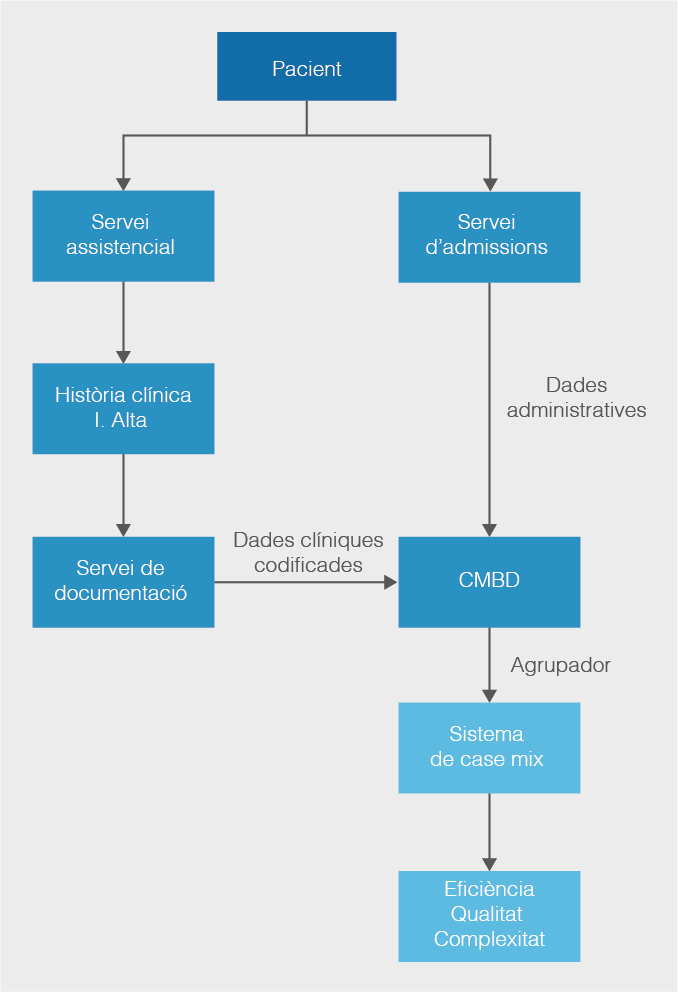
Tots els pacients donats d’alta hospitalària en un hospital d’aguts reben un informe clínic que fa referència a les seves dades administratives i clíniques de l’estada (informe d’alta). El servei d’admissions i i el servei de documentació clínica, per la seva banda, registren les dades de l’alta de cada pacient conformant el conjunt mínim bàsic de dades (CMBD). En aquest registre del CMBD es recullen una sèrie de variables administratives (edat, sexe, motiu d’ingrés, motiu de l’alta, tipus d’alta, etc.) i d’altres de tipus diagnòstic (diagnòstic principal, altres diagnòstics, procediment principal, etc.), totes codificades corresponentment segons la CIM-10.
Malgrat això, amb aquesta informació continguda en els CMBD no es poden analitzar qüestions com la complexitat, les complicacions, l’envelliment, la idoneïtat de les estades, entre d’altres. Es tracta d’un tipus de preguntes que ha de respondre un sistema de case mix.
El case mix no fa referència únicament a la casuística dels pacients ingressats en un hospital, sinó a un concepte basat en la complexitat casuística, i inclou diferents paràmetres com la gravetat de la malaltia, el seu pronòstic, la dificultat en el tractament, la necessitat d’actuació mèdica i la intensitat de consum de recursos.
En l’àmbit assistencial es pot utilitzar el concepte de complexitat casuística, que es tradueix en una major dificultat del tractament associat a l’assistència mèdica. D’altra banda, per als gestors i responsables de l’administració sanitària aquesta complexitat del case mix es tradueix en un major consum dels recursos professionals i un cost més elevat de l’assistència sanitària.
Aquestes dues interpretacions de la complexitat del case mix, que semblen estar íntimament relacionades, a vegades poden ser molt diferents en determinats pacients. Per exemple, en malalts afectats per càncer en fase terminal, que estan greument malalts i tenen un pronòstic molt dolent però necessiten pocs recursos sanitaris hospitalaris més enllà d’unes cures pal·liatives.
Això dona informació sobre la dificultat de tenir un sistema totalment eficaç a l’hora de valorar tots els diferents aspectes de la complexitat casuística. Per aquest motiu va sorgir el concepte de grups relacionats pel diagnòstic (GRD).
El flux de la informació en el sistema 'case mix'. Grups relacionats pel diagnòstic
En aquest sentit, el conjunt mínim bàsic de dades (CMBD) és únicament un sistema de recollida dades, no un sistema de case mix o de classificació de pacients. A partir de la dècada dels vuitanta va sorgir el concepte de GRD (grups relacionats pel diagnòstic), que classifica cada episodi assistencial en funció del diagnòstic principal i secundaris, el pes relatiu (cost mitjà) que es correspon amb un consum estimat de recursos/complexitat i en pacients que pertanyen a un grup similar des d’un punt de vista clínic. La finalitat dels GRD és relacionar la casuística de l’hospital amb la demanda de recursos i costos associats incorreguts per l’hospital.
El sistema de GRD permet classificar els episodis assistencials en cinc-cents grups, aproximadament, que tenen un ús similar de recursos. La classificació es fa mitjançant els codis de la classificació internacional de les malalties (CIM-10), el tipus de procediment quirúrgic, l’edat, el sexe i la presència de complicacions o comorbiditats.
El propòsit dels GRD és agrupar les malalties per assignar un valor monetari a cada episodi assistencial amb la finalitat de millorar la gestió dels costos hospitalaris. D’aquesta manera, el sistema de GRD fou adoptat per les dues grans mútues públiques nord-americanes (Medicare i Medicaid) com sistema de pagament prospectiu als hospitals.
En cada episodi d’hospitalització, el servei d’admissions gestiona les dades administratives del pacient (dades identificatives) i de l’episodi (data i tipus d’ingrés, servei, etc.). En l’informe d’alta hi han de constar els diagnòstics, principal i secundaris, i els procediments realitzats. El servei de documentació clínica incorporarà aquesta informació a la base de dades del CMBD.
Vegeu a figura la generació de les dades clíniques i no clíniques que formen part del CMBD, d’on s’extreu la casuística hospitalària i es generen els GRD.
Les dades de cada alta hospitalària són recollides mitjançant el model de CMBD i segueixen el sistema de figura:

A partir de l’informe de l’alta, es genera el CMBD. A partir del diagnòstic principal i altres variables d’aquesta base de dades, es generaran els GRD. D’altra banda, (vegeu la part inferior de figura), gràcies als sistemes d’explotació informàtica de les bases de dades, es pot extraure el case mix i fer un recorregut invers del flux.
Cada GRD té un pes associat que resulta de la valoració de diferents paràmetres:
- Gravetat de la malaltia: referida a la pèrdua de la funció i/o índex de mortalitat dels pacients amb una malaltia determinada.
- Pronòstic: evolució probable de la malaltia, que inclou la possibilitat de millora o el deteriorament, les possibilitats de recaiguda i l’estimació del temps de supervivència.
- Dificultat del tractament: problemes d’atenció mèdica que presenten els pacients que pateixen una malaltia en particular.
- Necessitat d’actuació mèdica: conseqüències, en termes de gravetat, que poden derivar-se de la falta d’una atenció mèdica immediata o continuada.
- Intensitat de consum de recursos: nombre i tipus de serveis diagnòstics, terapèutics i d’infermeria utilitzats en el tractament d’una malaltia determinada.
- Referent a la lògica clínica, hi ha una agrupació en categories diagnòstiques majors (CDM) que dona prioritat als òrgans i sistemes, i després una distribució entre grups quirúrgics, mèdics i indeterminats.
El consum de recursos dels pacients en cada GRD ha de ser similar per poder establir una relació entre el case mix de l’hospital i els recursos consumits. Tanmateix, des d’un punt de vista clínic, els pacients de cada GRD han de ser similars, és a dir, la definició del grup ha de ser clínicament coherent.
En el sistema AP-GRD (All pacient- GRD) hi ha 25 CDM i l’algoritme bàsic llegeix, en primer lloc, el procediment quirúrgic i separa un petit grup de categories quirúrgiques de gran complexitat (transplantaments i procediments quirúrgics de gran consum de llit de crítics). A continuació, l’algoritme identifica els pacient politraumatitzats (CDM 25) i els pacients amb SIDA (CMD 24). De les altes restants, l’algoritme llegeix el diagnòstic principal (DP) i, en funció d’aquest, es classifiquen en 23 CDM, 14 dels quals estan fonamentats en l’òrgan o sistema on s’origina el DP.
Quan l’algoritme ha classificat les altes en les 25 CDM, llegeix els procediments. Si en troba algun de quirúrgic, deriva l’alta cap als GRD quirúrgics i se centra en la complexitat de la intervenció. Si no hi ha procediment quirúrgic, classifica l’alta com a mèdica i prossegueix la seva catalogació en funció de la complexitat del diagnòstic.
Vegeu un esquema-resum a figura:
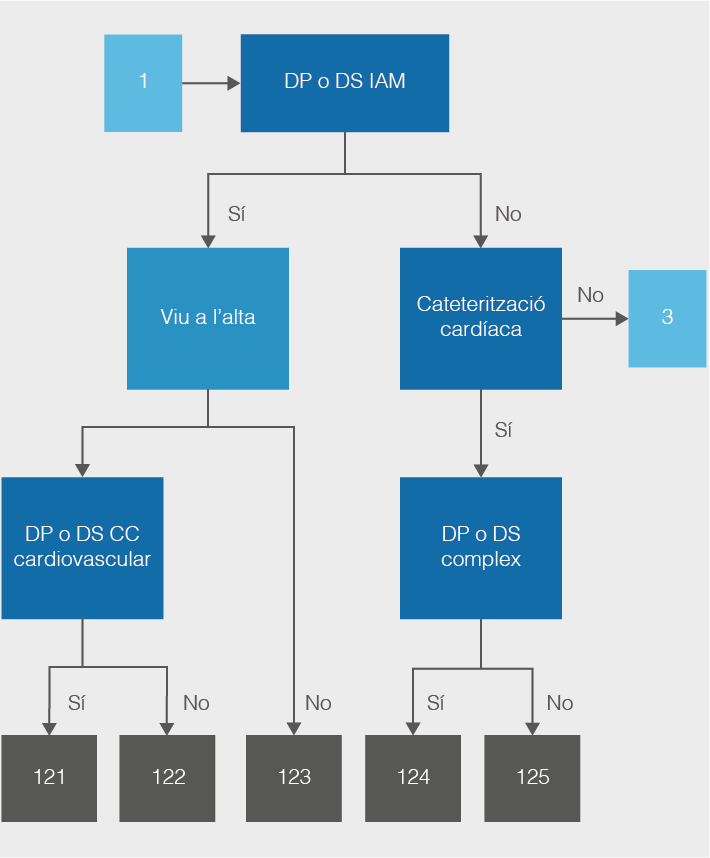
Per il·lustrar el funcionament de l’algoritme dels GRD, vegeu l’exemple de l’infart agut de miocardi (IAM) a figura:
Si el programari llegeix el codi d’infart agut de miocardi com a DP o secundari (DS), el classifica a la CMD 5. Després, indaga sobre el tipus d’alta i s’interessa per si el pacient ha sortit de l’hospital viu o mort. Si ha mort, ho classifica al GRD 123, i si n’ha sortit amb vida, la següent pregunta que es fa és sobre els camps dels DS. Si hi troba una complicació cardiovascular, ho classifica al GRD 121 i si no, al GRD 122.
El pes relatiu dels GRD
El valor del pes relatiu es correspon amb el cost atribuïble a cadascuna de les 684 categories en relació amb la mitjana de totes les altes analitzades. El pes relatiu 1 representa el cost mitjà de l’alta als Estats Units i, per tant, tots els altres pesos del GRD s’estimen en relació amb aquesta escala. Els pesos relatius es revisen anualment amb cada versió del sistema GRD.
En les següents taules hi ha exemples amb els quals s’il·lustra la ponderació d’aquests processos en el sistema. Per exemple, quan el DP (diagnòstic principal) és litiasi biliar, l’algoritme classifica l’alta a la CMD 7 (sistema hepatobiliar i pancreàtic), llegeix els procediments i, si troba el codi de la colecistectomia, deriva el cas cap als GRD quirúrgics de la CMD 7. A continuació, el programa s’interessa per si hi ha hagut exploració preoperatòria del conducte biliar comú.
Vegeu diferents exemples sobre com es classifiquen els GRD a la CDM, amb els seus pesos relatius, a taula, taula i taula.
| GDR | CDM | Exemples de GDR amb pes relatiu proper a la unitat | PR |
|---|---|---|---|
| 370 | 14 | Cesària amb complicacions | 1,0853 |
| 88 | 4 | Malaltia pulmonar obstructiva crònica | 1,1469 |
| 494 | 7 | Colecistectomia laparoscòpia sense complicacions | 0,9615 |
| 128 | 5 | Tromboflebitis de venes profundes | 0,9902 |
| GDR | CDM | Exemples de GDR amb pes relatiu elevat | PR |
|---|---|---|---|
| 821 | 22 | Cremades de tercer grau extenses amb empelt de pell i VM | 23,0176 |
| 795 | Pre- | Trasplantament de pulmó | 34,0356 |
| 496 | 8 | Fusió espinal combinada anterior i posterior sense CC | 4,3380 |
| 604 | 15 | Nounat de pes 750-999 gr. viu | 31,1579 |
| GDR | CDM | Exemples de GDR amb pes relatiu baix | PR |
|---|---|---|---|
| 91 | 4 | Pneumònia simple / pleuresia < 17 | 0,8304 |
| 60 | 3 | Amigdalectomia / adenoidectomia < 18 anys | 0,5475 |
| 373 | 14 | Part vaginal sense complicacions | 0,5803 |
| 382 | 14 | Falsos dolors de part | 0,1848 |