L'atenció al nounat i al pacient pediàtric
Les imatges d’aquest material estan extretes de la Viquipèdia i del Departament de Sanitat de la Generalitat.
Durant tot l’embaràs, el fetus ha anat madurant per tenir capacitat d’afrontar el primer contacte amb el món exterior amb èxit. Els primers dies de vida, però, haurà de seguir evolucionant, i això suposa importants canvis a nivell anatòmic, morfològic i fisiològic.
S’anomena nounat al nadó que té quatre setmanes o menys de vida des del seu naixement per part o per cesària.
Un nadó que neix dins les dates previstes, és a dir, entre les setmanes 38 i 42 de gestació, s’anomena nadó a terme. Si neix abans de les 38 setmanes es diu que és un nadó preterme, i si la data de naixement és després de les 42 setmanes s’anomena nadó postterme. Al nadó també se l’anomena lactant pel fet que s’alimenta amb llet (vegeu la figura).
Caldrà fer una valoració inicial del nounat i portar a terme les mesures profilàctiques. Posteriorment es duran a terme cures generals del nadó referides a la higiene, el vestit i l’alimentació. Com a tècnics auxiliars d’infermeria caldrà que conegueu tots aquests procediments i també el seguiment del desenvolupament del lactant.
Edats aproximades del desenvolupament de l'ésser humà:
- Zigot: el punt de la concepció, la fertilització.
- Embrió: des de la implantació fins a la setmana 8.
- Fetus: des de la setmana 9 fins al naixement.
- Nounat: és el primer mes de vida.
- Nadó; també s’anomena bebè: entre 0 i 15 mesos.
- Nen/nena o infant: entre els 15 mesos i 10 anys.
- Prepubertat o preadolescència: aproximadament cap als 11 anys.
- Adolescència i pubertat: entre els 12 i els 19 anys.
Característiques dels nounats
Els nadons que neixen dins les dates previstes tenen un pes que oscil·la entre els 2.500 i els 4.000 grams i una mida d’uns 50 cm. Però poden presentar característiques molt diferents tenint en compte el període gestacional, els factors naturals dels progenitors o altres aspectes derivats de la seva adaptació a l’entorn on s’han de desenvolupar.
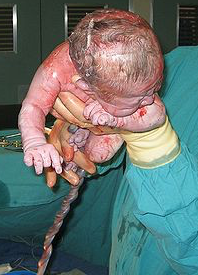
En el moment de néixer, el nounat s’independitza de la seva mare i ha de ser capaç de dur a terme una ràpida adaptació al nou entorn. En els primers segons ha de respirar pel seu compte, fet que provoca un canvi en l’aparell circulatori, ja que la sang ja no es desplaça cap a la placenta materna, sinó que ho fa cap als pulmons del nounat. També haurà d’adaptar-se a l’ambient i el sistema de regulació de la temperatura encara és molt immadur. És important, en el moment del naixement, el contacte directe amb la pell de la mare, que l’escalfa millor que cap altra manta o incubadora; és l’anomenat mètode pell a pell. A més, aquest mètode afavoreix la lactància, ja que el seu olfacte l’ensenya a buscar els mugrons per trobar l’aliment i el nounat s’estressa menys, plora menys i té menys problemes cardíacs i respiratoris.
Durant els primers 30 dies de vida succeeixen canvis molt ràpids que estableixen la norma del desenvolupament i creixement i que permeten observar l’aparició de signes patològics que poden derivar en conseqüències importants per a la resta de la vida. És en aquest període que es poden descobrir la majoria dels defectes congènits i genètics, i d’aquesta manera es poden prevenir i tractar gran part de les malalties.
Característiques morfològiques i anatòmiques
Un nounat a terme té les següents característiques físiques:
Pes: es considera un pes normal en els nens quan oscil·la entre els 2.500 i els 4.000 grams, i en les nenes quan oscil·la entre els 2.300 i els 3.800 grams, encara que depèn de factors com la raça, la constitució, els hàbits alimentaris de la mare o l’edat dels pares:
Macrosomia
La macrosomia fa referència a una mida corporal molt gran, generalment un nadó per sobre del 4.000-4.500 g. La causa més comuna de macrosomia és la diabetis materna. La macrosomia pot portar al fet que es presenti lesió durant el naixement i una probabilitat major de part per cesària (cesària).
- En general, un nounat per sota dels 2.500 g es considera de baix pes, i un nounat per sobre dels 4.000 g es considera de pes elevat. Les mares diabètiques tenen un major risc de tenir un nounat amb macrosomia.
- Durant els primers dies de vida (3-5 dies) és normal que el nounat perdi fins a un 10 % de pes, ja que es va deshidratant per l’eliminació d’orina, de meconi i per una ingesta insuficient d’aliment, però normalment recupera el pes a partir del desè dia. És el que es coneix com a pèrdua fisiològica.
Talla: en la longitud del nounat també influeixen factors genètics i les condicions de gestació. No hi ha una pèrdua fisiològica de talla després del naixement. La talla en néixer oscil·la entre 47 i 55 cm en nens i nenes.
Perímetre cefàlic o cranial: és aproximadament d’uns 35 cm i mostra indirectament en quines condicions està el cervell (macrocefàlia o microcefàlia).
Perímetre toràcic: té 1 cm menys que el perímetre cranial, uns 34 cm.
Perímetre abdominal: té uns 34 cm.
Posició: el nounat presenta una posició de flexió recordant la que ha mantingut dins l’úter. En aquesta posició, el nounat té el cap flexionat sobre el tòrax, els braços flexionats pels colzes i descansant sobre el pit i les cames flexionades pels malucs sobre la panxa i també flexionades pels genolls.
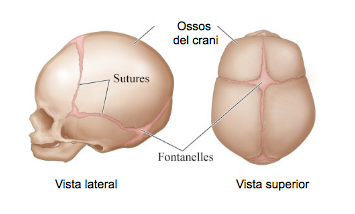
Cap: representa una part important de la longitud total del nounat (vegeu la figura). A mesura que el nadó va creixent es va proporcionant a la resta del cos:
- Els ossos del crani estan separats entre si en les sutures, on s’observen zones de teixit membranós no ossificat anomenades fontanel·les, que s’ossifiquen amb el temps. Se’n palpen dues: una de posterior, més petita, que es tanca a les sis-vuit setmanes de vida, i una altra d’anterior, més gran, que es tanca a partir dels 12-18 mesos (vegeu la figura).
- La forma del cap pot ser allargada després del part natural a causa del nounat pel canal del part, però torna a la normalitat passades dues setmanes. També, a causa de fenòmens de pressió i retenció de líquids, es pot formar un “bony” per a l’extravasació de líquids que sobresurt per la part posterior del cap i que desapareix en les primeres setmanes de vida.
- El nounat pot tenir un cabell que és fi i suau, i que cau durant les primeres setmanes de vida.
La cara acostuma a ser arrodonida i pot estar una mica inflada, sobretot en els ulls, on les parpelles tenen un edema fisiològic en néixer, i els llavis també poden estar inflats.
- Els ulls els manté tancats. Tenen un aspecte blavós i el color definitiu no es veu fins als 6-12 mesos. Els nounats no poden fixar la mirada fins passat el primer mes i veuen fins a una distància de 20-25 cm.
- Pel que fa a la boca, la llengua és més gran i ocupa tota la boca, perquè els ajuda a mamar.
- L’oïda també està poc desenvolupada, però l’audició es va incrementant, sobretot pels sons bruscs i aguts.
- El nas acostuma a ser ample i esternuden sovint, com a mecanisme de defensa per les obstruccions.
- Pell. El color de la pell en néixer és lleugerament blavós i s’anirà tornant rosat a mesura que passin els primers minuts. La pell acostuma a desescamarse durant els primers dies. És normal que presenti algunes característiques:
- Pèl. S’anomena lanugen a un abundant pèl molt fi, sobretot en les espatlles i l’esquena, que desapareix a partir de la segona setmana.
- Vèrmix caseós. És una capa de greix blanquinós que recobreix la pell i que protegeix el nounat prevenint infeccions; evitant irritacions, sobretot en els plecs, i que també el protegeix del fred. Se’n va amb el bany, però és convenient no treure-la.
- Mílium. Són acumulacions sebàcies que apareixen com una erupció de petits grans blancs, sobretot a les galtes, el front, el nas i la zona del voltant de les parpelles, i que desapareixen espontàniament després d’unes setmanes.
- Acné. És hormonal i pot durar uns 10 dies.
- Taca mongòlica: és una taca de color blau fosc que desapareix amb el temps i que acostuma a sortir en la regió sacra.
- Icterícia fisiològica: a causa de la immaduresa del fetge, la bilirubina en la sang procedent de la destrucció dels hematies dona una coloració groguenca a la pell i a les conjuntives. Això passa cap al segon o tercer dia de vida i desapareix cap a la segona setmana.
Tòrax: té forma cilíndrica i amb les costelles en posició horitzontal, que amb el temps adoptaran la posició obliqua dels adults. Tant en nenes com en nens es pot observar un enrogiment i una inflor de les mames i fins i tot secreció làctia a causa del pas d’hormones de la mare, que desapareix en uns dies.
Abdomen: hi ha una distensió muscular abdominal que fa que estigui molt inflat. Al centre hi ha el cordó umbilical, que inicialment és blanc i gelatinós i que amb el pas dels dies adquireix un to negrenc, fins que es desprèn entre els 6 i els 15 dies de vida. La cicatrització de la ferida que queda és el llombrígol.
Òrgans genitals: estan poc desenvolupats i poden estar lleugerament inflamats. En les nenes es poden presentar petites hemorràgies vaginals per l’acció de les hormones de la mare.
Les hèrnies umbilicals són freqüents en els nounats.
Característiques fisiològiques
Les característiques fisiològiques són les pròpies de l’edat; les més destacables són les següents:
- Sistema cardiorespiratori. La freqüència respiratòria normal durant la primera hora de vida és de 60 rpm, descendint a valors situats al voltant d’unes 40 a 50 rpm. És una freqüència respiratòria molt més elevada que la d’un adult i va disminuint progressivament. Cap als dos anys sol ser de 20 a 30 respiracions per minut.
Inicialment, el patró respiratori és variable i són normals pauses d’apnea de 5 a 10 segons. També, inicialment la respiració és abdominal, i a mesura que va madurant l’aparell respiratori, la respiració es tornarà toracicoabdominal.
Els alvèols pulmonars quedaran formats aproximadament cap als tres mesos. - La freqüència cardíaca. La freqüència cardíaca del nadó es troba al voltant de 140 a 150 bpm. Aquesta freqüència cardíaca disminuirà progressivament, i al final del primer any de vida tindrà al voltant de 120 pulsacions per minut, fins a unes 70 o 80 pulsacions per minut en arribar a l’edat adulta.
La tensió arterial sistòlica oscil·la entre els 65 i 95 mmHg, i la diastòlica entre els 30 i els 60 mmHg. De vegades el nadó presenta un buf al cor, a causa del fet que durant el període fetal alguns conductes i orificis no es van tancar correctament, però és una alteració que normalment es resol de manera espontània.
Inicialment, el nombre de glòbuls vermells és elevat i disminueix en els primers mesos de vida. També s’aprecia una disminució en el nombre dels glòbuls blancs, que passa a ser la meitat del valor que es té en el moment de néixer. - Sistema digestiu. El nounat és capaç de succionar i deglutir coordinadament en el naixement. La capacitat de l’estómac en néixer és inferior a 100 ml i va augmentant fins a arribar a quasi 300 ml al primer any.
La immaduresa funcional de l’aparell digestiu li pot provocar durant els primers mesos de vida còlics que li ocasionaran dolor, regurgitacions, singlot i deposicions freqüents. També durant el primer any de vida el fetge assolirà la seva funcionalitat. - El meconi són les primeres femtes del nounat, i tenen un aspecte viscós i un color negre verdós. Ha de produir-se en les primeres 48 hores i està format per moc, sals biliars i restes que el fetus s’ha empassat dins l’úter. Desapareixen quan s’han expulsat del tot i en iniciar la lactància, i aleshores la femta passa a tenir un aspecte untuós i líquid i un color groguenc.
A mesura que l’infant va creixent i pren aliments més sòlids, les deposicions es tornen més consistents i el nombre disminueix fins a arribar a una o dues diàries al primer any. - Sistema renal i excretor. La majoria dels nounats orinen en les primeres 24 h de vida. La capacitat de la bufeta en néixer és petita, i fins als dos anys la seva funcionalitat no és total.
A partir del segon any pot començar a tenir un control voluntari dels esfínters. - Sistema immunològic. Durant els primers cinc mesos el nadó depèn de la mare, ja que encara no té la capacitat per si sol de fabricar anticossos i encara utilitza els antígens que li ha transmès la mare. La capacitat de generar antígens no es desenvolupa fins al voltant dels 8 mesos de vida.
- Sistema nerviós. El nounat dorm la major part del dia i es desperta a causa d’algun tipus d’estímul, com la gana. La Societat Espanyola de Neonatologia recomana la posició de decúbit lateral sense coixí en els lactants sans per dormir, ja que suposa una menor incidència en la mort sobtada.
A banda, en els primers dies de vida, el nounat pot trobar-se en diversos estats; el més habitual és el de son, sigui regular o no, i el menys habitual és el de plor. Els més comuns són els següents:
- Son irregular: quan el nadó dorm, però el son no és profund i a vegades té els ulls mig oberts.
- Son regular: en aquest cas, el nadó dorm profundament.
- Estat de somnolència: el nadó es troba mig despert i mig adormit.
- Estat d’alerta inactiva: quan el nadó és absolutament despert, però està molt quiet.
- Estat d’alerta activa: quan el nadó està despert i manté una activitat física intensa, amb moviment de braços, cames, ulls…
- Plor.
Síndrome de mort sobtada del lactant
És la mort sobtada i inexplicable d’un nadó que no arriba a l’any, mentre dorm. A Catalunya és una de les causes principals de mortalitat durant el primer any de vida. No se’n sap la causa, encara que es pensa que quan diversos factors es donen alhora provoquen la mort.
Pel que fa al cervell, el seu creixement està totalment relacionat amb l’evolució del nadó, i és especialment ràpid i complex durant els dos primers anys de vida. En el moment de néixer, el cervell té aproximadament un 25% de la mida i del pes del d’un adult; cap al primer any ja té aproximadament el 50 per cent, i als dos anys ja té el 75 per cent.
La primera àrea del cervell que madura és l’àrea motriu, seguida per les sensorials, en el següent ordre: tacte, visió i oïda. Posteriorment, la maduració avança cap a àrees més específiques que permeten l’aparició de moltes funcions psicològiques més concretes que fan que puguin aparèixer processos nous i conductes més complexes com l’atenció, el llenguatge i el domini del cos. Tota aquesta maduració continua durant la infància i fins a l’adolescència.
El desenvolupament motor està estretament lligat al desenvolupament del sistema nerviós i del sistema muscular. Inicialment, els moviments són actes reflexos i involuntaris. Les extremitats d’un nounat estan descoordinades, i mou totes les articulacions del cos alhora. El nounat respon a estímuls externs mitjançant tremolors i contraccions musculars, a més de moviments involuntaris. Amb la maduració del sistema neuromotor, els moviments es tornen intencionats i automàtics.
Desenvolupament motor del nadó
Un reflex bàsic per mesurar el desenvolupament psicomotriu del nadó és quan en tocar-li el palmell d’una mà tanca ambdues mans. Alguns dels reflexos que presenta el nadó són (vegeu la figura):
- Reflex respiratori: es produeix en el moment de néixer, quan entra per primera vegada aire als pulmons, i el que fa és activar el procés de respiració del nadó.
- Reflex de succió: es produeix un moviment de succió si posem en contacte amb els llavis del nadó un objecte qualsevol.
- Reflex de recerca: si estimulem suaument els voltants dels llavis amb algun objecte, el nadó farà un moviment amb el cap seguint la direcció del punt estimulat.
- Reflex de prensió palmar: si estimulem el palmell de la mà amb un dit o un objecte, la reacció que tindrà el nadó serà flexionar i prémer amb força els dits.
- Reflex de redreçament del cap: quan es posa el nadó de bocaterrosa aixeca el cap, el manté recte un moment i després el deixa caure. (Aquest reflex desapareix cap als sis mesos, quan té la capacitat d’aguantar el cap.)
- Reflex de redreçament estàtic: si apliquem una pressió a la planta dels peus, el nadó respon estirant les extremitats inferiors.
- Reflex de marxa automàtica: es produeix quan subjectem l’infant per sota dels braços dret i inclinat cap endavant i recolzant-li els peus sobre una superfície plana; aleshores es produirà un moviment de les cames i dels peus semblant a l’acció de caminar.
- Reflex de Babinski: és un moviment del peu cap a dins, obrint els dits, produït quan toquem la planta del peu del nadó.
- Reflex de Moro o de sobresalt: el nadó separarà bruscament els braços i els tornarà a col·locar en la posició que estava si es canvia bruscament la seva posició o sent un cop fort.
- Reflex del badall: indica la fatiga del nadó provocant un badall. Aquest reflex no desapareix.
La consecució del desenvolupament psicomotor permet el desenvolupament físic i psicològic posterior. Moltes de les fites del desenvolupament intel·lectual serien més difícils d’aconseguir o, fins i tot, no s’assoleixen, si el nadó no té un desenvolupament motor adequat i no pot explorar l’entorn. Primer ha de tenir domini dels grans moviments corporals, de la locomoció i la postura, i després domini dels moviments corporals més precisos (psicomotricitat fina) per poder tenir les habilitats necessàries per utilitzar les mans com a instruments de precisió, i per tant, poder fer activitats com menjar.
Comunicació amb l'entorn
El plor és la manera que el nounat té de comunicar-se amb l’entorn, tot i que pot emetre algun so gutural. El tipus de plor pot ser diferent segons la necessitat, si té gana o algun tipus de molèstia, etc., però és difícil de distingir.
Posteriorment, i fins als 4 mesos, somriu i emet sons anomenats balboteig, que no tenen significat. Cap als set o vuit mesos comença a articular alguns sons que escolta i és capaç de repetir, tot i que no entén. A partir de l’any ja escolta amb interès i repeteix paraules. A l’any i mig ja té la capacitat de lligar dues o tres paraules amb significat, també de comprendre, obeir i executar ordres senzilles, i a poc a poc anirà ampliant el vocabulari.
Els sentits com la vista, l’oïda, l’olfacte i la resta en general estan poc desenvolupats. Així, per exemple, el nadó percep la cara de la mare, juntament amb la seva veu i moviment. També pot fixar la mirada en un objecte gran i seguir-lo, si es mou lentament, en un camp de fins a 90 graus. Gradualment es van desenvolupant tots els sentits.
Pel que fa a la regulació de la temperatura, la superfície corporal del nadó és, en relació amb la d’un adult, tres vegades més gran, i la capa de greix subcutani que té és petita; a més, els mecanismes de regulació de temperatura no estan gaire desenvolupats. Tot això fa que sigui molt sensible a la pèrdua de calor.
Serà molt important evitar que es refredi, prenent mesures com:
- Mantenir l’habitació a una temperatura adequada (entre 22 i 24 ºC).
- Vestir-lo amb la roba adequada a la temperatura de l’entorn.
- Allunyar-lo de corrents d’aire.
- Quan calgui despullarlo, tenir a prop una font de calor.
Davant de l’aparició de signes d’hipotèrmia caldrà abrigar bé el nadó i col·locar-lo a prop d’una font de calor. Els signes d’hipotèrmia són:
- Hipotonia. To muscular inferior al normal.
- Plor dèbil.
- Respiració superficial i lenta.
- Gemecs.
També es poden donar situacions d’hipertèrmia si la temperatura de l’habitació és molt alta o si està massa abrigat. Davant de l’aparició de signes d’hipertèrmia cal desabrigar el nadó i allunyar-lo de fonts de calor. Els signes d’hipertèrmia són:
- Augment de la irritabilitat.
- Respiració ràpida.
- Augment del ritme cardíac.
- Pell calenta i seca.
Tant en cas d’hipotèrmia com d’hipertèrmia és aconsellable la visita al pediatre.
Valoració inicial i primeres cures del nounat
Les cures inicials del nadó són aquelles que s’apliquen en el paritori immediatament després del naixement. L’auxiliar d’infermeria col·labora amb l’equip sanitari en la prestació d’aquestes cures. El procediment és el següent:
- Cures respiratòries. El primer que s’ha de fer és mantenir el nounat boca avall fins que la boca i les foses nasals queden lliures de moc i altres restes que es desprenen per gravetat, després es neteja la cara del nadó amb un drapet estèril i s’aspiren les secrecions bucofaríngies per permetre la respiració.
- Manteniment de la calor corporal. Immediatament es cobreix el nounat perquè no perdi calor i es realitza el pell a pell amb la mare perquè, a part del llaç afectiu que s’estableix, li proporciona calor per contacte.
- Identificació. És imprescindible identificar el nounat en la mateixa sala de parts. El més habitual és col·locar un braçalet o polsera a la mare i al nen. Al nen, el braçalet se li col·loca al turmell, assegurant que no pugui caure però sense comprimir-lo. En el braçalet consta el nom, els cognoms i el número d’història de la mare, el nom del nen o nena, el sexe, la data i l’hora del naixement (vegeu la figura). També s’emplena una fitxa identificativa que acompanya la història clínica i en què, a més de les dades de filiació de la mare i del nounat, es recullen les empremtes dactilars de la mare i l’empremta plantar del nadó.
- Valoració de l’estat vital. És el moment adequat per fer el test d’Apgar.
- El postpart immediat és el moment per a l’observació de malformacions majors.
És el moment adequat per fer el test d’Apgar, que va ser desenvolupat el 1952 per la doctora Virginia Apgar, anestesiòloga especialitzada en obstetrícia, i que permet fer una avaluació inicial del nounat al minut i després dels cinc minuts de néixer. Es mesuren cinc àrees crítiques, paràmetres senzills cardiovasculars i neurològics als quals s’assigna una puntuació de 0, 1 o 2 punts en cadascuna. La suma dona una puntuació de 0 a 10 i indica l’estat de vitalitat del nounat.
En la taula taula es mostren els paràmetres que s’observen i la puntuació.
| Signe | 0 | 1 | 2 |
|---|---|---|---|
| Freqüència cardíaca | Absent | <100 bpm | >100 bpm |
| Esforç respiratori | Absent | Irregular, lent | Plor vigorós |
| To muscular | Flàccid | Extremitats una mica flexionades | Moviments actius |
| Resposta a estímuls (pas de sonda) | Sense resposta | Ganyotes | Plor |
| Coloració | Cianosi o pal·lidesa | Acrocianosi, tronc rosat | Rosaci |
La puntuació obtinguda indica l’estat de vitalitat del nounat i les mesures necessàries per reanimar-lo, si l’ocasió ho demanés:
- Apgar de 0 a 3: nounat intensament deprimit.
- Apgar de 4 a 6: nounat moderadament deprimit.
- Apgar de 7 a 10: estat satisfactori.
Es considera un nounat sa si aquest té una puntuació per sobre de 8. Una puntuació de 10 no és gaire freqüent. Ocasionalment, es repeteix el test al cap de deu minuts, i així s’especifica el temps en l’informe. La puntuació d’Apgar és aplicable a nounats nascuts per cesària, part vaginal amb anestèsia epidural i sense.
Després es fan una sèrie de proves per tal de determinar l’estat de salut del nounat i valorar la seva correcta adaptació al seu nou entorn. Així doncs, es poden diferenciar les variants de normalitat i els fenòmens temporals de signes clínics de malaltia.
La valoració inicial és la valoració completa del nadó a les primeres 24 hores de vida i a l’alta hospitalària.
Valoració del nadó
La valoració del nadó a les 24 hores de vida comprèn:
- Estimació de l’edat gestacional
- Valoració física:
- Somatometria: talla, pes i perímetre cranial.
- Exploració física de cap a peus, mirant les característiques observables i d’altres com:
- Permeabilitat de coanes i càrdies.
- Permeabilitat de l’anus.
- Presència o no de luxació congènita de maluc.
- Primeres miccions i deposicions.
- Exploració neurològica: reflexos arcaics, períodes de reactivitat.
- Valoració del model d’alimentació.
- Interacció pares-fill.
L’estimació de l’edat gestacional: s’ha de dur a terme una anamnesi exhaustiva per tractar d’aconseguir totes les dades possibles de la salut de la mare, i són d’especial importància aquelles que indiquen algun tipus de risc de sèpsia o asfíxia per al nen: els antecedents familiars i la història materna, entre altres d’infeccions i hàbits tòxics. El resultat de les proves de grup sanguini i el test de Coombs indirecte en el cas que s’hagi fet profilaxi anti-D (anticossos contra el Factor Rh).
La valoració de l’edat gestacional: tracta de comprovar si s’ajusta a la proporcionada per l’obstetra basant-se en la data de la darrera regla i les ecografies gestacionals. S’estableixen tres grups de nounats: els nascuts amb menys de 36 setmanes de gestació, els que neixen entre 36 a 38 setmanes i, finalment, els nounats nascuts després de 38 setmanes de gestació. I dades del part, com ara inici i durada, presentació del fetus…
La valoració física és el moment per a l’exploració física del nadó, que normalment es realitza de cap a peus, i de determinar les dades antropomètriques: pesar-lo, mesurar-lo i determinar el perímetre cefàlic. També per estudiar les dades en percentils i per edat gestacional.
Normalment es fa una reavaluació del nounat a les 48 h abans de donar-li l’alta. Totes les anotacions realitzades seran útils per a l’avaluació que fa el pediatre després de l’alta.
Pel que fa al control del pes, els valors normals de pes del nadó sa a terme són entre 2500 i 4.000 g. Durant els primers 4-5 dies de vida, el nen perd pes a causa de l’augment de les necessitats metabòliques. La pesada del nadó s’ha de fer diàriament i a la mateixa hora.
Pel que fa al control de la talla, els valors normals de la talla del nadó sa a terme són entre 48 i 50 cm. El control de la talla es farà durant el primer dia de vida.
La mesura del perímetre cranial del nadó sa a terme és de 34-36 cm. La mesura es fa a les 24 hores del naixement; si el nadó presenta caput succedaneum o cefalohematoma es repetirà la mesura a l’alta.
En l’exploració física de cap a peus es miren les característiques observables del cap, les extremitats, la pell, etc. S’avalua el color de la pell i el grau de perfusió i s’enregistra la temperatura rectal (és normal entre 36,5 i 37 ºC).
Per avaluar la permeabilitat de coanes i càrdies es fa passar una sonda d’alimentació fina lubricada pel nas ( pels dos forats) fins a l’estómac, llavors s’injecten amb rapidesa 2 cc d’aire amb una xeringa escoltant, amb el fonendoscopi col·locat a l’abdomen, el soroll que fa en entrar.
Per avaluar la permeabilitat de l’anus s’introdueix una sonda d’alimentació lubrificada pel recte (no més d’1-1,5 cm), que ha de sortir tacada de meconi. Per valorar la presència o no de luxació congènita de maluc s’observa, amb el nen en decúbit prono i les cames juntes, que els plecs de les natges i de les cames estiguin a la mateixa altura als dos costats. També s’efectua la maniobra d’Ortolani, que ha de resultar negativa.
Finalment, a l’exploració neurològica es comproven els reflexos del nounat. Els reflexos primaris són formes arcaiques del comportament que tendeixen a afavorir l’adequació de l’individu a l’ambient i tenen una finalitat alimentària, de defensa o de locomoció.
Cribratges sistemàtics i profilaxi de malalties prevalents
El cribratge es duu a terme durant l’estada hospitalària. El seu objectiu és detectar al més aviat possibles errors metabòlics com la fenilcetonúria, l’hipotiroïdisme congènit i la fibrosi quística. S’ha de realitzar:
- A tots els nadons
- Des de les 48 hores fins al 7è dia de vida
- Període òptim: del 3r al 5è dia de vida
- No abans de les 48 hores
El cribratge sistemàtic permet detectar malalties metabòliques que, si no es tracten a temps, poden produir danys irreversibles i retard mental.
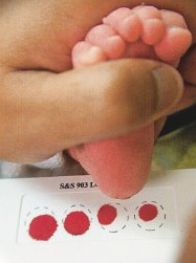
Una de les proves que es fa per a la detecció precoç de malalties metabòliques és la prova del taló o test de Guthrie, que consisteix a punxar el taló del nounat per extreure unes gotes de sang. Amb aquesta sang s’impregnen uns cercles en una targeta de cartró que s’envia al centre de diagnòstic de malalties moleculars. Es realitza una extracció a les 48 h de vida i una altra entre el 5è i el 7è (vegeu la figura). Serveix per a la detecció precoç de diverses malalties:
- L’hipotiroïdisme (que és detectable a partir de les 48 hores).
- La fenilcetonúria, que es pot detectar entre 3 i 7 dies després de l’inici de l’alimentació.
- La fibrosi quística, mitjançant tripsina immunoreactiva.
- La hiperplàsia adrenal congènita.
Una altra prova que es realitza és la detecció precoç de la hipoacúsia, que té per objectiu detectar la sordesa en els nadons acabats de néixer. El cribratge auditiu es pot portar a terme mitjançant l’estudi de l’audició del nounat i permet diagnosticar i tractar sordeses precoces. Es realitza passades 24 o 48 hores després del part, quan s’ha eliminat el líquid del conducte auditiu extern. Convé repetir l’estudi al cap d’un mes.
Per la seva banda, les mesures de profilaxi de malalties prevalents que es realitzen al nounat són:
- L’oftàlmia neonatal: les infeccions oculars del nounat més freqüents són: la conjuntivitis, la iritis, la iridociclitis, la uveïtis… El contagi es produeix durant el part per gèrmens com Neisseria gonorrhoeae o Chlamydia trachomatis des de l’aparell reproductor de la mare. El tractament precoç consisteix a administrar l’antibioteràpia a partir de la primera hora del postpart, en concret eritromicina al 0,5%.
- La malaltia hemorràgica del nounat: pot estar ocasionada per dèficit de factors de coagulació vitamina K dependents. El tractament consisteix en l’administració de vitamina K intramuscular (atès que si es fa per via oral no es pot prevenir la malaltia tardana).
- La piodermitis: la infecció bacteriana generalitzada de la pell es prevé amb clorhexidina tòpica.
Cures generals del nounat
El nounat és un individu extremament dependent, que ha de ser manipulat amb atenció i cura. Els professionals de salut qualificats, com els especialistes d’infermeria, poden ajudar a instruir amb detall els pares i familiars, especialment aquells que són primerencs en les cures generals al nounat.
Dintre de les cures generals del nounat s’inclouen aspectes com la higiene (abans i després que caigui el cordó umbilical), la seva vestimenta i la seva alimentació (lactància materna i/o lactància artificial).
El nounat no ha de ser sacsejat, ni de manera afectuosa ni amb violència. El bebè ha de ser carregat mitjançant les dues mans per tal d’assegurar que el cap i el coll estiguin subjectes.
Higiene del nounat
La higiene del nadó és necessària per a una bona salut i és important perquè l’ajuda a relaxar-se i a sentir-se bé. Cada part del cos necessita unes cures i higiene específica que s’han de tenir en compte.
El nadó no es pot submergir completament en l’aigua de la banyera fins a unes 48 hores després de la caiguda del cordó umbilical. Durant aquests dos dies en què no es pot banyar el nadó, la seva higiene diària s’ha de realitzar amb una esponja xopa amb aigua tèbia, netejant tot el seu cos excepte la zona del cordó umbilical. També es poden utilitzar llets netejadores específiques.
Higiene abans que caigui el cordó
Es fa una vegada al dia amb tovalloleta humida o esponja i després s’aplicarà crema hidratant a la pell, evitant la zona del cordó. S’han de netejar i assecar bé els plecs de la pell per evitar irritacions.
Per dur a terme la cura del cordó s’ha de ser escrupolós i metòdic per evitar molts problemes i garantir una correcta cicatrització. La cura es fa un parell de vegades al dia amb una gasa i alcohol de 70º. No s’ha de tenir por de fer mal a l’infant, ja que el cordó no té sensibilitat. A cada canvi de bolquer s’ha de prestar especial atenció al cordó, evitant que s’hi dipositin secrecions (vegeu la figura).
| PROTOCOL DE CURA DEL CORDÓ UMBILICAL |
|---|
| OBJECTIU |
| • Garantir una correcta cicatrització i evitar molts problemes. |
| MATERIAL NECESSARI |
| • Guants estèrils • Gases • Alcohol de 70º |
| PROCEDIMENT |
| 1. Rentar-se les mans i posar-se els guants. |
| 2. Revisar la zona del cordó a cada canvi de bolquer. |
| 3. La zona ha d’estar neta i seca. |
| 4. Per netejar, primer es fan petits tocs en la zona del cordó amb una gasa humitejada amb aigua embotellada o de la xarxa pública controlada. |
| 5. Assecar bé després. |
| 6. Fer petits tocs en la zona del cordó amb una gasa humitejada amb alcohol de 70º. |
| 7. Col·locar el bolquer al nounat. |
| 8. Intentar deixar la zona “a l’aire” plegant el bolquer sobre si mateix. |
| OBSERVACIONS |
| • El cordó no ha de sagnar, ni supurar, ni fer mala olor. • Un cop caigui el cordó (aproximadament als 10 dies) s’ha de fer la cura de la zona durant 2 o 3 dies més, fins que estigui ben cicatritzat. |
Trobareu versions imprimibles d’aquest i altres prtotocols als annexos de la unitat.
Higiene del nadó després que hagi caigut el cordó
Es pot començar a banyar al nadó en el moment en què el cordó umbilical s’ha caigut i ha cicatritzat del tot. El bany es realitza una vegada al dia i no importa l’hora. S’ha de fer una higiene correcta tenint en compte totes les precaucions. El bany s’ha de realitzar com una rutina, un moment per gaudir perquè el nadó es relaxi i s’estrenyin vincles amb els pares. I també ha de ser segur, eficaç i agradable, tant per a la mare com per al nadó.
Entre les mesures de seguretat en destaquen les següents:
- Mai s’ha de deixar sol el nadó. En tot moment hi ha d’haver la supervisió d’un adult; també quan ja és fora de l’aigua, perquè pot caure.
- S’ha d’utilitzar una banyera adequada; la banyera d’adults incrementa el risc que el nadó rellisqui.
- La banyera ha d’estar situada en un espai lliure de corrent d’aire.
- La temperatura ideal de l’aigua ha d’estar al voltant dels 38 graus. Sempre s’ha de comprovar la temperatura abans d’introduir-hi el nadó.
- L’ús de sabó no és imprescindible, tot i que és recomanable en l’àrea del culet. Si es fa servir sabó ha de ser específic per a nadons per no danyar la seva delicada pell. Ha de tenir un pH 5,5, sense perfums, alcohol ni substàncies químiques addicionals. Per els ulls i la cara és millor fer servir només aigua, sense sabó. La higiene en general es fa amb una esponja de bany molt suau.
- Després del bany s’ha d’assecar la pell amb delicadesa; es fa amb tocs, deixant ben secs els plecs, el culet i entre els dits. D’aquesta manera es prevenen irritacions i infeccions. És preferible utilitzar un barnús amb caputxa.
- Alguns nadons poden tenir crosta làctia al cap (pell en forma d’escates) que dona una aparença d’estar brut. Marxarà sola i no li causarà cap mal.
- Quan el nadó és dins la banyera és important subjectar-li el cap per evitar que pugui fer un mal gest i colpejar-se o ofegar-se.
| PROTOCOL D’HIGIENE DEL NADÓ |
|---|
| OBJECTIU |
| • Mantenir la pell del nadó sana. A més, és bon moment perquè tant el nadó com la mare gaudeixin, perquè s’estrenyin vincles amb els pares i perquè el nadó es relaxi. |
| MATERIAL NECESSARI |
| • Banyera amb aigua calenta • Sabó neutre • Esponja suau (millor vegetal) • Termòmetre de bany • Tovallola de bany • Bastonets • Crema hidratant o olis, com per exemple d’ametlles |
| PROCEDIMENT |
| 1. Preparar tot el material a utilitzar durant el bany col·locant-lo prop de la banyera. |
| 2. Rentar-se les mans i posar-se els guants. |
| 3. Controlar la temperatura de l’aigua, que ha d’estar a una temperatura de 34-37 ºC. |
| 4. Despullar el nadó. Es pot aprofitar aquest moment per pesar-lo i enregistrar el pes. |
| 5. Agafar el nadó sobre el braç esquerre. El cap, el coll i les espatlles ha de quedar sobre l’avantbraç i se subjecte amb la mà dreta pels turmells, en el supòsit que qui l’agafa sigui dretà. |
| 6. Introduir a poc a poc el nadó dins la banyera, subjectant-lo per l’axil·la esquerra. |
| 7. Agafar l’esponja, mullar-la, posar-li una mica de sabó i començar a rentar el nadó en el següent ordre: coll, tòrax, abdomen, braços, regió perineal i cames. La cara només es renta amb aigua. |
| 8. El cap: es pot rentar des del primer dia amb sabó neutre i aigua tèbia, sempre de davant cap enrere, i procurant que mai li vagi sabó als ulls. |
| 9. Esbandir bé el nadó i treure’l de l’aigua amb molta precaució perquè no rellisqui de les mans mullades. |
| 10. Embolicar el nadó amb la tovallola de bany i assecar-lo amb suavitat, sobretot la zona dels plecs i assegurant-se que s’asseca bé. |
| 11. Aplicar oli o crema hidratant a la pell fent un suau massatge. |
| OBSERVACIONS |
| • El bany no ha d’excedir de 5 minuts de durada. • La temperatura ambiental ha de ser adequada perquè el nadó no perdi calor, evitant corrents d’aire. |
Trobareu versions imprimibles d’aquest i altres prtotocols als annexos de la unitat.
La higiene continua amb la cura dels ulls, el nas i les orelles:
Els ulls s’han de netejar una vegada al dia, en el mateix moment que la resta de la higiene, amb gases humides:
- S’ha de fer amb el nadó en decúbit supí.
- S’ha de netejar de l’angle intern cap a l’extern, i canviar la gasa en cada passada.
- Sempre s’ha de fer servir una gasa diferent per a cada ull.
- Si apareixen lleganyes, netejar amb sèrum fisiològic o aigua de camamilla.
El nas cal netejar-lo quan hi hagi mucositat per facilitar la respiració del nadó:
- S’ha de fer amb el nadó en decúbit supí.
- Es netejarà amb sèrum fisiològic, del qual podem introduir fins a 1 cc en cada fossa nasal amb l’ajuda d’una xeringa.
- Netejar amb una gasa.
- Es recomana fer-ho abans de menjar.
- No és recomanable utilitzar les peres d’aspiració.
Les orelles s’han de netejar una vegada al dia, en el mateix moment que la resta de la higiene:
- No oblidar netejar bé el pavelló auricular i la zona darrere de les orelles.
- La neteja es fa amb bastonets auditius que s’introdueixen a l’orella sense pressionar fent moviments molt suaus i evitant entrar en el canal auditiu per no lesionar.
Les ungles de les mans i els peus s’han de netejar sempre amb un drap. Es recomana tallar-les després de les 2 o 3 setmanes de vida amb unes tisores de punta roma, o bé quan estiguin massa llargues, perquè evitar que el nadó s’esgarrapi.
La higiene dels genitals es farà cada vegada que el nadó necessiti canvi de bolquers. S’utilitzaran tovalloletes humides o esponja. Si presenta irritació a la zona hi aplicarem una pomada balsàmica.
| PROTOCOL D’HIGIENE DEL PERINEU |
|---|
| OBJECTIU |
| • Es fa per eliminar les restes de femta o d’orina i per mantenir la pell del nadó sana. |
| MATERIAL NECESSARI |
| • Tovalloletes humides o sabó neutre i esponja suau. |
| • Crema hidratant per al culet. |
| • Bolquer de recanvi. |
| • Muda de recanvi, si calgués. |
| PROCEDIMENT |
| 1. Rentar-se les mans i posar-se els guants. |
| 2. Col·locar un protector sobre la superfície que s’utilitzarà per fer la higiene. |
| 3. Despullar el nadó de les extremitats inferiors. |
| 4. Retirar el bolquer brut subjectant les cames cap amunt pels turmells. |
| 5. Amb l’esponja o les tovalloletes humides, netejar els plecs engonals. |
| 6. En les nenes, separar els llavis majors de la vulva i netejar de davant cap enrere. |
| 7. En el nen es retira el prepuci cap enrere. |
| 8. Assecar bé la zona. |
| 9. Aplicar crema per al culet. |
| 10. Col·locar el bolquer i acabar de vestir el nadó. |
| OBSERVACIONS |
| • S’ha de tenir tot el necessari preparat i a l’abast. Mai s’ha de deixar el nadó sol en el canviador. |
Trobareu versions imprimibles d’aquest i altres prtotocols als annexos de la unitat.
Vestit del nounat
Quina és la roba de nadó més adient per vestir el nounat? És un dels aspectes que més neguit genera als pares, especialment durant les primeres setmanes de vida. És important que la roba sigui ampla i còmoda perquè el nadó se senti a gust i pugui moure’s amb llibertat (vegeu la figura). Algunes de les recomanacions que podem seguir són les següents:
- Peces suaus, fàcils de posar i treure. Cal evitar roba que es posi pel cap. És millor optar per altres peces, com bodis o samarretes que s’obrin pel davant.
- Optar per peces que portin gafets o cremallera i evitar botons o llaços que es pugui empassar el nen.
- Roba fabricada amb teixits naturals, com el cotó o el fil, ja que els teixits sintètics disminueixen la transpiració i poden provocar sudoració, irritacions i al·lèrgies.
- Evitar peces de llana o altres teixits que desprenguin borrissol.
- No abrigar el nounat en excés i evitar tapar-lo massa al llit per tal de prevenir la síndrome de la mort sobtada i lesions a la pell provocades per l’excés de calor i humitat.
- Durant els primeres mesos de vida és important l’ús de mitjons o peücs que abriguin de forma suficient el nadó. En tot cas, si s’utilitza sabates, aquestes han de ser flexibles per tal d’assegurar que no pressionen ni perjudiquen l’estructura del peu i permeten el desenvolupament i creixement del nounat.
Alimentació del nounat
Cuidar l’alimentació del nounat durant els primers mesos de vida és especialment important, ja que és un dels aspectes més transcendentals i que més poden influir en el desenvolupament del nadó. Les necessitats energètiques del nounat per mantenir el pes són d’unes 60 quilocalories per kg i dia. Perquè es produeixi un guany ponderal de pes, el requeriment energètic s’incrementa fins a unes 100-200 quilocalories per kg i dia.
L’inici de la lactància ha de ser al més precoç possible, preferiblement en les primeres 12 hores de vida, i pot consistir en alletament matern o bé artificial, a través de llet adaptada.
Lactància materna
La llet materna és el millor aliment per al creixement i desenvolupament del nounat; presenta importants beneficis per a la mare i reforça el vincle emocional i afectiu entre mare i nadó. Tant l’Organització Mundial de la Salut (OMS) com el Fons de les Nacions Unides per la infància (UNICEF) i l’Associació Espanyola de Pediatria recomanen la lactància materna exclusiva fins que el nadó té 6 mesos, moment en què es comença a introduir gradualment altres aliments sòlids que complementen la lactància materna.
L’inici de la lactància es fa durant les primeres hores de vida del nadó, quan es fa el pell amb pell, que afavoreix el contacte entre mare i fill i la secreció de la llet materna. Cal tenir en compte que durant les etapes de la lactància la composició de la llet va canviant per tal d’adaptar-se a les necessitats nutricionals del nadó, distingint entre calostre, llet de transició i llet madura o definitiva (vegeu la figura).
En els primers dies del postpart, la dona produeix el que s’anomena calostre, un líquid groguenc altament nutritiu i molt ric en proteïnes, vitamines i immunoglobulines. Entre el tercer i el cinquè dia apareix la llet que anomenem de transició, menys rica en proteïnes però amb més greix i més lactosa, i per tant amb un major aportació calòrica. Finalment, entre el 15è dia i el primer mes apareix la llet madura, moment a partir del qual la composició de la llet és força estable.
La lactància materna es pot realitzar a demanda o de forma controlada, normalment a voluntat de la mare, encara que l’alletament matern, especialment durant les primeres setmanes de vida, funciona de manera òptima si es fa a demanda. Des de l’Associació Espanyola de Pediatria es recomana oferir el pit al nadó quan aquest el demani i durant el temps que ho requereixi, fins que el deixi espontàniament. D’aquesta manera s’afavoreix la regulació de la producció de la llet segons les necessitats del nadó i un correcte buidament del pit, que evita l’acumulació excessiva de llet, que pot ocasionar congestió o mastitis.
En el cas de la lactància controlada, les preses es pauten cada 3 hores, independentment del fet que el nen estigui despert o no. I en qualsevol dels dos casos, durant les primeres setmanes i fins que la lactància estigui ben establerta, si el nen no es desperta, cada 4 hores cal despertar-lo i oferir-li el pit.
Els avantatges i beneficis de la lactància materna són molts, i l’alletament matern és beneficiós tant per al nadó com per a la mare. A banda de la salut, també presenta alguns beneficis econòmics, ja que:
- La llet materna és gratuïta, i això suposa un estalvi econòmic en concepte de fórmules artificials, biberons i altres estris utilitzats en la preparació de les fórmules.
- En disminuir la incidència o gravetat d’infeccions en el lactant es redueixen les despeses mèdiques i també els problemes familiars i laborals que aquestes malalties suposen per als pares i la societat.
- Té menor impacte mediambiental (menys indústries, menys residus industrials, menys llaunes, pots, cartrons…).
Avantatges i beneficis de la lactància materna
Avantatges per a la salut del nen:
- Augmenta el vincle afectiu mare-fill i afavoreix la seguretat en el nadó.
- Afavoreix el desenvolupament cognitiu del nounat gràcies a la composició de la llet materna.
- Protegeix d’infeccions respiratòries, gastrointestinals i urinàries del lactant.
- Es digereix millor i té efectes positius a llarg termini sobre la salut del nen, disminuint el risc de partir malalties com la diabetis, la celiaquia, malaltia inflamatòria intestinal, obesitat, hipertensió o al·lèrgies.
- Afavoreix un millor desenvolupament dental del nen.
- Redueix la síndrome de mort sobtada del lactant (SMSL)
Avantatges per a la salut de la mare:
- Prevé les hemorràgies postpart, ja que la succió del nadó afavoreix la contracció uterina, que permet a l’úter recuperar la seva mida inicial i així una milloria de l’anèmia.
- Accelera la recuperació del pes i la silueta de la dona.
- Produeix benestar emocional i afavoreix el vincle afectiu mare-nadó.
- Redueix el risc de càncer de mama i d’ovari.
- Millora el contingut en calci en els ossos quan arriba la menopausa, la qual cosa fa disminuir el risc de fractures espinals i de maluc postmenopàusic.
- Disminueix el risc de depressió postpart o fa que aparegui més tard.
Tanmateix, durant el període que dura la lactància cal estar atent als diferents senyals que ens poden indicar problemes en l’alletament. Els principals signes d’alletament ineficaç, que poden indicar un problema en la lactància, són:
- Pèrdua de pes del lactant major del 7% respecte del pes inicial registrat en el moment de néixer o pèrdua continuada de pes després del tercer dia.
- Lactant que no ha començat a guanyar pes després del cinquè dia o bé que no ha recuperat el pes que tenia en néixer després del 14è dia.
- Que el nadó faci menys de tres deposicions en 24 hores en els primers dies.
- Femta meconial després del quart dia.
- Menys de tres bolquers molls en 24 hores després del quart dia.
- Nadó molest, irritable i inquiet, o bé que es troba adormit o que refusa les preses.
- Deglució no audible durant les preses.
- No hi ha canvi apreciable en el pes o la mida dels pits després de la presa.
- Mal de mugrons o congestió mamària que no millora després de cada presa.
- Envermelliment, dolor o congestió mamària.
Lactància artificial
La lactància artificial, també anomenada lactància amb llet de fórmula, consisteix a alimentar el nadó amb un producte que substitueix de forma total o parcial la llet materna i que proporciona en cada moment els nutrients adequats i necessaris per a un desenvolupament adequat del nadó. Per tant, la llet de fórmula és llet de vaca modificada per tal que la puguin prendre els nadons, sense que això signifiqui que sigui igual que la llet materna o que la substitueixi, atesa la complexitat de la composició de la llet materna (vegeu la figura).
Existeixen casos i situacions en què l’alletament matern no és possible per raons biològiques o patològiques i cal recórrer a la llet maternitzada. Altres vegades és la mare la que opta lliurement per aquesta possibilitat.
Els ingredients de la llet artificial varien en funció de la marca, però habitualment s’elabora amb llet de vaca desnatada i processada amb emulsionants i estabilitzadors afegits per tal d’ajudar a preparar la presa. També pot contenir lactosa i altres sucres com la fructosa, àcids grassos, vitamines, minerals, enzims i aminoàcids, i algunes fórmules de llet infantil fins i tot poden contenir probiòtics.
En tot cas, els diversos tipus de llet de fórmula s’adapten a les necessitats de la criatura en funció de la seva edat. La composició de la llet de fórmula ha de seguir els criteris de l’ESPGAN (Societat Europea de Gastroenterologia i Nutrició Pediàtrica). Gràcies a la investigació de la indústria alimentària estan disponibles diferents tipus de fórmules adaptades a diferents tipus d’intolerància que pugui mostrar el nounat.
Podem distingir tres tipus de fórmules per a lactants:
- Fórmules d’inici o de primera etapa: aquesta llet s’utilitza en nadons sans des del naixement fins als sis mesos de vida.
- Fórmules de continuació o de segona etapa: aquesta llet artificial proporciona al nadó els nutrients necessaris a partir dels 6 mesos com a part d’una dieta diversificada. El seu ús està indicat fins que el nadó té 12 mesos de vida.
- Llet de creixement o de tercera etapa: és intermèdia entre la llet de continuació i la de vaca, i es pot donar des del primer any fins als tres anys.
Així mateix, cal tenir en compte que en el mercat hi ha preparats anomenats fórmules especials que es preparen per cobrir necessitats especials i concretes, com els prematurs o els nadons amb un pes baix.
En la preparació de biberons cal seguir la pauta del pediatre pel que fa a quantitat i freqüència, i preparar el biberó seguint les indicacions del laboratori fabricant (una mesura rasa de pols per cada 30 ml d’aigua). Modificar o disminuir la quantitat pot donar problemes de salut en el nadó, com ara desnutrició, deshidratació o problemes renals. Així mateix, cal seguir les següents indicacions:
- Rentar-se les mans amb aigua i sabó.
- Rentar amb aigua i sabó i esterilitzar els elements com el biberó, la tetina i la resta d’accessoris utilitzant productes específics o bé bullint-los amb aigua durant 10 minuts.
- Preparar el biberó immediatament abans de donar-lo i no conservar les restes de llet d’una presa per a una altra.
- És recomanable utilitzar aigua embotellada de baixa mineralització. Des de fa algun temps es comercialitzen aigües tractades especialment per a la preparació d’aliments infantils. Aquestes aigües només s’han d’usar per a aquesta finalitat i no com a aigua de beguda. Si s’utilitza aigua de l’aixeta és recomanable bullir-la durant no més de 10 minuts i esperar que estigui tèbia per afegir-hi la llet en pols, per no destruir les vitamines.
- Cal posar primer la quantitat total d’aigua i després afegir-hi les dosis de llet en pols, i no fer-ho a l’inrevés. A continuació cal sacsejar fins a la completa dissolució del pols.
- És important no usar les culleretes d’una marca per preparar llet d’una altra marca diferent.
- És important comprovar que s’utilitza una tetina amb un forat adequat a les necessitats del lactant.
- Quan es dona el biberó s’ha de mantenir en posició inclinada perquè la tetina estigui sempre plena de llet i així evitar la ingestió d’aire.
Seguiment del lactant
Des del moment del naixement, el nadó requereix un seguiment que continua durant tota la infantesa i adolescència. L’Agència de Salut Pública de Catalunya ha elaborat un protocol d’activitats preventives i de promoció de la salut a l’edat pediàtrica.
Aquest protocol comprèn el conjunt d’actuacions que es duen a terme, de forma individual, en el marc de l’equip d’atenció primària de la salut (equip de pediatria), en les visites preventives programades al llarg de tota la infància (0-14 anys), per tal de fer una revisió sistemàtica de tots els aparells. S’hi inclouen cribratges esglaonats en les diferents edats, vacunacions i educació per a la salut en aquesta etapa.
El seguiment inclou l’observació d’aspectes relacionats amb el desenvolupament físic (el control del pes i de la talla, i la mesura del perímetre cranial) i psicomotor, l’aparell locomotor, l’aparell genitourinari, oftalmologia i otorinolaringologia.
Els gràfics de percentils i les corbes de creixement estàndard són dades estadístiques que ha recollit l’Organització Mundial de la Salut (OMS) i que els pediatres fan servir per detectar desviacions i anomalies en el desenvolupament dels nens en comparar la seva evolució amb els valors recollits en els gràfics. Estan dissenyades per a nens i nenes i per a diferents grups d’edat (figura i figura).
Control del pes
Els valors normals de pes del nadó sa a terme són entre 2.500 i 4.000 g. Durant els primers 4-5 dies de vida el nen perd pes a causa de l’augment de les necessitats metabòliques. La pesada del nadó s’ha de realitzar diàriament i a la mateixa hora.
| PROTOCOL PER PESAR EL NADÓ |
|---|
| OBJECTIU |
| • Conèixer el pes del nadó. |
| MATERIAL NECESSARI |
| • Bàscula • Xopador • Full de registre |
| PROCEDIMENT |
| 1. Fer-se un rentat higiènic de mans. |
| 2. Protegir la bàscula amb una tovalloleta per evitar la pèrdua de calor del nadó en entrar amb contacte amb la superfície metàl·lica. |
| 3. Col·locar el nen despullat sobre la bàscula, en decúbit supí i amb el cos alineat. |
| 4. Fer la lectura del pes, assegurant-se que el nen està quiet, i quan els dígits de lectura de la bàscula es mantinguin estables durant 3-4 segons. |
| 5. Retirar el nen de la bàscula i tapar-lo. |
| 6. Gestionar correctament el material utilitzat. |
| 7. Registrar el pes del nadó. |
| 8. Rentar-se les mans. |
| OBSERVACIONS |
| • Com a mesura de seguretat per evitar caigudes s’ha de mantenir una mà uns tres centímetres per sobre del nadó mentre es fa la pesada. |
Trobareu versions imprimibles d’aquest i altres prtotocols als annexos de la unitat.
Control de la talla
Els valors normals de la talla del nadó sa a terme són entre 48 i 50 cm. El control de la talla es farà durant el seu primer dia de vida.
| PROTOCOL PER MESURAR LA TALLA DEL NADÓ |
|---|
| OBJECTIU |
| • Esbrinar la mida del nadó. |
| MATERIAL NECESSARI |
| • Tallador horitzontal • Xopador • Full de registre. |
| PROCEDIMENT |
| 1. Rentar-se les mans i col·locar-se els guants. |
| 2. Protegir el tallador amb una tovalloleta per evitat la pèrdua de calor del nen en entrar en contacte amb la superfície metàl·lica. |
| 3. Despullar el nadó. |
| 4. Col·locar-lo sobre el tallador en decúbit supí amb el cos alineat i aguantant el cap en contacte amb la pala límit superior del tallador. |
| 5. Una altra persona ha d’estirar les cames del nadó mantenint els peus amb un angle de 90º, tot desplaçant la pala del límit inferior fins que contacti amb la planta dels peus. |
| 6. Fer la lectura en l’escala graduada. |
| 7. Registrar la talla del nadó. |
| 8. Gestionar correctament el material utilitzat. |
| 9. Fer-se un rentat higiènic de mans. |
| OBSERVACIONS |
| • Aquest procediment s’ha de realitzar entre dues persones per facilitar l’extensió de les cames del nadó. |
Trobareu versions imprimibles d’aquest i altres prtotocols als annexos de la unitat.
Mesura del perímetre cranial
El perímetre cranial del nadó sa a terme és de 34-36 cm. La mesura es fa a les 24 hores del naixement; si el nadó presenta cefalohematoma es repetirà la mesura a l’alta (vegeu la figura). Aquesta mesura es continua fent en les visites de seguiment del lactant.
| PROTOCOL PER MESURAR EL PERÍMETRE CRANIAL DEL NADÓ |
|---|
| OBJECTIU |
| • Mesurar el desenvolupament del crani del nadó. |
| MATERIAL NECESSARI |
| • Cinta mètrica. |
| • Full de registre. |
| PROCEDIMENT |
| 1. Rentar-se les mans i col·locar-se els guants. |
| 2. Col·locar el nen en decúbit supí sobre la taula d’exploracions. |
| 3. Col·locar la cinta mètrica envoltant el perímetre cranial i correctament ajustada des de la zona més prominent de l’occípit fins a la prominència frontal per mesurar la distància màxima. |
| 4. Col·locar el nadó sobre el tallador en decúbit supí amb el cos alineat aguantant el cap en contacte amb la pala límit superior del tallador. |
| 5. Fer la lectura de la mesura. |
| 6. Registrar la talla del nadó. |
| 7. Gestionar correctament el material utilitzat. |
| 8. Fer-se un rentat higiènic de mans. |
| OBSERVACIONS |
| • Aquest procediment es porta a terme juntament amb els procediments de passada i mesura de la talla del nadó. |
Trobareu versions imprimibles d’aquest i altres prtotocols als annexos de la unitat.
Vacunacions
Les vacunes són preparats microbians que quan s’introdueixen en un organisme li provoquen una immunització activa contra una malaltia infecciosa determinada. És a dir, les vacunes estimulen la producció d’anticossos i per tant actuen en forma preventiva.
Les vacunes es fabriquen a partir d’antígens, que són molècules que indueixen a la formació de defenses, ja que el sistema immunitari les reconeix com una amenaça. Poden ser preparats en forma de suspensió de microorganismes morts o atenuats, o també productes o derivats dels microorganismes. Hi ha preparats que contenen una vacuna i immunitzen contra una malaltia concreta, però altres preparats combinen diversos antígens i protegeixen de més d’una malaltia.
La vacunació és actualment l’estratègia més efectiva i eficient de prevenció primària de salut. L’ús sistemàtic de les vacunes ha permès que malalties com la verola sigui una malaltia eradicada mundialment des de l’octubre de 1979; també la poliomielitis està eradicada a Europa. Altres malalties com el xarampió o la parotiditis estan controlades, però se segueixen fent servir les vacunes. S’ha de tenir en compte que fenòmens com la immigració i la globalització mundial han fet reaparèixer algunes malalties que estaven controlades.
Normalment s’administren per injecció intramuscular o subcutània, però també hi ha altres vies d’administració, com la nasal per vaporització o la via oral (vegeu la figura). És important seguir estrictament les recomanacions de conservació, perquè si no es compleixen les vacunes es poden alterar i perdre la seva eficàcia.
De vegades les vacunes poden provocar efectes adversos:
- Lleus i locals en la zona d’injecció, on es pot presentar envermelliment, inflamació i dolor.
- Febrícula posterior a la vacunació amb una durada màxima de 48 h. En el cas de la triple vírica (XRP) la febrícula pot aparèixer entre els dies 4 i 15 posteriors a la vacunació.
L’OMS publica de manera regular orientacions sobre vacunes i combinacions de vacunes contra malalties que afecten la salut pública internacional. A partir d’aquestes orientacions, els organismes responsables de la salut pública en cada territori estableixen un programa de vacunacions per tal de controlar aquelles malalties que es poden evitar amb la vacunació i d’aquesta manera col·laborar a eradicar-les.
El calendari de vacunació és la seqüència cronològica de vacunes que s’administren sistemàticament en un país o àrea geogràfica. La finalitat és aconseguir en la població una immunització adequada enfront de les malalties per a les quals es disposa d’una vacuna eficaç.
El calendari vacunal varia segons el país i la comunitat autònoma. El Ministeri de Sanitat i els consellers de les comunitats autònomes van aprovar un calendari únic per a totes les edats. Aquest calendari vacunal únic aprovat pel Consell Interterritorial del Sistema Nacional de Salut està vigent des de l’1 de gener de 2019 a tot el territori espanyol. Substitueix l’anterior calendari de vacunació infantil que hi havia fins aleshores i incorpora recomanacions de vacunació en grups de risc i per a la població adulta.
Aquest calendari inclou la prevenció de 14 malalties infeccioses (poliomielitis, diftèria, tètanus, tosferina, malaltia per Haemophilus influenzae b, xarampió, rubèola, parotiditis, hepatitis B, malaltia meningocòcica C, varicel·la, virus del papil·loma humà, malaltia pel neumococ i grip). En la figura podeu veure el calendari, actualment vigent, aprovat pel Consell Interterritorial del Sistema Nacional de Salut.
Algunes comunitats autònomes tenen previst ampliar aquest calendari amb altres vacunes que complementen el calendari comú. A Catalunya hi ha el programa pilot de vacunació enfront de les hepatitis A i B, que es va iniciar en el curs acadèmic 1998-1999 per als nens en una franja d’edat de 11-12 anys. En l’actualitat es perllonga aquest programa amb la vacuna contra l’hepatitis A dels 11-12 anys fins que tots els nens tinguin administrades dues dosis de vacuna, que es complementa amb 1 dosi als nens d’entre 15 mesos i 6 anys, perquè en un termini de 5 anys tots els nens d’1 a 11 anys estiguin protegits.
El calendari vigent a Catalunya l’any 2020 protegeix contra 15 microorganismes mitjançant 13 vacunes. La diferència amb l’espanyol és que inclou la vacuna contra l’hepatitis A. El calendari especifica quines vacunes es recomanen, a quina edat i de quines malalties protegeixen. Les vacunes recomanades al calendari de vacunacions de Catalunya són gratuïtes. En la figura podeu veure el calendari actualment vigent a Catalunya.
El Comitè Assessor de Vacunes de l’Associació Espanyola de Pediatria actualitza cada any el calendari de vacunacions (vegeu la figura), tenint en compte l’evidència disponible sobre la seguretat, l’efectivitat i l’eficiència de les vacunes infantils, així com l’epidemiologia de les malalties immunoprevenibles a Espanya.
Actuació dels auxiliars en relació amb les vacunes:
- Mantenir la cadena del fred en tot moment.
- Abans del seu ús cal comprovar-ne la data de caducitat i les condicions de conservació.
- Si cal transportar-les, s’utilitzaran neveres portàtils amb acumuladors de fred i no es deixaran mai fora de la nevera fins al moment de la seva administració.