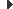Sistema osteomuscular
Les imatges sobre higiene i mobilitzacions provenen de Wikipedia, de la Guía basica de cuidados (2013) i d’Higiene postural, movilización y transferencias. La tarea de cuidar (2011).
El sistema o aparell locomotor, també conegut com a sistema musculoesquelètic, permet a l’ésser humà interaccionar amb el medi que ens envolta mitjançant el moviment o la locomoció, i serveix de sosteniment i protecció a la resta d’òrgans del cos. El sistema locomotor es fonamenta en cinc elements:
- Ossos
- Articulacions
- Músculs
- Cartílags
- Lligaments
L’aparell locomotor no és independent ni autònom, ja que és un conjunt integrat amb diversos sistemes (per exemple, amb el sistema nerviós per a la generació i modulació de les ordres motores). Aquest sistema està format per les estructures encarregades de sostenir i originar els moviments del cos. Així, el sistema locomotor està format o constituït per dos sistemes:
- El sistema ossi o sistema osteoarticular: és l’element passiu, i està format pels ossos, els cartílags, les articulacions i els lligaments articulars.
- El sistema muscular: format pels músculs i els tendons, els quals s’uneixen als ossos i, per tant, en contreure’s provoquen el moviment del cos.
A part d’aquests dos cal afegir-hi el sistema nerviós, ja que és el responsable de la coordinació i l’estimulació dels músculs per produir el moviment.
El sistema ossi
L’os és un teixit conjuntiu, de notable elasticitat, lleuger i de gran duresa. Està compost per cèl·lules especialitzades i fibres que formen una matriu. Efectua una triple funció:
- Sosteniment del cos.
- Protecció d’alguns òrgans (cervell, cor, pulmons).
- Possibilitar el moviment (a tall de palanques mogudes pels músculs).
Segons la seva funció, els ossos presenten formes diverses. Així, es divideixen en:
- Llargs (com els del fèmur)
- Amples (com l’omòplat)
- Curts (com els del carp)
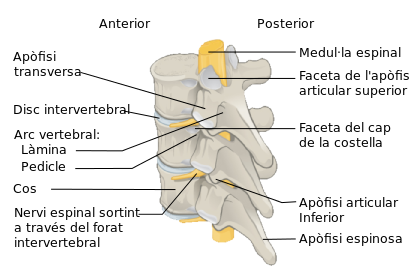
Els llargs consten de cos o diàfisi (part dura i compacta, amb una cavitat interior ocupada per la medul·la o moll, de color groc) i de dos extrems o epífisis (vegeu la figura). L’estructura dels ossos amples i curts és semblant a la de la diàfisi dels llargs (les vèrtebres i els ossos de la cara presenten formes molt irregulars).
A més, la metàfisi és la porció que uneix la diàfisi amb les epífisis. I l’endosti és la membrana fibrosa que recobreix la cavitat medul·lar. Les prominències arrodonides, que als extrems d’un os encaixen dins la conca d’un altre, són anomenades còndils (o caps, si són grosses i esfèriques), i les seves eminències, apòfisis.
Característiques dels ossos
La membrana de teixit conjuntiu que embolcalla l’os rep el nom de periosti i és fonamental per a la formació del teixit ossi. Aquest consta de tres tipus de cèl·lules (els osteoblasts, els osteòcits i els osteoclasts) i de la substància fonamental, integrada per la fracció col·làgena i la fracció no col·làgena (constituïda principalment per mucopolisacàrids), i que, pel fet d’estar calcificada, confereix la duresa característica al teixit ossi. De fet, el teixit ossi pot ésser esponjós o compacte:
- L’esponjós, localitzat principalment a les epífisis, és constituït per una xarxa tridimensional de trabècules òssies, que delimiten uns espais intercomunicats, ocupats per medul·la òssia.
- El compacte, propi de les diàfisis, està integrat per un sistema de lamel·les òssies disposades concèntricament al voltant dels canals d’Havers, que es comuniquen entre si en sentit transversal mitjançant els canals de Volkmann, per on passen els capil·lars que aporten les substàncies nutritives a les cèl·lules òssies (vegeu la figura).
Un os està format pels següents materials:
- Matèria orgànica (osteïna).
- Matèria inorgànica (sals de calci, CaCO³).
- Os llarg: hi ha una diàfisi en el centre més allargada, i en els extrems, les epífisis. En la diàfisi, l’os té a dins una cavitat i al voltant hi ha os compacte. En les epífisis hi ha una petita quantitat de teixit ossi compacte, però està farcit de teixit ossi esponjós.
- Os curt: envoltat de teixit ossi compacte, i al centre és esponjós.
- Os pla: envoltat de teixit ossi compacte, i al centre és esponjós.
L'esquelet humà
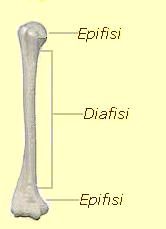
L’esquelet humà és l’esquelet propi dels éssers humans. L’adult és format per 206 ossos o més (vegeu la figura), alguns dels quals són fusionats (com ara els de la pelvis i els del crani), que es complementen amb els lligaments, els tendons i els músculs. Al voltant d’un 22% del pes dels ossos és aigua. L’os més gran del cos humà és el fèmur, i el més petit, l’estrep, a l’orella interna.
La majoria dels ossos són parells, amb un membre de cada parell a cada costat del cos. Els ossos senars són: les vèrtebres, l’estern, el frontal, l’occipital, la mandíbula, l’esfenoide, l’etmoide, el vòmer i l’hioide.
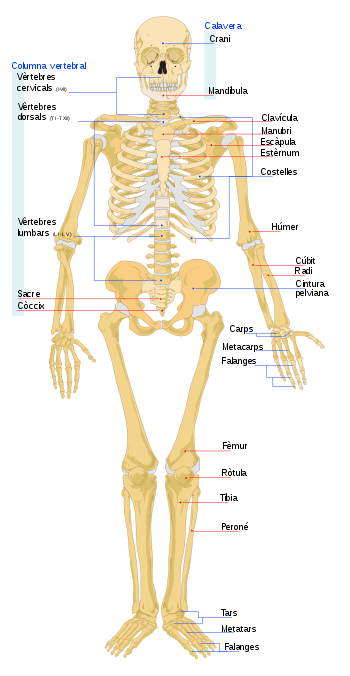
Gran part de l’esquelet humà manté l’estructura bàsica primitiva en segments presents a tots els vertebrats, en la qual es repeteixen les estructures bàsiques. Aquesta estructura en segments és particularment evident en la columna vertebral i en la caixa toràcica. Els ossos s’organitzen en un eix longitudinal, l’esquelet axial, al qual s’ajunta l’esquelet apendicular.
L’esquelet axial transmet el pes del cap, el tronc i les extremitats superiors cap avall, cap a les extremitats inferiors, en els malucs, i per tant és responsable de la posició vertical del cos humà. La majoria del pes corporal es troba al davant de la columna vertebral que, per tant, té els músculs erectors espinals i una gran quantitat de lligament ancorats a ells, que donen a la columna la seva forma corbada característica. L’esquelet axial està format per 80 ossos (vegeu la figura):
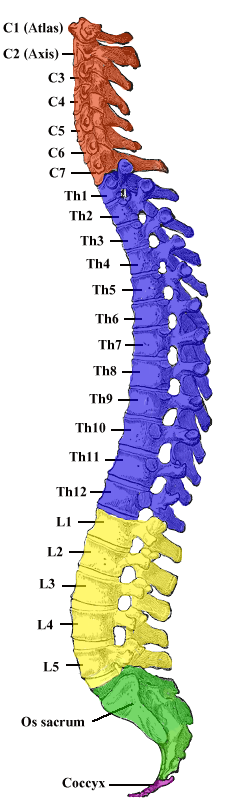
- La columna vertebral (26 ossos):
- 7 vèrtebres cervicals, entre les quals hi ha l’atles i l’axis
- 12 vèrtebres dorsals
- 5 vèrtebres lumbars
- El sacre i el còccix
- La caixa toràcica (12 parells de costelles i l’estèrnum)
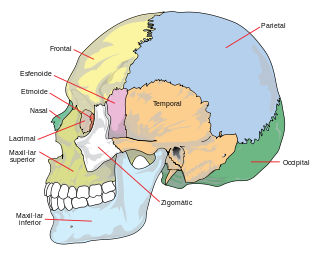
- El crani (22 ossos i 7 ossos associats)
Per la seva banda, l’esquelet apendicular format per ossos, músculs i elements vasculonerviosos dels membres superiors i inferiors, fa possible la locomoció i protegeix els principals òrgans de la locomoció, la digestió, l’excreció i la reproducció. L’esquelet apendicular està format per 126 ossos (vegeu la figura):
- La cintura escapular (4 ossos):
- 2 omòplats i 2 clavícules
- Les extremitats superiors (60 ossos):
- 2 húmers, 2 cúbits i 2 radis
- 16 carps, 10 metacarps i 28 falanges
- La cintura pelviana (2 ossos):
- 2 coxals
- Les extremitats inferiors (60 ossos):
- 2 fèmurs, 2 ròtules, 2 tíbies i 2 peronés
- 14 tarsos, 10 metatarsos i 28 falanges
Funcions dels ossos
L’esquelet té sis funcions principals: suport, moviment, protecció, producció de cèl·lules sanguínies, emmagatzematge i regulació hormonal.
L’esquelet proporciona el marc que suporta el cos i en manté la forma. La pelvis i els lligaments i músculs associats proporcionen una base per a les estructures pelvianes. Sense les costelles, els cartílags costals i els músculs intercostals, els pulmons no podrien funcionar.
Les articulacions entre els ossos permeten el moviment, i algunes permeten un ventall més ampli de moviments que d’altres. El moviment és possible gràcies als músculs de l’esquelet, que estan ancorats en diversos llocs dels ossos. Els músculs, els ossos i les articulacions constitueixen la principal mecànica del moviment, coordinats tots ells pel sistema nerviós.
L’esquelet protegeix molts òrgans vitals:
- El crani protegeix el cervell, els ulls i l’orella mitjana i interna.
- La columna vertebral protegeix la medul·la espinal.
- La caixa toràcica, la columna vertebral i l’estèrnum protegeixen els pulmons, el cor i els principals vasos sanguinis.
- Les clavícules i les escàpules protegeixen les espatlles.
- L’ílium i la columna vertebral protegeixen els sistemes digestiu i urogenital i els malucs.
- La ròtula i el cúbit protegeixen, respectivament, el genoll i el colze.
- Els carps i tarsos protegeixen, respectivament, els canells i els turmells.
L’esquelet també produeix cèl·lules sanguínies. L’esquelet és on es produeix l’hematopoesi, que té lloc en la medul·la òssia, a l’interior dels ossos llargs.
També fa la funció d’emmagatzematge. Els ossos poden emmagatzemar calci, i estan involucrats en el metabolisme del calci, mentre que la medul·la òssia pot emmagatzemar ferro en forma de ferritina i està involucrada en el metabolisme humà del ferro. Tanmateix, els ossos no estan formats completament de calci, sinó d’una barreja de sulfat de condroïtina i hidroxiapatita, la qual constitueix el 70% de l’os.
Finalment, entre les seves tasques també trobem la regulació hormonal. Les cèl·lules òssies alliberen una hormona anomenada osteocalcina, que contribueix a la regulació del sucre en sang (glucosa) i del greix. L’osteocalcina augmenta la secreció d’insulina així com la sensibilitat dels seus receptors, a més d’incrementar el nombre de cèl·lules productores d’insulina i de reduir els dipòsits de greix.
Sistema articular
En anatomia, una articulació o desllorigador és el conjunt d’estructures que intervenen en la unió de dos o més ossos. La part de l’anatomia que s’encarrega de l’estudi de les articulacions és l’artrologia.
Morfològicament, els diferents tipus d’articulacions es classifiquen segons el teixit que les uneix en fibroses, cartilaginoses i sinovials. Fisiològicament, el cos humà té diversos tipus d’articulacions, com la sinartrosi (no mòbil), la símfisi (amb moviment monoaxial) i la diartrosi (major amplitud o complexitat de moviment).
Classificació estructural o morfològica
Les articulacions es poden classificar, segons el teixit del qual estiguin formades, en fibroses, cartilaginoses i sinovials.
Les articulacions sinovials estan embolicades per una coberta lliscant anomenada “sinòvia”, i permeten fer una àmplia gamma de moviments. Les sinovials, al seu torn, es divideixen en subarticulacions:
- Articulacions frontissa o trocleartrosi: els moviments ens permeten inclinar-nos i alçar-nos, és a dir, fer moviments de frontissa. Són exemples d’aquest tipus d’articulació el colze, el genoll i els artells (vegeu la figura).
- Articulacions lliscants o artròdies: ens permeten fer moviments en totes direccions pel fet que les superfícies òssies oposades són planes o lleugerament corbades. Per exemple, els ossos de la columna, el canell i els tars.
- Articulacions pivotants o trocoides: totes les pivotants són tipus especials d’articulacions de frontissa i es caracteritzen per girar entorn d’un eix. Per exemple, l’articulació del coll, de la base del crani. La pivotant del coll permet voltejar el cap.
- Articulacions esfèriques o enartrosis: tenen forma de bola i receptacle, i es caracteritzen pel lliure moviment en qualsevol direcció, com per exemple el maluc i el muscle i l’espatlla (vegeu la figura).
- Articulacions en “cadira de muntar”: reben aquest nom perquè la seva forma és similar a la d’una cadira de muntar. N’és un exemple l’articulació entre el primer metacarpià i l’os del carp.
Per altra banda, tenim les articulacions fibroses. Aquestes no tenen sinòvia i els ossos estan units per un teixit resistent i fibrós que els permet molt poc o cap moviment. A manera d’exemple cal citar les articulacions de l’esquena, les del sacre, les del crani, algunes del turmell i les de la pelvis. Les articulacions de la columna no són del tot immòbils, ja que són prou flexibles per permetre algun moviment i mantenir el seu paper de suport de la columna vertebral.
Finalment, les articulacions cartilaginoses es formen entre l’os i el cartílag, i, a causa del fet que el cartílag és flexible, fan moviments sense necessitat de la sinòvia. Exemples d’aquest tipus d’articulacions són les existents entre les costelles i l’estèrnum i en els discs intervertebrals de la columna vertebral. Es classifiquen en:
- Símfisi: les superfícies articulars romanen unides per teixit fibrocartilaginós.
- Sincondrosi: superfícies articulars s’uneixen per cartílag hialí.
Classificació funcional o fisiològica
A banda de per la seva estructura, les articulacions també poden ser classificades funcionalment, segons el grau de mobilitat que permetin realitzar, en: sinartrosi (no mòbil), símfisi (amb moviment monoaxial) i diartrosi (major amplitud o complexitat de moviment).
El terme “diartrosi” procedeix del grec: dia (‘separació’) i arthron (‘articulació’). Les articulacions mòbils o diartrosis són les més nombroses a l’esquelet. Es caracteritzen per la diversitat i amplitud dels moviments que permeten als ossos. Posseeixen cartílag articular o de revestiment en ambdues parts de l’articulació (vegeu la figura).
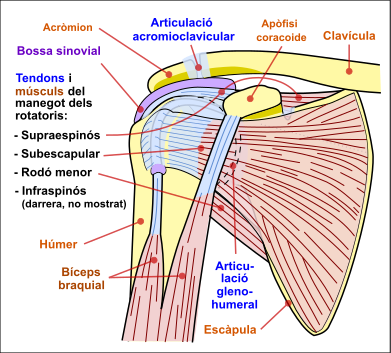
Un exemple típic de diartrosi és l’articulació glenohumeral, l’articulació que uneix l’húmer amb l’escàpula. En el contorn de la cavitat glenoïdal es troba el rodet marginal o rodet glenoïdal. Les dues superfícies articulars estan unides per la càpsula que es fixa al voltant de la cavitat glenoïdal de l’escàpula i del coll anatòmic de l’húmer. La càpsula està reforçada exteriorment per lligaments extracapsulars, i interiorment està entapissada per la sinovial.
Els moviments varien segons el tipus de diartrosi:
- Enartrosi: fan tots els moviments possibles en l’espai, com per exemple l’articulació glenohumeral i la coxofemoral (maluc).
- Trocleartrosi: executen els moviments de flexió i extensió. Per exemple, l’articulació del colze.
- Cadira de muntar: menys la rotació, porten a terme tots els moviments, però amb poca amplitud.
- Trocoide: posseeixen un moviment de rotació.
- Artròdia: ens permeten fer moviments en totes direccions.
Per la seva banda, les articulacions de tipus amfiartrosi es mantenen unides per un cartílag elàstic i presenten una mobilitat escassa, com la unió dels ossos del pubis (símfisi del pubis), que durant el part fa un moviment molt ampli, i l’articulació entre els cossos de vèrtebres adjacents. Podem diferenciar dos tipus:
- Amfiartrosis veritables: inclouen les articulacions dels cossos vertebrals, la sacrocoxígea i la sacrovertebral (vegeu la figura).
- Diartroanfiartrosi: subtipus d’articulació les característiques de la qual la col·loquen entre les diartrosis i les amfiartrosis a causa de la seva possibilitat de presentar una cavitat articular dintre del lligament interossi, com l’articulació del pubis, la sacroilíaca i l’esternal superior.
Finalment, les articulacions sinartrosi es mantenen unides pel creixement de l’os o per un cartílag fibrós resistent. Són articulacions rígides, sense mobilitat, com les que uneixen els ossos del crani (vegeu la figura) o amb una mobilitat molt limitada, com la unió distal entre cúbit i radi. Se subdivideixen al seu torn en diversos tipus:
- Sincondrosi: el teixit que serveix d’unió a l’articulació és cartilaginós, com en les articulacions esfenooccipital, petrostiloïdal i vomeroetinoïdal.
- Sinfibrosi: el teixit que serveix d’unió a l’articulació és fibrós. La forma de la vora d’unió de l’articulació permet subdividir aquest tipus en altres tres:
Termes anatòmics del moviment
El procés de moviment es descriu usant termes anatòmics específics; inclou el moviment dels òrgans, les articulacions, les extremitats i les seccions específiques del cos. La terminologia utilitzada descriu aquest moviment d’acord amb la seva direcció pel que fa a la posició anatòmica de les articulacions.
Els anatomistes utilitzen un conjunt unificat de termes per descriure la majoria dels moviments, encara que altres termes més especialitzats són necessaris per descriure la singularitat d’alguns moviments com els de les mans, els peus i els ulls.
En general, el moviment es classifica amb referència al pla anatòmic. La flexió i l’extensió són exemples de moviments angulars, en què els dos eixos d’una articulació acosten o allunyen els extrems. El moviment de rotació pot ocórrer en altres articulacions, com per exemple l’espatlla, i es descriuen com a intern o extern. Altres termes, com ara l’elevació i la depressió, es refereixen al moviment per sobre o per sota del pla horitzontal.
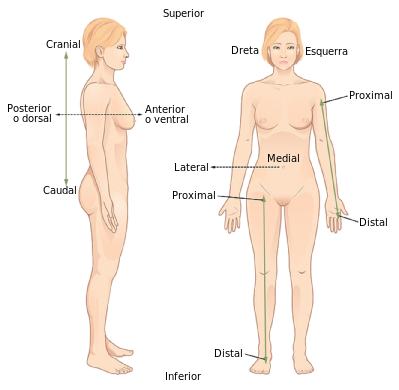
Posició anatòmica
La posició anatòmica estàndard inclou els següents elements (vegeu la figura): el cos erecte (dempeus), amb la cap i coll també erectes, mirant cap endavant, amb els braços estesos cap avall, a cada costat del cos, amb els palmells de les mans mirant cap endavant (avantbraços en supinació), les puntes dels dits mirant cap endavant, les cames esteses i lleument separades (en abducció), i els turmells i els peus igualment estesos (de puntetes, amb la punta del peu assenyalant cap endavant).
En relació amb la cara, aquesta queda mirant cap endavant. En aquesta posició, el ventre (palmell) de cada mà és de situació “ventral” o anterior, mirant cap endavant, però la planta de cada peu (ventre) mira cap enrere i és de posició dorsal o posterior.
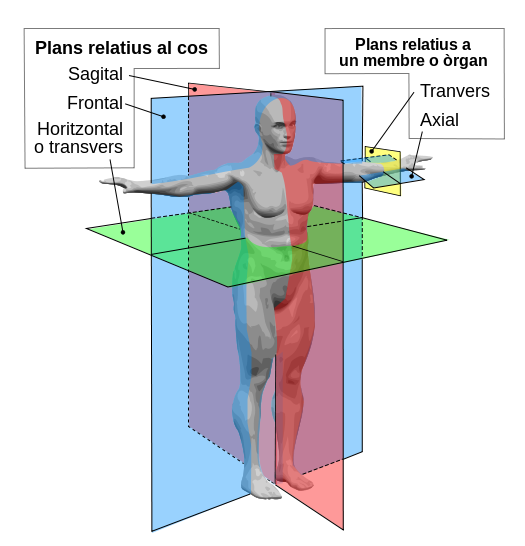
Plans anatòmics
Per entendre els plans anatòmics hem de considerar prèviament els tres eixos de l’espai:
- L’eix vertical va de la capçalera als peus: és un eix “cefalopodal” (“cap-caudal”).
- L’eix horitzontal va d’un costat a un altre: és un eix posterior lateral.
- L’eix anteroposterior va d’endavant cap enrere: és un eix ventrodorsal.
Els tres eixos conformen els plans de l’espai que donen nom als plans anatòmics; els principals són (vegeu la figura):
- Els plans frontals o coronals s’orienten de forma vertical, de manera que divideixen el cos en anterior i posterior.
- Els plans sagital o lateral, igual que el pla coronal, s’orienten verticalment; perpendicularment divideixen del cos en zones dreta i esquerra. El pla que discorre centralment en el cos i al seu torn forma en igual mesura les zones esquerra i dreta es diu pla mitjà sagital.
- Els plans transversals, horitzontals o axials són relatius a una estructura en particular, i són perpendiculars a l’eix longitudinal d’aquesta estructura. Si l’estructura és el cos en conjunt, són equivalents als plans horitzontals. Defineixen les zones proximals i distals.
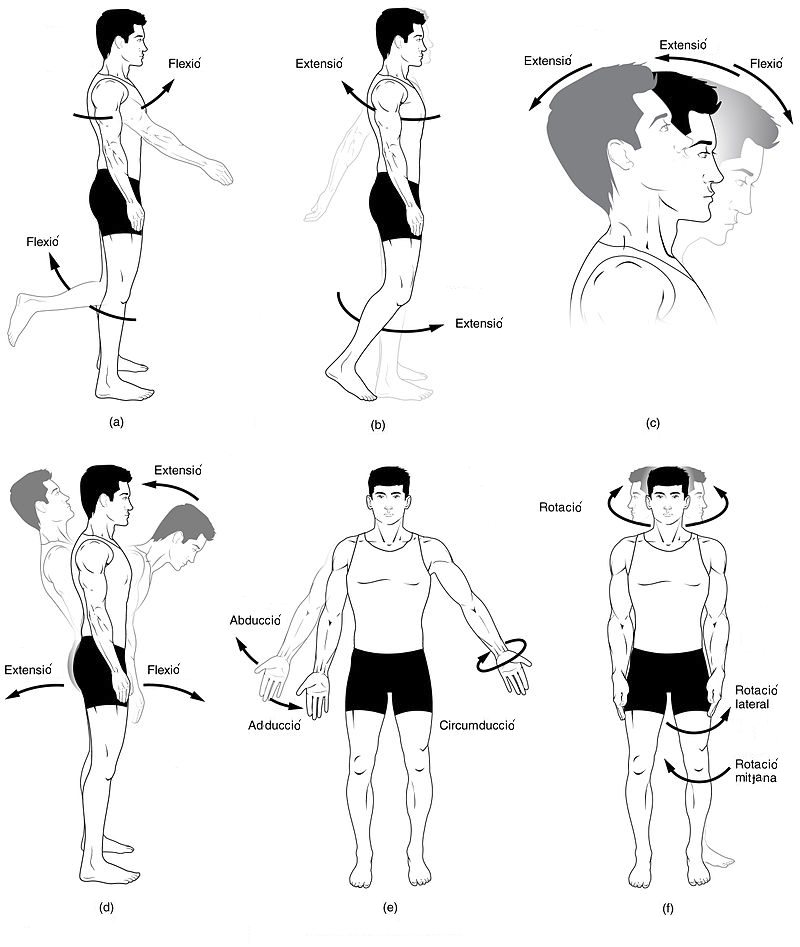
Moviments generals
A continuació veurem una sèrie de termes generals que es poden utilitzar per descriure la majoria dels moviments que el cos produeix (vegeu la figura). La majoria dels termes tenen un altre d’oposat; per aquesta raó, es tracten de dos en dos:
- Flexió i extensió: el moviment de flexió-extensió es fa al voltant de l’eix transversal (dreta-esquerra) i sobre un pla sagital. En l’extremitat superior, els músculs flexors són anteriors i els extensors són posteriors. En canvi, en l’extremitat inferior, els músculs flexors són posteriors i els extensors són anteriors. Així, diferenciem entre:
- Flexió: disminució de l’angle entre dos ossos o zones.
- Extensió: augment de l’angle entre dos ossos o zones. A vegades, una hiperextensió pot provocar traumatismes.
- Abducció i adducció: els moviments d’abducció-adducció (ABD-ADD) es fan al voltant de l’eix anteroposterior i sobre un pla frontal (en les mans i els peus, l’eix del mig passa a estar en el dit del cor). Així, diferenciem entre:
- Abducció: separació de l’eix del mig del cos.
- Adducció: aproximació de l’eix del mig del cos.
- Elevació i depressió: té lloc a l’esquena. Elevar significa apujar l’esquena cap amunt, i la depressió significa abaixar l’esquena cap a baix.
- Rotació: el moviment de rotació es fa al voltant de l’eix vertical i sobre un pla transversal. Així, diferenciem entre:
- Rotació interna: s’apropa al centre del cos.
- Rotació externa: s’allunya del centre del cos.
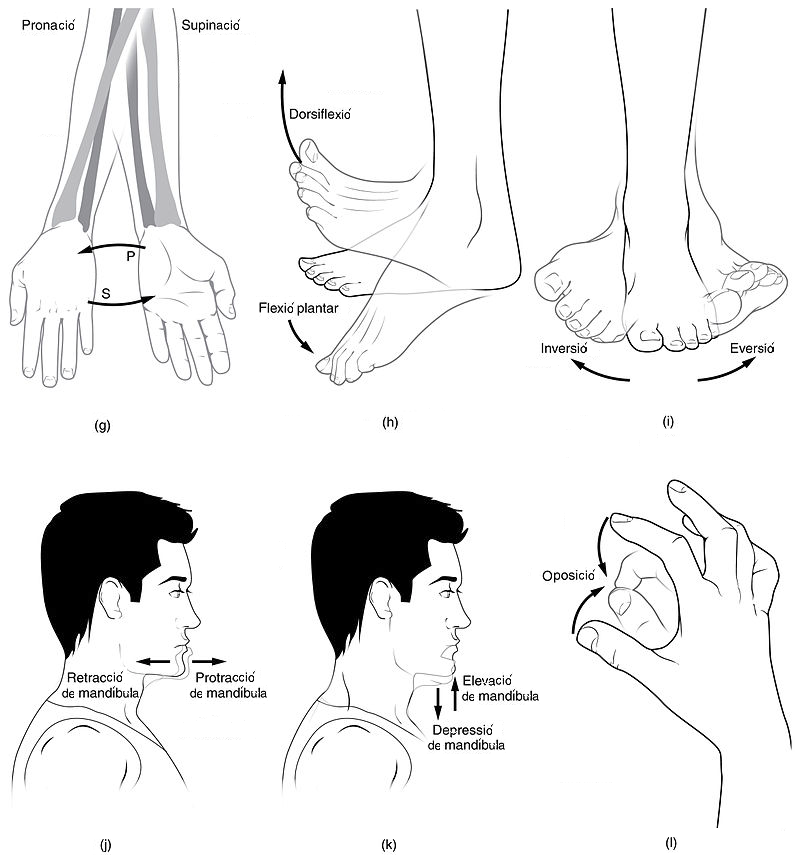
Altres moviments
A banda dels moviments generals, existeixen altres moviments típics de les articulacions concretes (vegeu la figura), com ara:
- Pronació-supinació: el fan l’avantbraç, la mà i el peu. La pronació consisteix a moure el palmell de la mà cap a baix, i la supinació és moure el palmell de la mà cap amunt.
- Inversió-eversió: té lloc al peu. L’eversió és quan la planta del peu mira cap a fora i la inversió és quan la planta del peu mira cap endins.
- Flexió dorsal-flexió plantar: té lloc al peu. La flexió plantar és flexionar el peu per posar-te de “puntetes”. En canvi, la flexió dorsal és flexionar el peu cap amunt com si els dits del peu senyalessin cap amunt.
- Anteversió-retroversió: és quan els òrgans o les estructures es recolzen en el seu eix transversal, s’inclinen cap endavant (anteversió) o cap enrere (retroversió).
- Antepulsió-retropulsió: té lloc en un pla sagital. És la projecció cap endavant (antepulsió) o cap enrere (retropulsió). És típica de l’espatlla.
- Protrusió-retrusió: té lloc a la mandíbula. La protrusió és el moviment de moure la mandíbula cap endavant i la retrusió és moure la mandíbula cap endins.
- Inclinació: passa al tronc. Inclinar cap a un costat significa moure el tronc cap a un costat (la part inferior del tronc es queda quieta).
- Circumducció: ho fan les articulacions amb superfície esfèrica. És la suma de tots els moviments i de tots els plans. La més característica és el glenohumeral.
- Oposició-reposició: té lloc a la mà. L’oposició és apropar el dit gros als altres dits i la reposició és tornar a la posició anatòmica.
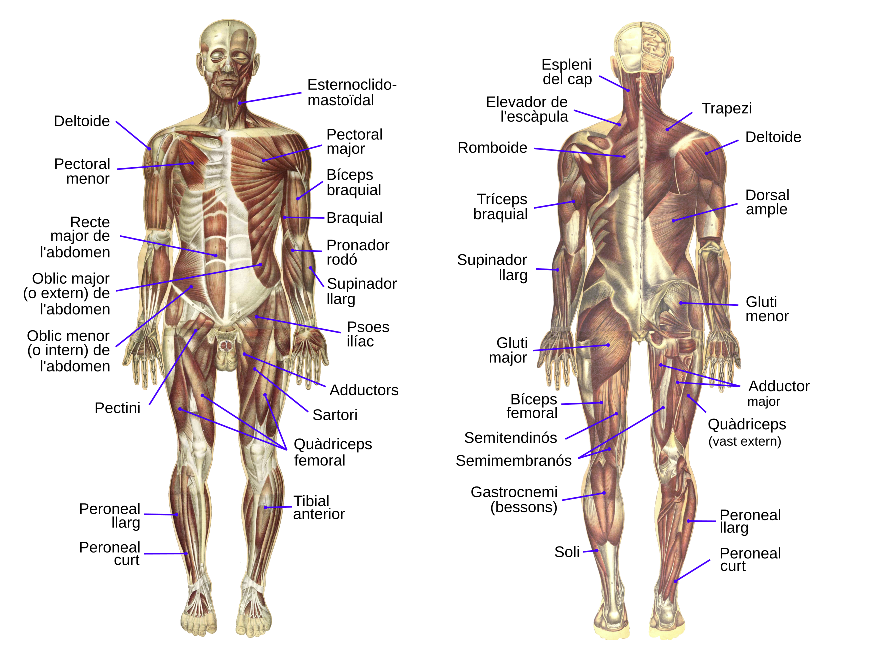
Sistema muscular
A l’anatomia humana, el sistema muscular és el conjunt dels més de 600 músculs del cos, la funció principals dels quals és generar moviment, tant voluntari com involuntari. Alguns dels músculs poden generar tots dos tipus de moviment, per això se solen categoritzar com a mixtos (vegeu la figura).
El sistema muscular permet que l’esquelet es mogui i mantingui la seva estabilitat i la forma del cos. Es controla a través del sistema nerviós, tot i que alguns músculs, com ara el cardíac, poden funcionar de manera autònoma. Aproximadament el 40% en pes del cos es compon de músculs.
A continuació s’enumeren les funcions dels músculs:
- Produeixen moviment.
- Generen energia mecànica per a la transformació de l’energia química (són biotransformadors).
- Donen estabilitat articular.
- Serveixen com a protecció.
- Mantenen la postura del cos.
- Són el sentit de la postura o posició a l’espai, gràcies a les terminacions nervioses incloses al teixit muscular.
- Donen informació de l’estat fisiològic del cos. Per exemple, un còlic renal provoca contraccions fortes del múscul llis generant un fort dolor, signe del mateix còlic.
- Aporten calor, per la seva abundant irrigació, per la fricció i pel consum d’energia.
- Són estimulants dels vasos limfàtics i sanguinis. Per exemple, la contracció dels músculs de la cama ajuda a la sang de les venes i la limfa a dirigir-se en contra de la gravetat durant la marxa.
Pel que fa a la seva classificació, trobem tres tipus de teixit muscular en el cos humà: esquelètic, llis i cardíac. Vegem-los detingudament:
- Múscul esquelètic. El múscul esquelètic estriat o múscul voluntari s’enganxa principalment a l’os a través del tendó, la qual cosa permet, a través de palanques (dels ossos amb les articulacions), mantenir la positura i fer els moviments voluntaris.
- Múscul llis. El teixit muscular llis es troba en les parts del cos on es transmet l’acció sense intenció conscient. La majoria d’aquest tipus de teixit muscular es troba en els sistemes digestius i urinaris, on actua per mitjà de propulsió cap endavant dels aliments, el quim, i la femta en el primer i l’orina en el segon. Altres llocs on es pot trobar el múscul llis són dins de l’úter, on ajuda a facilitar el part, i en l’ull, on controla de la mida de la pupil·la mitjançant l’esfínter pupil·lar.
- Múscul cardíac. El múscul cardíac és específic del cor. El seu moviment també és involuntari, i a més l’autoestimula: es contreu sense estímuls externs.
A banda, també classificarem els músculs segons tres factors: les accions que porti a terme el múscul esquelètic, la inserció i l’origen de cada múscul i la direcció de les fibres musculars.
Accions del múscul esquelètic
Igual que els termes anatòmics del moviment, que descriuen el moviment realitzat per un múscul, hi ha una terminologia única que s’utilitza per descriure l’acció d’un conjunt de músculs. Així, parlem de músculs agonistes i antagonistes, d’accions sinèrgiques i de neutralització d’una acció.
Els músculs agonistes i músculs antagonistes es refereixen als músculs que causen o inhibeixen un moviment:
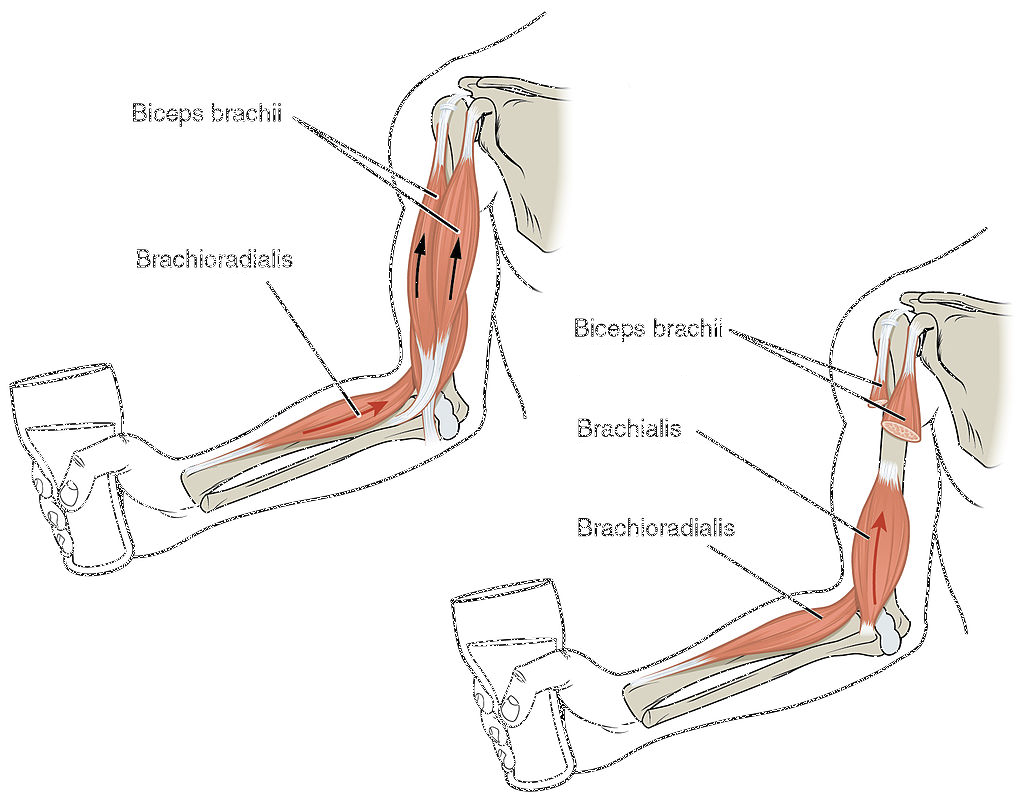
- El músculs agonistes causen un moviment que es produeix amb la seva pròpia contracció. Per exemple, la contracció del tríceps braquial durant la fase d’extensió del colze. Durant la fase d’extensió, el mateix tríceps braquial controla activament la flexió del colze mentre es relaxa.
- Els músculs antagonistes s’oposen a un moviment específic. Aquest controla un moviment, el frena, i retorna una extremitat a la posició inicial. L’antagonisme no és una propietat intrínseca; es tracta d’un paper que té un múscul en funció del moviment. Si un moviment s’inverteix, els músculs agonistes i antagonistes canvien els papers.
A causa del fet que el múscul flexor és sempre un flexor, en la flexió és l’agonista, i en l’extensió és l’antagonista (de l’extensor). I al revés, un múscul extensor és l’agonista en l’extensió i l’antagonista de la flexió. Utilitzant l’exemple anterior del tríceps braquial durant una flexió de braços, els músculs flexors del colze són els antagonistes durant la fase tant en la fase d’anada com de tornada del moviment.
Per altra banda, els músculs antagonistes i agonistes sovint treballen en parells, anomenats parells antagonistes, o parella agonista-antagonista: quan un múscul es contreu, l’altre es relaxa. Un exemple d’un parell agonista-antagonista és el bíceps i tríceps, per tal de fer la flexió-extensió del colze.
-

- Parella agonista-antagonista
Els “moviments reversibles” necessiten parells antagonistes situats en costats oposats d’una articulació o os, constituint parells abductors-adductors o parells flexors-extensors. Per exemple, el tríceps és un múscul extensor, que “obre” l’articulació (augmentant l’angle entre els dos ossos) i el bíceps, un múscul flexor (que fa l’oposat en disminuir l’angle entre els dos ossos), si bé no tots els músculs estan aparellats d’aquesta manera. Un exemple d’excepció és el deltoide.
Acció sinèrgica
Els músculs sinèrgics realitzen o ajuden a realitzar el mateix conjunt de moviment de les articulacions, com els agonistes. Els músculs sinèrgics actuen sobre les articulacions movibles, i es consideren a vegades com “neutralitzadors” perquè ajuden a cancel·lar o a neutralitzar algun moviment extra dels agonistes i així assegurar que la força generada actua dins del pla de moviment desitjat.
Altres músculs, anomenats fixadors, tenen una acció que consisteix a fixar algunes articulacions perquè les altres es puguin moure de manera efectiva; per exemple, la fixació del canell durant la flexió completa dels dits estrenyent el puny. Els sinèrgics són els músculs que faciliten l’acció de fixació (vegeu la figura).
Neutralització d'una acció
Es diu que un múscul té una acció neutralitzant quan hi ha una neutralització d’una acció del múscul que fixa o sosté un os perquè l’agonista pugui dur a terme el moviment desitjat. Un bon exemple d’això són els músculs isquiotibials, el semitendinós i el semimembranós, que realitzen la flexió i la rotació interna del genoll, mentre que el bíceps femoral fa la flexió i la rotació externa del genoll. Així, en contraure els tres músculs per tal de flexionar el genoll, s’evita que aquest giri en qualsevol direcció, estabilitzant-lo.
Inserció i origen
El múscul esquelètic és un tipus de múscul estriat que està unit als ossos de l’esquelet per tendons. El tendó és una part del múscul estriat, de color blanc perlat, de consistència forta i no contràctil, constituït per fibres de teixit connectiu, que s’agrupen en fascicles. En alguns llocs estan units als ossos per mitjà d’una aponeurosi o membrana fibrosa.
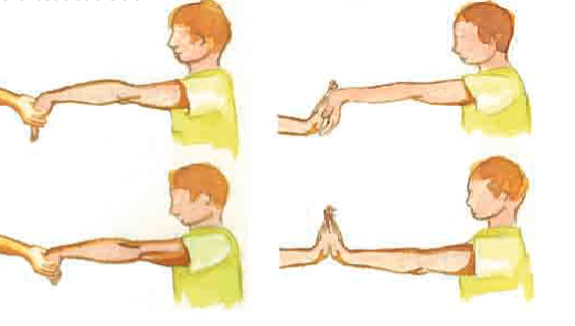
L’aponeurosi són capes de tendons plans i amples. Les principals zones del cos que tenen aponeurosis gruixudes són la regió abdominal ventral, la lumbar dorsal i la regió plantar i palmar . A la figura podeu veure l’aponeurosi epicranial i la resta de músculs principals del cap.
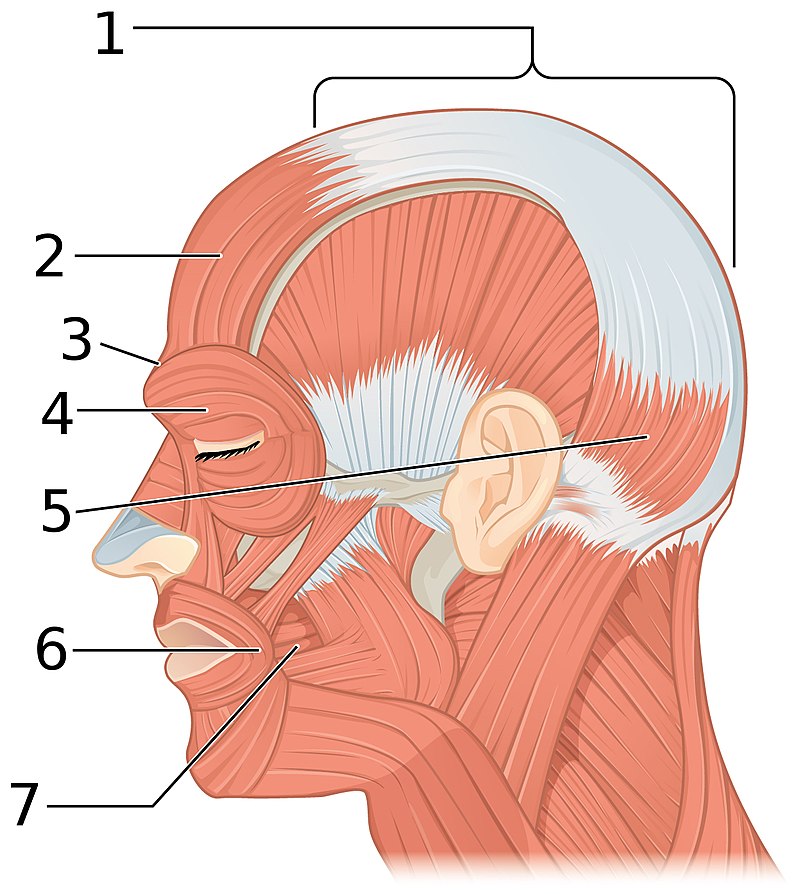
L’origen d’un múscul en l’os és generalment proximal i té una massa major i és més estable durant una contracció que la inserció d’un múscul que és generalment “distal”. Per exemple, amb el múscul dorsal ample, el lloc d’origen és el tors i la inserció és el braç. Normalment, la part distal (braç) es mou a causa del fet que té menys massa.
La inserció d’un múscul és l’estructura que s’adhereix i tendeix a ser traslladada per la contracció del múscul. La inserció pot ser un os, un tendó o teixit connectiu dèrmic subcutani. Les insercions són en general a través de connexions del múscul via tendó a l’os. La inserció és un os que tendeix a ser distal, té menys massa i té un major moviment que l’origen durant una contracció.
Fibres musculars
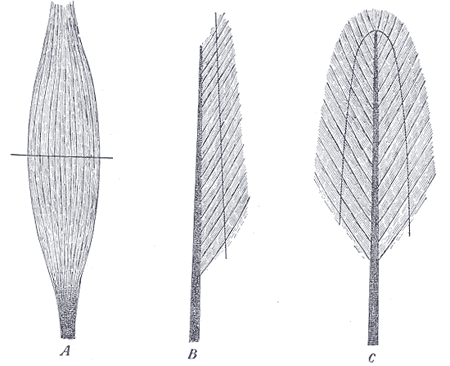
Els músculs també es poden descriure per la direcció en la qual es disposen les fibres musculars; així, trobem (vegeu la figura):
- Els músculs fusiformes: posseeixen fibres que es disposen paral·leles a la longitud del múscul, i tenen forma de fus. Per exemple, el múscul pronador rodó (de l’avantbraç).
- Els músculs unipinnats: tenen fibres que es disposen en només un costat del múscul, com una ploma d’ànec. Per exemple, els músculs peroneals.
- Els músculs bipinnats: consten de dues files de fibres musculars obliqües, que es disposen en direccions oposades en diagonal, i que convergeixen en un tendó central.
Els músculs bipinnats són més forts que els músculs unipinnats i els fusiformes a causa d’una àrea de secció transversal fisiològica més gran. Els músculs bipinnats s’escurcen menys que els músculs unipinnats, però desenvolupen una major tensió quan es contrauen, fet que es tradueix en una major força però amb menys rang de moviment. Exemples de músculs bipinnats són el múscul recte femoral de la cuixa o el múscul de l’estrep (de l’orella mitjana).
Patologia del sistema osteomuscular
Hi ha diverses maneres de classificar les malalties del sistema osteomuscular. No obstant això, la classificació més habitual segueix criteris de localització i de tipus etiopatogènic; aquestes classificacions no són estàtiques i estan en constant evolució. Aquestes malalties poden ser classificades, per exemple, segons:
- les seves causes (classificació etiològica),
- els seus símptomes (classificació nosogràfica) o
- les funcions o els òrgans afectats (classificació funcional).
D’altra banda, també podem fer una primera classificació segons la localització, podent ser òssies, articulars i musculars.
Patologia òssia
En patologia òssia, la classificació més habitual és segons criteris de tipus etiopatogènic, que inclou les causes (etiologia) i els mecanismes fisiopatològics (patogènia). Segons aquests criteris, les patologies òssies poden ser:
- Patologia degenerativa
- Patologies nutricionals
- Patologia infecciosa
- Patologia traumàtica
- Patologia tumoral
Patologia degenerativa
L’osteoporosi és una malaltia dels ossos que condueix a un major risc de fractura. En l’osteoporosi, la densitat mineral òssia (DMO) està reduïda, la microarquitectura de l’os es trenca i s’alteren la quantitat i varietat de proteïnes en l’os.
L’Organització Mundial de la Salut (OMS) defineix l’osteoporosi en la dona com una densitat mineral òssia 2,5 desviacions estàndard per sota de la massa òssia màxima (la mitjana en la dona sana de 20 anys). La DMO es mesura per tomodensitometria.
El terme “osteoporosi establerta” inclou la presència d’una fractura per fragilitat. L’osteoporosi és més comuna en dones després de la menopausa (osteoporosi postmenopàusica), però també pot desenvolupar-se en els homes i pot ocórrer en qualsevol edat. Quan es produeix per presència de trastorns hormonals i altres malalties cròniques, o com a resultat de medicaments, especialment els glucocorticoides, llavors se l’anomena “osteoporosi induïda per glucocorticoides”.
Tenint en compte la seva influència en el risc de fractura per fragilitat òssia, l’osteoporosi pot afectar significativament l’esperança de vida i la qualitat de vida. L’osteoporosi es pot prevenir amb els canvis d’estil de vida, i de vegades amb suplements nutricionals. En persones amb osteoporosi, el tractament sol implicar les dues prevencions:
- Un canvi d’estil de vida inclou aspectes locomotrius i nutricionals. Quant als primers, hi figuren: l’exercici físic i la prevenció de caigudes, amb exercicis per tonificar els músculs deambulatoris i per millorar la propiocepció, i teràpies d’equilibri.
- Pel que fa als suplements: calci, vitamina D, bifosfonats… L’osteoporosi és un component de la síndrome de fragilitat.
L’osteoporosi pot provocar deformacions de la columna vertebral, com ara:
- La cifosi és una malaltia caracteritzada perquè la columna vertebral es corba. Això causa una inclinació en l’esquena, vista com una postura dolenta .
- L’escoliosi és la deformació de la columna vertebral caracteritzada per una desviació o curvatura anormal, la qual es pot donar en sentit lateral o longitudinal. Normalment implica una rotació vertebral.
- La lordosi és la curvatura fisiològica de la columna a la regió cervical o lumbar.
La columna vertebral presenta quatre curvatures fisiològiques o “normals” (vegeu la figura):
- Dues curvatures cap a fora, en la columna dorsal (a nivell de les costelles, Th) i a la columna sacra, denominades cifosi.
- Dues curvatures lordòtiques (cap a dintre de la columna): la lordosi lumbar (L) i la cervical (C).
Les corbes escoliòtiques (curvatura cap als costats) sempre es consideren patològiques (“anormals”).
Patologies nutricionals
L’osteomalàcia és l’afebliment dels ossos a causa de la mineralització òssia defectuosa. Aquesta malaltia en els nens és coneguda com a raquitisme, i a causa d’això l’ús del terme osteomalàcia és sovint restringit a la forma més lleu, la que presenta l’adult. Es poden mostrar signes com ara dolors al cos difosos, debilitat muscular i fragilitat dels ossos.
Una causa comuna de la malaltia és una deficiència en vitamina D, que normalment s’obté de la dieta i/o l’exposició a la llum solar. Així, les causes de l’osteomalàcia adults són variades:
- Quantitats insuficients en la nutrició o del metabolisme defectuós de la vitamina D o del fòsfor.
- Malnutrició durant l’embaràs.
- Síndrome de malabsorció.
- Celiaquia.
- Acidosi tubular renal.
- Insuficiència renal crònica.
- Osteomalàcia induïda per tumor.
Patologia infecciosa
Es tracta d’una infecció i inflamació de l’os o de la medul·la òssia. Es pot classificar basant-se en l’organisme que la causa (bacteris piogènics o no piogènics -micobacteris o micoplasmes-, virus, fongs o alguns paràsits) i la ruta, la durada i la localització anatòmica de la infecció.
L’osteomielitis sovint requereix teràpia perllongada amb antibiòtics. Sovint, el peu diabètic cursa amb osteomielitis per extensió dels patògens des de les ferides infectades properes i la mala vascularització dels ossos secundària a la microarteriopatia diabètica.
Patologia traumàtica
Una fractura òssia és una condició mèdica en què hi ha una ruptura total o parcial de la continuïtat de l’os. En casos més greus, l’os pot ser dividit en diverses peces.
Una fractura òssia pot ser el resultat de l’impacte o l’estrès d’una força alta, o un mínim d’accident de trauma com a conseqüència de certes afeccions mèdiques que debiliten els ossos, com l’osteoporosi, l’osteopènia, el càncer d’ossos o l’osteogènesi imperfecta, on la fractura és degudament denominada fractura patològica.
Segons el traç de fractures es consideren dos grans grups, les fractures completes i les fractures incompletes:
- Fractures completes són aquelles en què el traç de fractura afecta tot un pla de l’os, formant-se dos o més fragments entre els quals és possible el desplaçament.
- Les fractures incompletes afecten només parcialment un pla de l’os; no hi ha fragments, encara que l’os pot quedar deformat.
Altres tipus de fractures molt utilitzats són:
- Fractura tancada. Són fractures tancades quan el focus de fractura no ha establert contacte amb l’exterior, perquè es conserva la continuïtat de la pell.
- Fractura oberta. Quan la lesió de parts toves és oberta i comunica el focus de fractura amb el medi ambient parlem de fractura oberta.
- Fractura transversa. Tenen el seu traç transvers a l’eix major de l’os.
- Fractura espiral. Pròpies de l’os diafisari, tenen un traç oblic però descrivint una espiral en la cortical.
- Fractura comminuta. Anomenades també fractures polifragmentàries o multifragmentàries, tenen múltiples fragments.
- Fractura del trencament verd. Són fractures pròpies dels ossos llargs del nen per les característiques estructurals i mecàniques de l’os durant el creixement.
- Fractura obliqua. El traç és oblic a l’eix major de l’os.
La figura compara ossos sans amb diferents tipus de fractures: tancada, oberta, transversa, espiral, comminuta, del trencament verd i obliqua.
Patologia tumoral
L’osteosarcoma és un càncer ossi que apareix en general en qualsevol dels extrems de la diàfisi d’un os llarg; també és anomenat osteoma sarcomatós. Es tracta d’una neoplàsia maligna que procedeix de cèl·lules del teixit conjuntiu (és a dir, un sarcoma). Es tracta de la forma histològica més freqüent de càncer ossi.
Patologia articular
L’artritis és la inflamació d’una articulació, caracteritzada per dolor, limitació de moviments, inflor de les articulacions i calor local. Existeix un altre terme que es confon amb l’artritis, l’artrosi, que correspon a un trastorn degeneratiu de l’articulació.
Un esquinç és l’estripada, la distensió o l’estirament excessiu d’un lligament (banda resistent de teixit elàstic que uneix els extrems ossis d’una articulació).
Una luxació o dislocació és tota aquella lesió capsulolligamentosa amb pèrdua permanent del contacte de les superfícies articulars, que pot ser total (luxació) o parcial (subluxació), a causa d’un traumatisme amb separació de la cara articular dels ossos de l’articulació afectada.
L’hèrnia discal és una malaltia del disc intervertebral quan a través d’una ruptura o fissura posterior del seu anell fibrós el nucli polpós s’hi desplaça (vegeu la figura), sovint cap a l’arrel nerviosa.
Patologia del múscul esquelètic
El terme distròfia muscular fa referència a un grup de malalties hereditàries i progressives que produeixen debilitació dels músculs estriats, que són els que produeixen els moviments voluntaris del cos humà. La distròfia muscular es distingeix d’altres malalties neuromusculars per quatre criteris:
- És una miopatia, és a dir, s’afecten els músculs de forma primària.
- Té un origen genètic.
- El curs és progressiu.
- En algun moment de la malaltia les fibres musculars degeneren i moren, la qual cosa provoca dificultat per als moviments voluntaris.
La miositis és un terme general per a la inflamació dels músculs. Moltes d’aquestes condicions es consideren lligades probablement a ser causades per condicions autoimmunes, més que no pas directament degudes a una infecció.
Higiene postural
Podríem definir el concepte de l’ergonomia com “la ciència d’adaptar el treball a l’home”; és a dir, és l’estudi de tots aquells factors que fan referència a la nostra activitat i poden millorar el confort i la satisfacció dels treballadors a l’hora de desenvolupar la feina. Els factors ergonòmics que tenen més incidència en el sector sanitari són:
- Factors posturals
- Moviment de càrregues
- Mobilització de malalts
- Treballs amb pantalles de visualització de dades
- Factors ambientals: disconfort (acústic i tèrmic)
En el sector sanitari, moltes tasques comporten l’adopció de postures no adequades i/o la manipulació manual de càrregues, com ara la manipulació de malalts (la més característica). Molts dels estudis evidencien una elevada incidència de patologia musculoesquelètica entre el personal encarregat de la cura i el maneig de pacients en hospitals i geriàtrics.
El dolor lumbar és la principal causa d’absentisme laboral, fet que constitueix actualment un problema sanitari que repercuteix directament sobre l’àmbit socioeconòmic.
L’activitat diària de la infermeria està vinculada estretament a mantenir una posició de peu durant un gran nombre d’hores al llarg de la seva jornada laboral; això, unit a la realització de moviments repetitius i a l’adopció de postures inadequades durant la manipulació de càrregues o pacients, fa que l’esquena sigui un dels punts més fràgils i propensa a patir lesions.
Principis bàsics de la biomecànica
Els conceptes o principis bàsics de la biomecànica són els següents:
- Mecànica: part de la física que estudia el moviment i les forces que el determinen.
- Biomecànica: aplicació de les lleis de la mecànica a l’ésser viu. La biomecànica estudia els sistemes biològics aplicant els principis i mètodes de la mecànica.
- Força: és l’acció que altera o modifica l’estat de repòs d’un cos en actuar sobre aquest. En biomecànica es classifiquen en força interna, originada per l’acció del propi cos, i força externa, l’originada per l’entorn que envolta el cos.
- Equilibri: aplicat a la biomecànica, és l’estat que adopten els éssers vius per mantenir el control de la seva pròpia massa corporal. Utilitzen en el seu propi interès les forces que participen en l’acció enfrontant-les entre si amb l’objectiu de neutralitzar-les.
- Gravetat: és la força per la qual tots els cossos són atrets cap a la terra. Actua sobre l’equilibri humà i està present en tots els seus moviments, facilitant quan es realitza a favor o dificultant si és en contra.
- Centre de gravetat: punt virtual on s’ha de suposar que actuen totes les forces. En el cos humà coincideix generalment sobre la segona o tercera vèrtebra lumbar.
- Eix de gravetat: és la projecció vertical del centre de gravetat col·locant el subjecte dempeus i en posició erecta.
- Àrea de sustentació: també anomenada base de sustentació, és el polígon format pel suport dels peus a terra.
- Càrrega: qualsevol objecte susceptible de ser mogut. Incloem com a càrrega persones i materials sempre que requereixin esforç humà per a la seva col·locació o moviment, impliquin o no ús de grues o altres mitjans.
La biomecànica, com a ciència aplicada, posseeix una sèrie de nocions bàsiques que resumeixen part dels seus coneixements, d’entre les quals, amb la finalitat d’establir principis aplicables al desenvolupament de la cura d’infermeria, es destaquen:
- Els músculs sempre mantenen una lleugera contracció o to muscular, preparant així el cos per actuar en qualsevol moment.
- Els músculs gruixuts es fatiguen menys que els músculs prims; considerant aquest principi, es dedueix que els músculs de les cames són els que menys fatiga pateixen.
- Utilitzar principalment la musculatura de les extremitats inferiors: els músculs de les cames són els més forts del cos, i són els encarregats de donar el primer impuls en aixecar i desplaçar una càrrega. Cal flexionar les cames doblegant els genolls sense arribar a seure en els talons per realitzar el primer impuls.
-
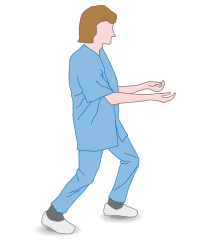
- Utilització de la musculatura inferior.
- Abans de moure un objecte, augmentar l’estabilitat ampliant la base de sustentació (separant els peus perquè hi hagi una distància considerable entre el suport d’un peu i l’altre) i flexionant els genolls, els malucs i els turmells (abaixant així el centre de gravetat). De vegades el professional desplaçarà el pes d’una cama a l’altra en el sentit del moviment.
- L’estabilitat d’un objecte sempre és més gran com més gran sigui la base de sustentació, sempre que el centre de gravetat i la línia de gravetat quedin dins de la base de sustentació.
- El grau d’esforç necessari per moure un cos depèn de la seva resistència i la força de gravetat.
- La força necessària per conservar l’equilibri del cos és més gran com més gran sigui la distància de la línia de gravetat al centre de la base de sustentació.
- La fricció entre un objecte i la superfície en què es mou influeix en la quantitat de treball necessària per moure’l: la fricció és una força que s’oposa al moviment, per això les superfícies llises faciliten el desplaçament, ja que causen un mínim de fricció.
- Lliscar o empènyer un objecte requereix menor esforç que aixecar-lo.
- Utilitzar tota la superfície de les mans: els objectes han de ser agafats amb els palmells i els dits de les mans per evitar sobreesforços. Mai s’ha d’agafar un objecte només amb la punta dels dits, s’han d’evitar agafades en pinça o arpa.
- La utilització del propi pes per contrarestar el pes de la càrrega redueix l’esforç i amb això el consum d’energia
- Aproximar els braços al cos: els braços han de romandre enganxats al cos perquè sigui aquest el que suporti el pes; es tracta de mantenir la càrrega, però no suportar-la.
- Aproximar la càrrega al cos: com més allunyada estigui la càrrega del centre de gravetat del cos, més gran serà la força de compressió que es generarà a la columna vertebral, la qual cosa augmentarà el risc de lesió.
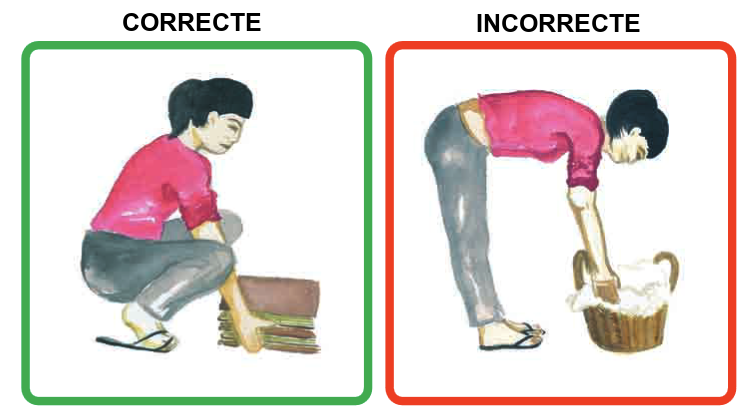
- Mantenir l’esquena recta: l’objectiu d’aquesta recomanació és reduir la pressió sobre la columna vertebral. S’ha de mantenir en tot moment l’alineació anatòmica del cos, evitant girs del tronc i fent petits passos (vegeu la figura).
- Evitar els esforços musculars continus, alternant períodes d’activitat amb d’altres de descans (vegeu la figura).
Posicions dels pacients enllitats
Encara que les posicions que a continuació descriurem poden ser utilitzades per tècniques quirúrgiques i exploracions, els objectius més habituals dels diferents tipus de posicions són:
- Realitzar un pla de canvis posturals.
- Col·locar el pacient en un llit en les posicions més adequades a fi de mantenir i millorar la tolerància a la pressió dels teixits, per prevenir úlceres per pressió ocasionades per forces de cisalla, fricció o pressió.
- Mobilitzar el pacient al llit, mantenint la dinàmica corporal correcta tant del pacient com de la infermera.
- Acomodar el pacient en posició anatòmicament correcta i confortable per prevenir incapacitat, deformitats articulars i trastorns circulatoris.
Posició de decúbit supí o dorsal
El malalt es troba estirat sobre l’esquena amb les extremitats en extensió, les superiors enganxades al cos i les inferiors juntes. És una posició amb indicacions per a:
-
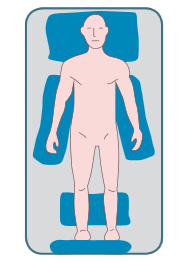
- Posició de decúbit supí o dorsal.
- Examen de tòrax, abdomen, membres superiors i inferiors
- Postoperatori
- Estada al llit
- Canvis de posició
- Palpació de les mames
- Malalts de llarga durada
Es poden col·locar coixins en diferents zones del cos del pacient per afavorir el seu alineament:
- Sota el coll i les espatlles, per evitar la hiperextensió del coll.
- Sota la zona lumbar (un petit coixí), per mantenir la curvatura anatòmica.
- Una tovallola enrotllada lateralment sota els malucs i cuixes, evitant la rotació externa del fèmur.
- Sota el terç inferior de la cuixa, per elevar el buit popliti.
- Sota la part inferior de les cames, per elevar els talons.
No obstant això, és una posició amb contraindicacions per a:
- Ancians
- Malalts pulmonars
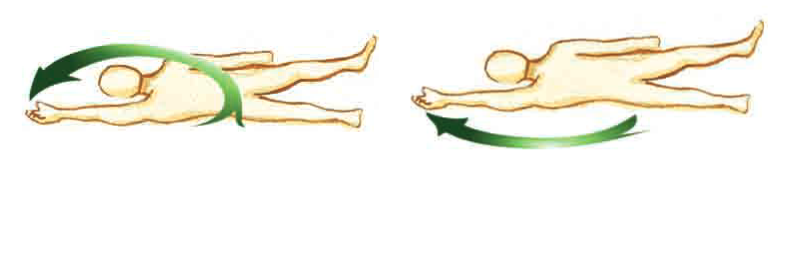
Posició de decúbit pron o ventral
El pacient es troba estirat sobre el seu abdomen, amb el cap girat cap a una banda, les extremitats superiors poden estar esteses al costat del cos i flexionades pel colze, a banda i banda del cap; els membres inferiors es troben estesos. És una posició amb indicacions per a:
-

- Posició de decúbit pron o ventral.
- Exploracions d’esquena (encara que per a exploracions es fan servir poc).
- Malalts comatosos o inconscients.
- Malalts anestesiats amb anestèsia general per prevenir el vòmit.
- Operats de columna.
- Estada al llit.
- Canvis posturals.
Poden emprar coixins:
- Sota el cap.
- Un petit coixí sota el diafragma, per evitar la hiperextensió de la curvatura lumbar, la pressió excessiva en les mames i per facilitar la respiració.
- Un coixí sota dels malucs i l’abdomen per alinear la columna, disminuint la curvatura lumbar.
- Sota el terç inferior de les cames, per disminuir el fregament en els dits dels peus.
- Un coixí sota dels turmells per evitar el peu equí.
Posició de decúbit lateral
El malalt roman recolzat sobre un costat, dret o esquerre, amb les extremitats esteses. El membre superior corresponent al costat sobre el qual es troba recolzat el pacient està per davant del cos. És una posició amb indicacions per:
-

- Posició de decúbit lateral.
- Per fer el llit ocupat.
- Per posar un supositori.
- Administració d’injectables intramusculars.
- Per prevenir les úlceres per decúbit.
- Administració d’ènemes.
- Estada en un llit i per fer canvis posturals.
- Higiene i massatges.
Convé col·locar coixins o falques límit:
- Sota el cap, per afavorir l’alineament.
- Sota el braç superior, per elevar el braç i l’espatlla.
- Un coixí sota la cama superior per mantenir-la alineada.
- Darrere de l’esquena, per mantenir una bona alineació.
Posició anglesa o sims
El malalt es troba en decúbit lateral esquerre amb la cuixa dreta flexionada i el braç dret capdavant. El cap està girat lateralment i el pes corporal descansa sobre el tòrax. És una posició amb indicacions per a:
- Posició de seguretat, de manera que és ideal per al transport d’accidentats.
- Exàmens rectals.
- Administració d’ènemes i medicaments via rectal.
- Col·locació de sondes rectals.
- En pacients inconscients, per facilitar l’eliminació de secrecions.
- Postoperatori.
- Facilita la relaxació muscular.
- Facilita el drenatge de mucositats.
Es col·locaran coixins:
- Sota el cap.
- Sota l’espatlla i el braç superior.
- Sota la cuixa i la cama superior.
- El cos es recolza en l’espatlla i el maluc.
Posició de Fowler
Estant el malalt en decúbit supí, s’aixeca la capçalera del llit uns 50 cm i així la esquena recolzada sobre el llit formarà un angle de 45° amb l’horitzontal. Les extremitats inferiors estaran flexionades pel genoll, i s’hi pot col·locar un coixí a sota. Aquesta posició es pot emprar en alguns malalts cardíacs, que així estaran més còmodes. És una posició amb indicacions per a:
- Les exploracions d’otorrinolaringologia.
- Pacients amb problemes respiratoris (asma, MPOC, emfisema…).
- Per relaxar els músculs abdominals.
- Pacients amb problemes cardíacs.
- Exploracions de cap, ulls, coll, oïda, nas, gola i pit.
Es poden col·locar coixins:
- Darrere del coll i les espatlles.
- Darrere de la zona lumbar.
- Sota els avantbraços i les mans, per evitar la tensió a les espatlles i subjectar els braços i les mans.
- A sota i als costats de la part superior de les cuixes.
- Sota el terç inferior de les cuixes.
- Sota els turmells, per elevar els talons.
En cas de posició de Fowler alta, la posició de la capçalera del llit està elevada 90º respecte als peus. I en la posició de semi-Fowler, l’elevació és de 30º. Existeix també la posició de Fowler modificada, que consisteix a posar el pacient de la mateixa manera que en el cas anterior, però modificant la posició dels membres superiors (les mans), que han d’estar col·locades més elevades que els colzes. Això s’aconsegueix, per exemple, recolzant les mans sobre una taula de menjar. Està indicada en malalts cardíacs, per facilitar la circulació venosa o de retorn.
-
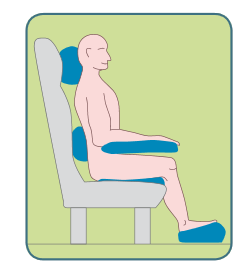
- Posició de Fowler.
Posició de Trendelemburg
El pacient es troba en decúbit supí sobre un llit o taula inclinada, de manera que el cap està a un nivell inferior que els peus.
Una varietat d’aquesta posició és aquella en què el malalt està en decúbit supí amb el cos inclinat, el cap més baix que el tronc i les extremitats inferiors flexionades pel genoll, de manera que les cames pengin de l’extrem superior de la taula; per a això cal abaixar una secció ajustable que hi ha en els peus de la taula.
Aquesta posició es fa servir en situacions en què cal que flueixi sang al cervell, com davant una síncope. És una posició amb indicacions per a:
- Millora de la circulació cerebral sanguínia.
- Lipotímies o síncopes.
- Commoció o xoc, hemorràgies.
- Per al drenatge de secrecions bronquials.
- Evitar les cefalees després d’una punció lumbar.
- Cirurgia dels òrgans pèlvics.
Posició genupectoral
El pacient es recolza sobre els genolls i el pit. Els genolls han d’estar lleugerament separats i les cuixes perpendiculars al llit; el cap estarà girat cap a una banda i els membres superiors col·locats en la forma que desitgi el pacient. Aquesta posició s’utilitza fonamentalment per a exàmens rectals.
Posició de Roser o Proetz
El pacient es troba en decúbit supí amb el cap penjant, amb l’objectiu de mantenir el coll en hiperextensió. És una posició amb indicacions per a:
- Intubació traqueal.
- Exploracions faríngies.
- Reanimació cardiorespiratòria.
- En certes intervencions quirúrgiques (goll).
- Rentat del cabell de pacients enllitats.
Posició ginecològica o de litotomia
La malalta es troba en decúbit supí, amb la pelvis vora de la taula; les extremitats inferiors estan separades, amb les cuixes i les cames flexionades. Per sostenir aquestes extremitats hi ha uns suports o estreps en els quals es poden col·locar els genolls o els peus. És una posició amb indicacions per a:
- Exàmens ginecològics (vaginal), rectals i vesicals.
- Parts.
- Intervencions ginecològiques.
- Rentat genital.
- Sondatge vesical en la dona.
- Examen manual o instrumental de la pelvis.
- Exploració de les embarassades.
Posició per fer una punció lumbar
Hi ha dues opcions per fer una punció lumbar:
- Assegut a la vora de la llitera, amb el cap flexionat, apropant-la al més possible a les extremitats inferiors, per aconseguir un arquejament de l’esquena i així facilitar la visualització dels espais intervertebrals.
- Estirat al llit, en decúbit lateral, flexionant el cap i els membres inferiors, amb el mateix objectiu que en el cas anterior.
És una posició amb indicacions per a anestèsia raquídia i per a la recollida de líquid cefaloraquidi per punció.
Posició de Trendelemburg inversa, anti-Trendelemburg o Morestin
Com el seu nom indica, aquesta posició és l’oposada a l’anterior. El malalt està inclinat en decúbit supí amb el cap a un nivell superior que els peus. És una posició amb indicacions per a:
- Exploració radiogràfica.
- Facilita la circulació sanguínia a nivell de les extremitats.
- En algunes intervencions quirúrgiques (goll).
- En cas de problemes respiratoris.
- En cas d’hèrnia d’hiat.
Les persones malaltes són sovint incapaces de moure’s soles i només poden moure’s una mica; algunes vegades, el repòs absolut o relatiu és necessari per tractar un problema de salut, afavorir la curació i reduir el dolor, però aquest repòs en llit de llarga durada o la manca de moviment poden causar greus problemes.
La dismobilitat (mobilitat dificultosa)
La dismobilitat (mobilitat dificultosa) és la molèstia, dificultat i/o impossibilitat per mobilitzar part del cos i/o traslladar-ho; és conseqüència de situacions patològiques diverses d’origen biològic, psíquic, social, espiritual i/o funcional, que afecta la qualitat de vida i/o que té risc de progressió. Les causes de la dismobilitat són:
- Malalties: musculoesquelètiques, neurològiques, cardiorespiratòries, neurosensorials, psicològiques, endocrinometabòliques, debilitats generalitzades, iatrogèniques: medicaments.
- Ambientals: barreres arquitectòniques, inexistència d’elements d’ajuda, immobilitat forçada.
- Factors socials: solitud, manca de suport.
- SNC: alentiment psicomotor, trastorn de l’equilibri, deteriorament cognitiu.
- Cardiovascular: hipotensió ortostàtica, trombosi venosa, trombeembolisme pulmonar.
- Respiratòries: broncopneumònies per aspiració, atelèctasi, hipoventilació pulmonar.
- Gastrointestinals: anorèxia, restrenyiment, impactació fecal, incontinència.
- Genitourinàries: retenció urinària, infecció, incontinència, càlculs vesicals.
- Endocrinometabòliques: hipercalcèmia, farmacocinètica anormal dels medicaments, alteracions de la tolerància a la glucosa, obesitat.
- Psicològiques: depressió, ansietat, agitació, desorientació.
Canvis posturals dels pacients enllitats
Els canvis posturals es defineixen com la variació en la posició del pacient en llit per evitar les complicacions de la manca de mobilitat. Les posicions més freqüents utilitzades per als canvis posturals són el decúbit supí i lateral esquerre i dret.
El canvi postural s’ha de dur a terme per reduir la durada i la magnitud de la pressió sobre les zones vulnerables del cos i evitar exposar la pell a forces de pressió i cisalla. El canvi de postura del pacient, com a estratègia de prevenció, ha de tenir en compte el seu estat i la superfície de suport que s’està utilitzant.
La freqüència de canvi postural:
- Dependrà de l’estat del pacient: tolerància del teixit, grau d’activitat i mobilitat, el seu estat de salut general, els objectius globals del tractament i una avaluació de l’estat de la pell de l’individu.
- De la superfície de suport que s’estigui utilitzant. Si el matalàs no redistribueix la pressió, els canvis han de ser més freqüents.
El canvi postural ha de mantenir la comoditat del pacient, així com la seva dignitat i capacitat funcional. S’ha de dur a terme utilitzant la posició semi-Fowler de 30 graus o la posició tombat i la posició tombat de costat amb una inclinació de 30 graus (alternant estar tombat del costat dret, d’esquena i del costat esquerre) si l’individu pot tolerar aquesta posició i les seves condicions mèdiques ho permeten.
Cal evitar les postures que incrementin la pressió, com la de Fowler de més de 30 graus o la posició ajaguda de costat de 90 graus, o la posició de semiajagut. Si el pacient s’asseu al llit s’ha d’evitar l’elevació de la capçalera i una posició d’espatlles caigudes que provoqui pressió i cisalla en el sacre i el còccix. La posició de Fowler de més de 30º i el decúbit lateral de 90º o semiajagut augmenten la pressió de forma excessiva.
L’ús de reposapeus quan el malalt està assegut evita que el cos llisqui cap enfora de la cadira; l’altura del reposapeus hauria de permetre que es flexioni la pelvis lleugerament cap endavant mitjançant la col·locació de les cuixes en una posició una mica per sota de l’horitzontal.
Quan el pacient està assegut en una cadira, el pes del cos causa la major exposició a la pressió que pot exercir-se sobre les tuberositats isquiàtiques, ja que l’àrea carregada és relativament petita. La pressió serà alta, i per tant, sense alleujament d’aquesta s’originarà una úlcera per pressió molt ràpidament.
El personal que intervingui en la mobilització del malalt ha d’usar tècniques preventives de mecànica corporal i adoptar postures ergonòmiques, flexionant els genolls i separant-los, mantenint l’esquena al més recta possible i el cos al més proper possible al llit per fer el menor esforç físic.
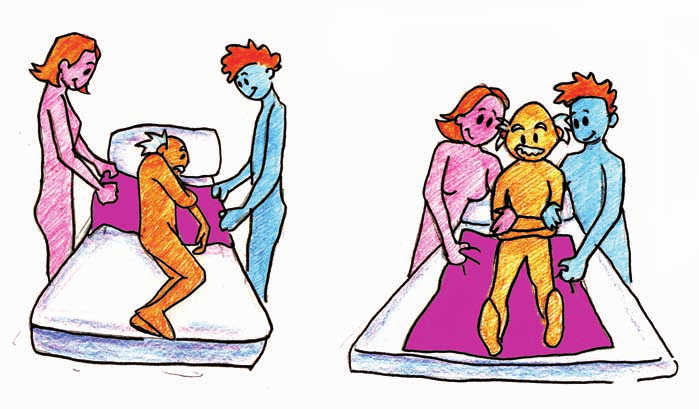
Mobilització de pacients
Entre les situacions en què els pacients necessiten més ajuda hi ha la seva mobilització. El canvi de postura és una de les situacions que més problemes causa als pacients, de manera que el personal d’infermeria ha de conèixer la manera de mobilitzar-lo en funció del seu grau de dependència, de la forma més còmoda possible per a ambdós i tenint cura que no es produeixin lesions en cap dels dos.
Les normes generales per a la mobilització de pacients són les següents:
- Assegurar-se que el trasllat/mobilització no està contraindicat i conèixer la patologia del pacient per tenir en compte les cures específiques. Per exemple: no traccionar l’espatlla d’un pacient hemiplègic, no provocar una excessiva rotació externa en la pròtesi de maluc,si el pacient està marejat avisar l’infermer/a, que decidirà.
- Frenar l’aparell/mobiliari on estigui ubicat el pacient i i col·locar-lo en la posició apropiada horitzontal.
- Rentar-se les mans abans i després de posar-se en contacte amb el pacient i col·locar-se els guants.
- Preparar els recursos materials necessaris per a cada situació: guants, bata, sabatilles, llençols, manta, coixins, butaca, banqueta, cadira de rodes, llitera…
- Explicar al pacient i/o família/cuidador el procediment que cal portar a terme segons el cas. Fomentar la col·laboració del pacient segons les seves possibilitats.
- Procurar confidencialitat i intimitat, col·locant un biombo, si cal.
- Valorar el seu estat emocional i o mental, motivació personal per saber la predisposició del pacient.
- Mobilitzar suaument, evitant accions brusques que puguin suposar lesions al pacient o a nosaltres mateixos.
- Mantenir en tot moment les mesures de seguretat necessàries (ús de baranes o suports, per exemple). Posar-se al costat del malalt de manera que el seu moviment sigui de tracció cap a nosaltres, observant les mesures d’higiene postural.
- Realitzar la tècnica amb seguretat, evitant lesionar o incomodar excessivament el pacient.
També és molt important que tinguem en compte les següents mesures:
- Que la subjecció del pacient sigui ferma per evitar possibles caigudes.
- És preferible realitzar el transport entre dues, tres o més persones, segons el cas.
- La necessitat d’una bona coordinació entre les persones que facin la tècnica exigeix que, prèviament, s’acordi un procediment (comptar fins a tres, que una persona digui una paraula concreta…) per aconseguir que el moviment sigui simultani.
- Protegir i preveure el recorregut dels elements i accessoris que tingui el pacient (sondes, drenatges, sistemes de perfusió…) abans de la mobilització, apartant els obstacles; s’ha de desplaçar el pacient cap a la banda del llit on hi hagi més drenatges, vies i sondes.
- Aclarir l’àrea d’obstacles i col·locar l’equip necessari abans de la mobilització.
- Durant un trasllat no se l’ha d’abandonar als passadissos ni aturar-lo enmig de corrents d’aire.
- Un cop traslladat/mobilitzat el pacient, se l’acomodarà amb coixins i se’l cobrirà amb un llençol o manta.
- Comunicar a l’infermer/a el que s’ha observat durant la realització de la tècnica i emplenar els registres, si cal.
Els objectius de les mobilitzacions més habituals de pacients són:
- Mantenir la seva comoditat.
- Prevenir possibles complicacions (úlceres per pressió, deformitats, pèrdua del to muscular, trastorns circulatoris…).
- Col·locar el pacient en la posició adequada segons la prova diagnòstica o el pla de mobilitzacions (portar a terme una òptima higiene postural).
- Potenciar l’autonomia del pacient, assistint-lo només quan sigui necessari (en les transferències d’una posició a una altra).
Mobilitzacions més habituals
Als “Annexos” de l’apartat teniu disponibles les versions imprimibles d’aquests i altres protocols.
| PROTOCOL DE MOBILITZACIÓ D’UN PACIENT A L’EXTREM DEL LLIT |
|---|
| La mobilització d’un pacient a l’extrem del llit és una mobilització comuna a moltes mobilitzacions com a pas previ. |
| OBJECTIU |
| És una mobilització comuna a moltes mobilitzacions com a pas previ. |
| MATERIAL NECESSARI |
| • Guants |
| • Coixins |
| PROCEDIMENT |
| Preparació |
| • Preparació del personal: rentat higiènic de mans, abans i després del procediment. |
| • Preparació del pacient: explicar al pacient i/o família/cuidador el procediment que es portarà a terme segons el cas; fomenta la col·laboració del pacient segons les seves possibilitats. |
| Postexecució |
| • Personal: recollir i ordenar el material utilitzat; registrar la tècnica en el full de registre corresponent. |
| • Pacient: deixar el pacient còmode; col·locar el timbre i tot el que necessiti al seu abast. |
| • Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat. |
| Procediment realitzat amb un pacient que col·labora |
| 1. Seguiu les normes generals per a la mobilització de pacients. |
| 2. Situeu-vos al costat del pacient cap on el mourem. |
| 3. Avanceu una cama fent topall amb el llit per evitar una caiguda si el pacient es passa de brusquedat en el moviment. |
| 4. Passeu els braços en la mateixa posició que per pujar-lo cap al capçal. |
| 5. Demaneu al pacient que recolzi els peus al llit per fer el moviment. |
| 6. Pacteu un senyal per iniciar el moviment i, en aquest moment, amb l’ajuda del pacient, porteu-lo cap a vosaltres canviant el pes de la cama més avançada a la de darrere per fer el moviment amb les cames i no amb l’esquena. |
| 7. Si cal separar-se del pacient deixant-lo en aquesta posició, poseu la barana al llit. |
| 8. Arregleu el llit. |
| 9. Registreu la realització de la tècnica i les seves incidències al full de registre d’infermeria. |
| Procediment realitzat amb un pacient que no col·labora i un sol TCAI |
| La tècnica és igual a la del pacient que col·labora, però com que el TCAI ha de fer tot l’esforç es fa en tres temps, per repartir la càrrega en cada moviment i reduir el risc de lesió. |
| 1. Seguiu les indicacions generals de les tècniques de mobilització de pacients. |
| 3. En segon lloc, passeu els braços per sota dels malucs i moveu-los alineant-los amb les cames. |
| 4. En l’ultima etapa heu de passar els dos braços per sota de l’esquena, el coll i les espatlles del pacient, i d’aquesta manera moure el cap i el tòrax fins a deixar el pacient situat en el costat del llit on el vols deixar. |
| Aquesta tècnica s’ha realitzat de forma habitual en dos temps (cap i tòrax primer, i maluc i cames després). |
| Portar a terme aquesta tècnica en tres passos resulta més segur en carregar menys pes en cada fase i deixar per al final el tòrax; d’aquesta manera, el tòrax es manté al centre del llit fins que acaba la tècnica: |
 |
| Pacient que no col·labora i dos TCAI |
| En aquest cas, la tècnica és igual que la de moure el pacient al capçal del llit, tant amb llençol travesser com sense, però en comptes de moure el pacient cap amunt al capçal del llit se’l mou cap al costat del llit elegit. El TCAI que estira cap a ell el pacient fixarà a l’extrem del llit el genoll de la cama avançada per seguretat i per evitar accidents, pel risc que el pacient caigui en fer aquest moviment: |
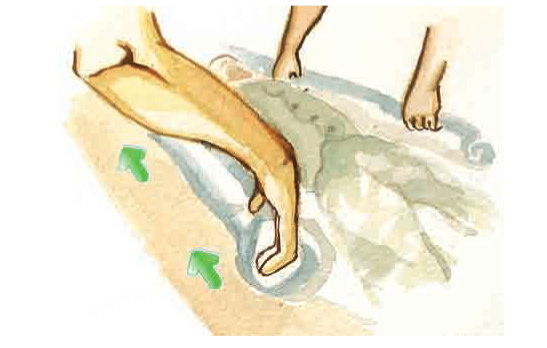 |
| PROTOCOL DE MOBILITZACIÓ D’UN PACIENT DE DECÚBIT SUPÍ A DECÚBIT LATERAL |
|---|
| La mobilització de decúbit supí cap a decúbit lateral és un dels procediments de mobilització de pacients més freqüents en l’activitat diària dels TCAI. Primer hem de moure el pacient a l’extrem del llit del costat contrari al qual el girarem. Sempre s’ha de deixar la barana del llit posada abans de col·locar el pacient en aquesta posició. Si el pacient col·labora, ens pot ajudar recolzant-se sobre la nostra espatlla per ajudar en el moviment; en cap cas s’ha d’arrossegar el pacient, se l’ha de fer rodar sobre si mateix. Excepte en aquest detall, la tècnica és la mateixa en el pacient tant si col·labora com si no. |
| OBJECTIU |
| L’objectiu de la tècnica és que el pacient ha de quedar finalment al centre del llit. |
| MATERIAL NECESSARI |
| • Guants |
| • Coixins |
| Preparació |
| • Preparació del personal: rentat higiènic de mans, abans i després del procediment. |
| • Preparació del pacient: explicar al pacient i/o família/cuidador el procediment a realitzar segons el cas. Fomentar la col·laboració del pacient segons les seves possibilitats. |
| Postexecució |
| • Personal: recollir i ordenar el material utilitzat. Registrar la tècnica en el full de registre corresponent. |
| • Pacient: deixar el pacient còmode. Col·locar el timbre i tot el que necessiti al seu abast. |
| • Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat. |
| PROCEDIMENT |
| Procediment realitzat per un sol TCAI |
| 1. Seguiu les normes generals per a la mobilització de pacients. |
| 2. Retireu la roba del llit sense destapar el malalt. |
| 3. Moveu el pacient a l’extrem del llit contrari al qual se’l girarà finalment. En aquesta primera fase seguiu la tècnica “Protocol de mobilització d’un pacient a l’extrem del llit”. |
| 4. Aneu a l’altre costat del llit per fer el gir cap a on us trobeu. Durant el moment que canvieu de costat del llit, deixeu posada la barana del costat on heu deixat el pacient per evitar accidents. |
| 5. Separeu lleugerament el braç del pacient que després quedarà a la part inferior; això es fa per evitar que quedi sota el cos quan facis el gir del pacient amb el moviment cap al costat del llit on estàs situat. Poseu el braç contrari del pacient recolzat sobre el seu tòrax. |
| 6. Estireu la cama més pròxima a on us trobeu i flexioneu la cama més allunyada; també es pot encreuar una sobre l’altra. |
| 7. Col·loqueu una cama més avançada que l’altra i, amb l’esquena recta, situeu una mà per darrere de l’espatlla més llunyana i l’altra darrere del maluc més llunyà. |
| 8. Amb l’esquena recta, i mitjançant un canvi de pes de la vostra cama més pròxima a llit a la cama més allunyada, gireu amb suavitat el pacient cap al costat on sou. Finalment, vigileu que no quedi massa proper a l’extrem del llit per prevenir caigudes quan es mogui: |
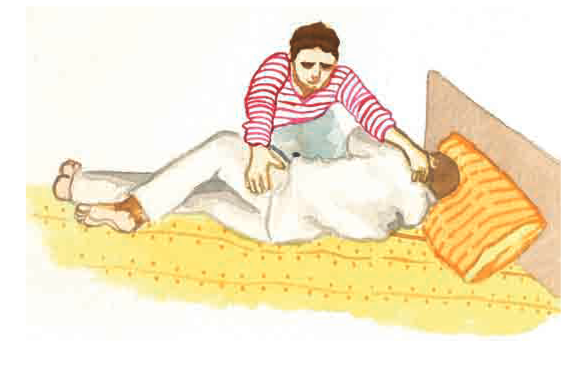 |
| 9. Col·loqueu la barana del llit. |
| 10. Mentre col·loqueu els coixins, demaneu al pacient que se subjecti a la barana. |
| 11. Si l’espatlla inferior del pacient queda sota del cos, estireu lleugerament per treure’l una mica sense desfer la postura. |
| 12. Arregleu el llit. |
| 13. Registreu la realització de la tècnica i les seves incidències al full de registre d’infermeria. |
| Procediment realitzat amb dos TCAI sense llençol travesser |
| La tècnica és igual a la descrita anteriorment, però el segon TCAI ajuda en el moviment des de l’altre costat del llit i col·loca els suports i els coixins, mentre el primer manté la postura si el pacient no pot col·laborar. És una forma més àgil de treballar. |
| Procediment realitzat amb dos TCAI amb llençol travesser |
| Amb el llençol travesser augmenta l’eficiència de la tècnica, que és igual fins que tenim el pacient amb la cama més allunyada de nosaltres flexionada. |
| La diferència és que en comptes de subjectar el pacient per l’espatlla i el maluc, el TCAI del costat contrari ens aproparà la part del llençol travesser del seu costat perquè l’agafem i l’estirem per fer girar el pacient: |
 |
| Una vegada tenim el pacient en la posició lateral tornem a posar el llençol travesser en el seu lloc estirant per tal que no tingui arrugues; a continuació se segueixen els passos del protocol anterior. |
| OBSERVACIONS |
| El pacient està estirat sobre el seu costat dret o esquerre; la cama inferior està estesa i la superior lleugerament avançada i flexionada; l’espatlla inferior lleument avançada, per tal que no s’hi carregui tot el pes, i amb el braç estès o flexionat (en aquest cas, amb el palmell cap amunt); finalment, el braç superior avançat i en flexió per tal que no carregui en el tòrax. |
| Convé col·locar coixins o falques límit: |
| • Sota el cap, per afavorir l’alineament. |
| • Sota el braç superior, per elevar el braç i l’espatlla. |
| • Un coixí sota la cama superior per mantenir-la alineada. |
| • Darrere de l’esquena, per mantenir una bona alineació. |
| PROTOCOL DE MOBILITZACIÓ D’UN PACIENT A SIMS O DECÚBIT PRON |
|---|
| Tant la posició de Sims com la de decúbit pron formen part dels plans de canvis posturals i de moltes situacions clíniques. Aquest protocol requereix, en situacions en què el pacient porta drenatges, sondes o vies, com a mínim tres persones: dues per fer la mobilització i una tercera per vigilar i tenir cura de les vies, etc., mentre es fa la mobilització. Existeix el risc de desinserció d’aquests dispositius en les maniobres cap a l’extrem del llit o en el gir del pacient. |
| OBJECTIU |
| L’objectiu de la tècnica és que finalment el pacient ha de quedar al centre del llit. Primer hem de moure el pacient a l’extrem del llit del costat contrari al qual el girarem. Sempre s’ha de deixar la barana del llit posada abans de deixar el pacient en aquesta posició. |
| MATERIAL NECESSARI |
| • Guants |
| • Coixins |
| PROCEDIMENT |
| Preparació |
| • Preparació del personal: rentat higiènic de mans, abans i després del procediment. |
| • Preparació del pacient: explicar al pacient i/o família/cuidador el procediment a realitzar segons el cas. Fomentar la col·laboració del pacient segons les seves possibilitats. |
| Postexecució |
| • Personal: recollir i ordenar el material utilitzat; registrar la tècnica en el full de registre corresponent. |
| • Pacient: deixar al pacient còmode; col·locar el timbre i tot el que necessiti al seu abast. |
| • Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat. |
| Per fer qualsevol d’aquestes mobilitzacions, habitualment es parteix de la posició de decúbit lateral per després decantar-se per una de les següents dues opcions, 1 o 2, en funció de les vies que tingui el pacient: |
| 1. Col·loqueu el braç inferior cap amunt de manera que, en rotar, el cos no passi per sobre del braç en cap moment. En aquest cas, els dos TCAI continuen rotant el pacient des de la posició de decúbit lateral fins a Sims o pron, i es col·loquen els coixins i suports segons convingui. |
| 2. Agafeu el braç inferior al cos per tal que aquest roti per sobre del braç. En aquesta posició, el TCAI que està a l’esquena del pacient passa una mà sota la cintura d’aquest fins a subjectar-li la part inferior i, en aquest moment, estireu el braç del pacient per tal que aquest quedi per darrere mentre l’altre auxiliar estira el pacient per fer-lo girar i el fixa en la posició desitjada sense que caigui de sobte boca avall sobre el llit. |
| 3. Col·loqueu els coixins i suports necessaris. |
| 4. Deixeu el pacient còmode. Arregleu el llit. |
| 5. Registreu la realització de la tècnica i les seves incidències al full de registre d’infermeria. |
| OBSERVACIONS |
| Aquest procediment pot finalitzar en decúbit pron o sims. |
| Decúbit pron o ventral |
| El pacient està estirat sobre el seu tòrax i abdomen amb el cap envers un costat i les cames estirades. |
| Els braços poden estar estirats al llarg del cos amb els palmells de les mans cap amunt o flexionats pel colze a diferent alçada, depenent de la comoditat del pacient, amb els palmells de les mans cap avall. |
| Poden emprar coixins: |
| • Sota el cap. |
| • Un petit coixí sota el diafragma per evitar la hiperextensió de la curvatura lumbar i la pressió excessiva en les mames, i per facilitar la respiració. |
| • Un coixí sota els malucs i l’abdomen, per alinear la columna, disminuint la curvatura lumbar. |
| • Sota el terç inferior de les cames, per disminuir el fregament en els dits dels peus. |
| • Un coixí sota els turmells per evitar el peu equí. |
| Sims, semiprona o posició anglesa |
| És una posició intermèdia entre el decúbit lateral i el decúbit pron en què el pacient està estirat a uns 45º entre aquestes dues postures i es recolza sobre el lateral del tòrax i la part anterior del maluc. |
| El braç inferior es troba estès cap enrere amb el palmell cap amunt, i el braç superior en flexió amb el palmell de la mà cap endavant i lleugerament separat del cos. |
| La cama inferior està estirada o en lleugera flexió, i la cama superior en flexió més avançada que la inferior. |
| Es col·locaran coixins: |
| • Sota el cap. |
| • Sota l’espatlla i el braç superior. |
| • Sota la cuixa i la cama superior. |
| • El cos es recolza en l’espatlla i el maluc. |
| PROTOCOL DE MOBILITZACIÓ D’UN PACIENT CAP AL CAPÇAL DEL LLIT |
|---|
| Per tornar a col·locar el pacient en una posició adequada, quan un pacient s’ha desplaçat cap als peus del llit cal seguir els passos corresponents al següent procediment. |
| OBJECTIU |
| Quan un pacient s’ha desplaçat cap als peus del llit i se l’ha tornat a col·locar en una posició adequada cal seguir els passos corresponents al següent procediment. Aquesta situació es produeix habitualment quan un pacient està en posició de Fowler. |
| MATERIAL NECESSARI |
| • Guants |
| • Coixins |
| PROCEDIMENT |
| Preparació |
| • Preparació del personal: rentat higiènic de mans abans i després del procediment. |
| • Preparació del pacient: explica al pacient i/o família/cuidador el procediment a realitzar segons el cas; fomenta la col·laboració del pacient segons les seves possibilitats. |
| Postexecució |
| • Personal: recollir i ordenar el material utilitzat; registrar la tècnica en el full de registre corresponent. |
| • Pacient: deixar el pacient còmode; col·locar el timbre i tot el que necessiti al seu abast. |
| • Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat. |
| Procediment realitzat amb un pacient que col·labora |
| 1. Seguiu els aspectes generals de mobilització de pacients. |
| 2. Si no hi ha contraindicacions, col·loqueu el llit en horitzontal. |
| 3. Per evitar que el pacient es colpegi el cap en cas de fer el moviment amb força, retireu el coixí i col·loque-lo en posició vertical al capçal del llit. |
| 4. Si el pacient col·labora, demaneu-li que col·loqui les mans al capçal del llit i que flexioni els genolls recolzant els peus al llit. |
| 5. Passeu el braç que tens més pròxim al capçal per sota de les espatlles del pacient, passeu l’altre braç per sota de l’espatlla del pacient que tens més pròxima. Simultàniament, el pacient s’ha de subjectar a la nostra espatlla passant el braç més proper a nosaltres per sota de la nostra axil·la. |
| 6. Amb l’esquena recta, manteniu les cames flexionades i feu un moviment que passa el pes de la cama del darrere a la cama de davant. |
| Heu de posar a la cama del davant el peu en direcció al moviment, i a la cama de darrere, amb el peu en direcció al llit. |
| 7. Pacteu amb el pacient un senyal per realitzar el moviment, com per exemple comptar fins a tres. Després del senyal, el pacient aixecarà el maluc recolzant amb força els peus i estirarà els braços cap amunt mentre vosaltres l’ajudeu en el moviment cap al capçal. |
| 8. Col·loqueu el coixí sota el cap del pacient i ordeneu la roba del llit. |
| 9. Registreu la realització de la tècnica i les seves incidències al full de registre d’infermeria. |
| Procediment realitzat amb un pacient que no col·labora i dos auxiliars |
| Si el pacient no col·labora, la tècnica es pot fer de dues formes, sempre amb dos auxiliars: |
| 1. Seguir els tres primers passos de la tècnica anterior. |
| 2. Un auxiliar se situarà a cada costat del llit, en la mateixa posició de moviment que en la tècnica anterior, cada un amb un braç sota les espatlles i l’altre sota el maluc del pacient, o bé poden utilitzar un llençol travesser situat sota el pacient per moure’l cap al capçal. |
| Per tant, existeixen dues possibilitats de realitzar aquesta tècnica, amb o sense llençol travesser: |
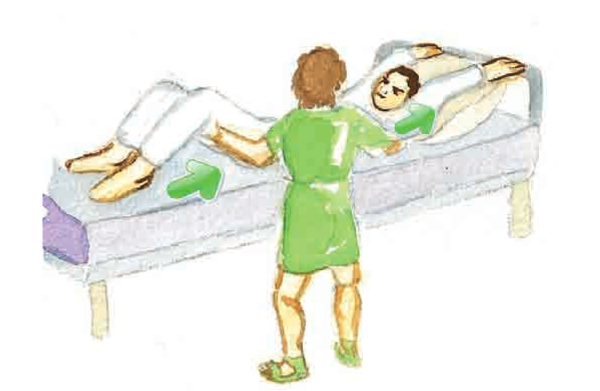 |
| Procediment realitzat amb un pacient que no col·labora i dos TCAI sense llençol travesser |
| 1. Si el pacient no pot per si mateix, flexionar-li els genolls recolzant els peus al llit per no haver-lo d’arrossegar i reduir el fregament i l’esforç. |
| 2. Cada TCAI passarà un braç per sota de les espatlles per subjectar el coll del pacient i l’altre per sota del maluc, com en la tècnica anterior. |
| 3. Pactar un senyal per coordinar el moviment entre els dos auxiliars i desplaçar el pacient cap amunt, fins a la posició adequada, amb un moviment igual a la tècnica anterior: |
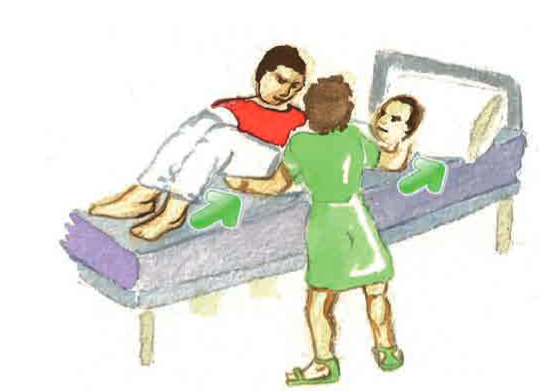 |
| Procediment realitzat amb un pacient que no col·labora i dos TCAI amb llençol travesser |
| 1. Passeu sota l’esquena del pacient un llençol travesser que abraci des del cap fins a les cuixes. |
| 2. Subjecteu fermament el llençol travesser pels extrems, al més pròxim al pacient possible. |
| 3. Al senyal pactat, estireu el llençol travesser fins a col·locar el pacient en la posició adequada amb un moviment igual a la tècnica anterior. |
| 4. Sigui quina sigui la tècnica escollida, col·loqueu el coixí, arregleu el llit i registreu la tècnica. |
| 5. Registreu la tècnica (hora de realització i posició final en què queda el pacient). |
| 6. Anoteu les incidències, en cas que n’hi hagi. |
| PROTOCOL DE MOBILITZACIÓ D’UN PACIENT DEL LLIT A LA BUTACA O A LA CADIRA DE RODES |
|---|
| Per realitzar aquesta tècnica podem trobar-nos amb dues situacions: pacient que col·labora i pacient que no col·labora. |
| OBJECTIU |
| Quan l’estat del pacient ens ho permeti, hem d’iniciar un pla per aixecar el pacient, encara que només sigui per estar a la butaca, cosa que permetrà que estigui més còmode i tingui una sensació de millora. El sol fet d’estar enllitat durant molt temps produeix complicacions en els pacients. |
| • Guants |
| • Coixins |
| • Bata |
| • Sabatilles |
| PROCEDIMENT |
| Preparació |
| • Preparació del personal: rentat higiènic de mans, abans i després del procediment |
| • Preparació del pacient: explicar al pacient i/o família/cuidador el procediment a realitzar segons el cas; fomentar la col·laboració del pacient segons les seves possibilitats. |
| Postexecució |
| • Personal: recollir i ordenar el material utilitzat; registrar la tècnica en el full de registre corresponent. |
| • Pacient: deixar el pacient còmode; col·locar el timbre i tot el que necessiti al seu abast. |
| • Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat. |
| Procediment realitzat amb un pacient que col·labora |
| En aquest cas, el pacient es pot mantenir dempeus i fer uns passos fins a la cadira. |
| La tècnica es durà a terme de la forma següent: |
| 1. Seguiu les indicacions generals de mobilització de pacients. |
| 2. Col·loqueu la cadira al costat dels peus o del capçal del llit. Prepareu les sabatilles i la bata del pacient, i en el cas que sigui una cadira de rodes frena-la. |
| 3. Segons la tècnica explicada per passar el pacient a l’extrem del llit, col·loqueu-lo al costat del llit més proper a tu. |
| 4. Col·loqueu la barana del llit i apugeu el capçal fins a la posició de Fowler alt. |
| 5. Abaixeu la barana del llit. |
| 6. Situeu-vos a l’extrem del llit a l’alçada del maluc del pacient, mantenint l’esquena recta, el peu més proper al capçal dirigit cap aquest i el peu posterior dirigit cap al llit. |
| 7. Passeu el braç per darrere de les espatlles del pacient subjectant també el coll per acompanyar el moviment i evitar que caigui d’esquena sobre el llit. |
| 8. Amb l’altre braç agafeu el pacient pel genoll més allunyat. |
| 9. Amb el pacient agafat d’aquesta manera en un sol moviment, us separeu lleugerament a la vegada que gireu el pacient, que passa d’estar assegut al llit a estar assegut davant nostre al costat del llit amb les cames penjant. Mentre fem això, manteniu les espatlles i el coll del pacient per tal que no caigui enrere. |
| 10. El pacient ha de quedar assegut a l’extrem del llit, amb les cames entre les nostres. Li pregunteu si es troba bé, i si es mareja el tornem a estirar de nou al llit: |
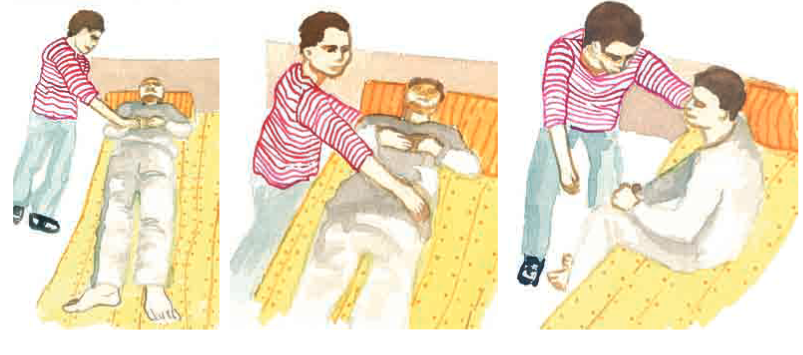 |
| 11. Si es troba bé li poseu les sabatilles i la bata. |
| 12. Subjecteu-lo per les axil·les i indica-li que s’agafi a les nostres espatlles amb les mans. |
| 13. L’animeu a posar-se dret davant vostre i mantenim les cames per fora de les seves perquè no caigui. |
| 14. Movent els peus a poc a poc, aneu girant cap al costat de la butaca o la cadira de rodes sense rotar el tronc. |
| 15. Durant aquest moviment de gir esteu atents per si li flaquegen les cames; en aquest cas, amb una lleugera flexió dels genolls contactareu amb els del pacient per bloquejar-los i evitar que es flexionin, així evitem caigudes. |
| 16. Quan estigui alineat amb la butaca o la cadira de rodes, indiqueu al pacient que descendeixi suaument, agafant-lo per les axil·les i subjectant-se ell a vosaltres fins a quedar assegut. |
| 17. Col·loqueu els coixins necessaris per tal que mantingui la postura i estigui al més còmode possible. |
| 18. Cobriu el pacient amb un llençol o una manta doblegada per la meitat |
| 19. Us assegureu que es troba bé. |
| 20. Arregleu el llit. |
| 21. Registreu la tècnica i les incidències. |
| Per tal que el pacient torni a pujar al llit farem la mateixa tècnica en sentit invers. Quan el pacient estigui dret i d’esquena al llit, li atansarem la butaca perquè hi recolzi un peu per donar-se impuls mentre nosaltres l’ajudem en el moviment: |
 |
| Procediment realitzat amb un pacient que no col·labora i dos auxiliars |
| Aquesta tècnica s’ha de realitzar, com a mínim, entre dos auxiliars, en funció de la mida i el pes del pacient: |
| 1. Seguir les indicacions generals de mobilització de pacients. |
| 2. Apropar el pacient a l’extrem del llit segons el protocol anterior. |
| 3. Mentre un auxiliar vigila que el pacient no caigui, l’altre col·loca, a l’alçada del maluc del pacient, la butaca o la cadira de rodes en el costat del llit per on l’aixecarem, i apuja el capçal del llit a la posició de Fowler. |
| 4. Un auxiliar se situa darrere de la butaca, al costat del pacient, i el subjecta per sota de les axil·les. L’altre se situa davant del primer, a l’alçada dels genolls del pacient, subjectant-lo pels genolls. |
| 5. S’indica al pacient que posi les mans sobre el pit i, en un moviment coordinat, els dos auxiliars abaixen amb suavitat el pacient del llit a la butaca o la cadira de rodes. |
| 6. Si disposem de grua la usarem seguint estrictament les instruccions d’ús segons la marca i el model. |
| 7. Acabem la tècnica igual que en el protocol anterior. |
| OBSERVACIONS |
| Aquesta mateixa tècnica es pot realitzar amb l’ajuda d’un llençol travesser ample. En comptes de subjectar el pacient per les axil·les i els genolls, se subjecta el llençol travesser prop de les espatlles i els genolls i, un cop a la butaca, s’estira bé el llençol per tal que no quedin arrugues i de manera que cobreixi la butaca. |
| Per tal que el pacient torni a pujar al llit farem la mateixa tècnica però en sentit invers. |
| PROTOCOL DE TRASLLAT DEL LLIT A LA LLITERA |
|---|
| En general, el transport d’un pacient adult del llit a la llitera, en funció de les seves possibilitats de col·laboració, segueix els passos dels procediments que es descriuen a continuació. El transport des de la llitera fins al llit es fa de la forma inversa a la que es descriu en aquest procediment. |
| OBJECTIU |
| El transport des del llit fins al llitera és un dels procediments de mobilització de pacients més freqüents en l’activitat diària dels TCAI. |
| • Guants |
| • Coixins |
| PROCEDIMENT |
| Preparació |
| • Preparació del personal: rentat higiènic de mans, abans i després del procediment; seguir les normes generals per a la mobilització de pacients. |
| • Preparació del pacient: explicar al pacient i/o família/cuidador el procediment a realitzar segons el cas. Fomentar la col·laboració del pacient segons les seves possibilitats. |
| Postexecució |
| • Persona: recollir i ordenar el material utilitzat; registrar la tècnica en el full de registre corresponent. |
| • Pacient: deixar el pacient còmode; col·locar el timbre i tot el que necessiti al seu abast. |
| • Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat. |
| Quan el pacient col·labora |
| 1. Situar la llitera coberta amb un llençol, en paral·lel al llit, i frenar ambdues per evitar desplaçaments imprevistos. |
| 2. Demanar al pacient que llisqui fins a situar-se sobre la llitera amb l’ajuda del auxiliar d’infermeria. |
| 3. Tapar-lo i acomodar-lo. |
| Quan el pacient no col·labora |
| Per realitzar la tècnica amb seguretat són necessàries, almenys, tres persones: |
| 1. Abaixeu la capçalera i ajusteu l’alçada del llit. |
| 2. Poseu un llençol de moviment o un dispositiu de lliscament de pacients (transfer) entre el llençol del llit i la de tracció, inserint-lo sota un dels costats del pacient. |
| 3. Mobilitzeu les cames del pacient cap a la vora del llit. |
| 4. Indiqueu al pacient que creui els braços per sobre del tòrax, explicant-li la maniobra. |
| 5. Poseu al pacient a la vora del llit, sempre amb assistent. |
| 6. Agafeu el llençol de tracció en ambdós costats del llit. Compteu fins a tres en veu alta, inclineu cap enrere i, amb el vostre cos de contrapès, feu lliscar el pacient fins a la vora del llit. L’assistent manté agafat el llençol, evitant que rellisqui. |
| 7. Situeu la llitera en posició i feu el següent: feu que l’assistent tingui el pacient en el llençol de tracció mentre vosaltres porteu la llitera. Ajusteu l’altura del llit de manera que quedi lleugerament més elevada que la llitera. Després, situeu la llitera i freneu-la en la seva posició. Col·loqueu-hi les cames del pacient: |
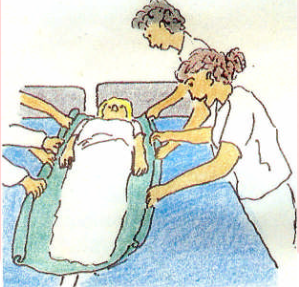 |
| PROTOCOL D’AJUDA A LA DEAMBULACIÓ |
|---|
| La responsabilitat de l’equip d’infermeria és ajudar el pacient a moure’s al més ràpidament possible per la seva recuperació. |
| OBJECTIU |
| Prevenir els problemes per falta de moviment, evitar les caigudes, ensenyar als pacients que són capaços de moure’s de forma independent i ajudar a moure els pacients que encara no ho són. |
| MATERIAL NECESSARI |
| • Guants |
| • Coixins |
| PROCEDIMENT |
| Preparació |
| • Preparació del personal: rentat higiènic de mans, abans i després del procediment. |
| • Preparació del pacient: explicar al pacient i/o família/cuidador el procediment a realitzar segons el cas; fomentar la col·laboració del pacient segons les seves possibilitats; comproveu el pols, la respiració i la tensió arterial abans de començar i en finalitzar l’activitat. |
| Postexecució |
| • Personal: recollir i ordenar el material utilitzat; registrar la tolerància a la tècnica en el full de registre corresponent. |
| • Pacient: deixar el pacient còmode; col·locar el timbre i tot el que necessiti al seu abast. |
| • Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat. |
| • Seguir les normes generals per a la mobilització de pacients. |
| Sigui quina sigui l’opció elegida, tindrem en compte una sèrie de qüestions, com ara: |
| 1. Indicarem al pacient el camí a seguir, el qual estarà lliure d’obstacles. |
| 2. Tindrem previstos descansos intermedis per si fossin necessaris. |
| 3. Sincronitzarem la nostra marxa indicant al pacient quan començarem a caminar. |
| 4. Ens adaptarem al ritme de marxa del pacient. |
| Procediment realitzat amb un pacient més alt que nosaltres |
| 1. Ens situarem en un costat del pacient i aquest passa el braç més pròxim a nosaltres per sobre de les nostres espatlles. |
| 2. Passem el braç més pròxim al pacient envoltant la seva cintura. |
| 3. Amb la mà més allunyada del pacient, agafem la seva mà més allunyada, passant les dues per davant. |
| Procediment realitzat amb un pacient més baix que nosaltres |
| 1. Passarem el braç més pròxim al pacient sota el seu braç més pròxim a nosaltres i, creuant-lo per davant del seu abdomen, subjectarem la seva mà més allunyada de nosaltres. |
| 2. Amb el nostre braç més allunyat del pacient, subjectarem el seu braç més pròxim a nosaltres, que creuarà sobre el nostre abdomen. |
Trasllat de pacients
La majoria dels trasllats dins de l’hospital es realitzen per dur a terme proves diagnòstiques, que s’utilitzen per establir la necessitat d’un canvi en el maneig del pacient i/o per confirmar la teràpia prescrita.
Material:
- Autorització per a la prova sol·licitada.
- Història clínica completa.
- Imprès de sol·licitud de la prova, si cal.
- Material d’oxigenoteràpia, si cal.
- Material de seroteràpia, si cal.
- Cadira de rodes, llitera, bressol, incubadora o llit, segons el pacient.
- Història clínica i documentació necessària per al trasllat del pacient.
- Suports adequats per als dispositius que porti el pacient.
- Material de seguretat (baranes, si cal).
Preparació:
- Preparació del personal: rentat higiènic de mans, abans i després del procediment.
- Preparació del pacient: explicar al pacient i/o família/cuidador el procediment a realitzar segons el cas. Fomentar la col·laboració del pacient segons les seves possibilitats.
Postexecució:
- Personal: recollir i ordenar el material utilitzat. Registrar la tècnica en el full de registre corresponent.
- Pacient: deixar el pacient còmode, col·locar el timbre i tot el que necessiti al seu abast
- Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat.
Procediment general
El procediment general per al trasllat de pacients és el següent:
1. Informeu el pacient i/o família sobre les condicions del trasllat: quan, on, qui i com, coordinant-se amb altres professionals.
2. Expliqueu-li per què es trasllada; utilitzeu un llenguatge que s’adapti a la seva edat i nivell de coneixements.
3. Demaneu-li el seu consentiment.
4. Comproveu el nom del pacient amb la polsera d’identificació.
5. Valoreu l’estat del pacient i determineu el tipus de transport que necessita.
6. Determineu i comuniqueu l’equip que cal per al transport (bombes, monitors, acompanyament) i els mitjans necessaris:
- En cadira:
- Si el pacient és ambulatori o és capaç de tolerar el trasllat sense assistència.
- Si el pacient és capaç de romandre més de dues hores assegut.
- Que pesi menys de 150 quilos.
- En llit:
- Pacients que estiguin en un llit.
- Pacients que estiguin en cadira, amb diversos dispositius (catèters urinaris, tubs per a drenatge i bombes).
- Amb problemes de mobilitat.
- Que no tolerin estar molt temps asseguts.
- Pacients amb obesitat mòrbida.
7. Reviseu el correcte estat de drenatges, sèrums, catèters i altres dispositius, i la higiene del pacient.
8. Reduïu els elements que han d’acompanyar el pacient en el trasllat. 9. Heparinitzeu totes les vies d’accés vascular no imprescindibles. Substituïu les bombes de perfusió que no siguin imprescindibles per sistemes de control del flux més senzills i menys voluminosos, evitant així que puguin rebre impactes o traccions accidentals. Tancament i segellament de tots els sistemes de drenatges dels quals es pugui prescindir durant el temps estimat per al desplaçament:
- Els col·lectors d’orina, sempre que la diüresi del pacient ho permeti. Pinceu els tubs del col·lector per impedir el reflux de l’orina cap al pacient. Un cop tancats, posar-los sobre el llit del pacient de manera que ni el col·lector ni el tub quedin penjant fora dels límits d’aquest, evitant així que pugui rebre impactes o traccions accidentals.
- Les sondes de descàrrega (sonda nasogàstrica, gastrostomia…) realitzi aspirat del contingut gàstric, per prevenir l’aparició de vòmits. Si el seu estat ho permet, tanqueu la sonda i retireu la borsa de drenatge.
- Comproveu que les bombes de perfusió estan subjectes fermament al suport.
10. Col·loqueu una màscara tipus respirador, incloent-hi els que tenen traqueotomies i laringectomies.
11. Comproveu que les bales d’aire, oxigen o gasos a pressió estan a plena càrrega. Han situar-se protegits de possibles impactes i adequadament assegurades per evitar caigudes.
12. Reviseu que tingui llençol de moviment (travesser o similars) que facilitin la mobilització del malalt.
13. Feu el trasllat si les condicions del pacient ho permeten.
14. Alerteu els professionals sanitaris sobre qualsevol condició especial del pacient: sordesa, ceguesa, deteriorament del moviment, marcapassos…
15. Protegiu-lo dels canvis bruscos de temperatura amb mantes.
16. El zelador traslladarà el pacient acompanyat del personal d’infermeria:
- Els nounats o nens amb seroteràpia, bressol tèrmic, oxigenoteràpia i dones embarassades en dinàmica de part els acompanyarà l’auxiliar d’infermeria.
- De la unitat d’hospitalització a cures intensives o viceversa els acompanyarà la infermera responsable.
- A proves complementàries (com ara radiologia o proves funcionals), si el pacient està hemodinàmicant estable, li acompanyarà el familiar.
17. Si es fa un trasllat a exploracions, intervencions o proves diagnòstiques:
- Verifiqueu les dades d’identificació del pacient amb les de la prova sol·licitada.
- Comproveu i adjunteu autorització signada per a la prova.
- Adjunteu la història clínica del pacient i exploracions recents, si és el cas.
- El personal del servei o de la unitat receptora assumeix les cures del pacient durant la realització de la prova:
- Comuniqueu a la unitat d’origen les incidències que considereu oportunes: al·lèrgies a contrastos, hipotensió, caigudes…
- Registreu les incidències i cures realitzades durant la mateixa.
- Comproveu la situació clínica del pacient al seu retorn a la unitat.
- Examineu les condicions d’higiene, posició de catèters, drenatges…, a la tornada del pacient a la unitat.
- Connecteu els sistemes i les bombes de perfusió que s’han tancat per al trasllat.
- Comproveu que els accessos venosos són permeables.
- Deixeu constància del procés en els registres d’infermeria.
18. Trasllat a una altra unitat d’hospitalització:
- Informeu el pacient i els familiars del trasllat i de les causes del mateix amb suficient antelació perquè pugui organitzar les seves pertinences.
- Eviteu fer trasllats de malalts que estan sols o amb inestabilitat hemodinàmica.
- Coordineu amb el servei de destinació la recepció del pacient, facilitant la informació necessària per a la continuïtat de cures.
- Comproveu i adjunteu tota la documentació clínica, medicació prescrita i individualitzada i pertinences del pacient.
- No deixeu el pacient sol fins que algú de l’equip receptor es faci càrrec d’ell i de la seva documentació.
- Recupereu els elements utilitzats durant el trasllat.
19. Trasllat d’una unitat d’hospitalització a cures intensives (UCI):
- Determineu el personal que ha de participar en el trasllat: metge, infermera/zelador i les funcions i comeses que tindrà cada un.
- Quan el metge ho indiqui, traslladeu el malalt a la UCI.
- Comproveu que l’ascensor estigui disponible.
- Truqueu a UCI i informeu del trasllat del pacient.
- Comproveu que la història clínica està completa.
- Traslladeu el malalt amb:
- L’equip d’emergència per al trasllat: bala d’oxigen, respirador manual i medicació d’urgència.
- Història clínica completa.
- Registre de la situació del malalt.
- Recupereu els elements utilitzats per al trasllat propietat de la unitat d’origen.
- Aviseu el servei de neteja per adequar l’habitació.
20. Comuniqueu la disponibilitat del llit al servei d’admissió.
21. Registreu el trasllat.
| PROTOCOL DE TRANSPORT DEL PACIENT EN CADIRA DE RODES |
|---|
| Per traslladar els pacients d’un lloc a un altre, el més còmode, si l’estat del pacient ho permet, és la cadira de rodes. Per manejar-la correctament cal tenir en compte una sèrie de qüestions. |
| OBJECTIU |
| La majoria dels trasllats dins de l’hospital es realitzen per dur a terme proves diagnòstiques, que s’utilitzen tant per establir la necessitat d’un canvi en el maneig del pacient com per confirmar la teràpia prescrita. |
| MATERIAL NECESSARI |
| • Guants |
| • Coixins |
| PROCEDIMENT |
| Preparació |
| • Preparació del personal: rentat higiènic de mans abans i després del procediment. |
| • Preparació del pacient: explicar al pacient i/o família/cuidador el procediment a realitzar segons el cas; fomentar la col·laboració del pacient segons les seves possibilitats. |
| Postexecució |
| • Personal: recollir i ordenar el material utilitzat; registrar la tècnica en el full de registre corresponent. |
| • Pacient: deixar el pacient còmode; col·locar el timbre i tot el que necessiti al seu abast. |
| • Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat. |
| 1. La cadira simple s’empeny des de darrere subjectant-la fermament per les nanses. |
| 2. El pacient sempre portarà els braços a la falda i en direcció a la marxa. |
| 3. En pujar una rampa, anirem en la mateixa posició, extremant les precaucions per no patinar. |
| 4. En baixar una rampa, la posició és la mateixa, però en aquest cas nosaltres anirem davant del pacient i aquest viatjarà d’esquena a la direcció de la marxa, perquè el nostre cos serveixi de fre i el pacient no caigui cap endavant. |
| 5. En passar per una porta cal tenir cura de no topar. |
| 6. En pujar a un ascensor, nosaltres passarem primer i introduirem després el pacient i la cadira d’esquena. Per sortir, si podem girar-nos dins de l’ascensor, sortirem també per davant, amb la cadira i el pacient darrere. |
| PROTOCOL DE TRANSPORT DEL PACIENT EN LLIT O LLITERA |
|---|
| Quan no és possible aixecar un pacient i cal portar-lo a algun altre servei de l’hospital, com la sala de raigs X, és necessari fer-ho en el seu propi llit o en una llitera. |
| OBJECTIU |
| La majoria dels trasllats dins de l’hospital es realitzen per dur a terme proves diagnòstiques, que s’utilitzen tant per establir la necessitat d’un canvi en el maneig del pacient com per confirmar la teràpia prescrita. |
| MATERIAL NECESSARI |
| • Guants |
| • Coixins |
| PROCEDIMENT |
| Preparació |
| • Preparació del personal: rentat higiènic de mans, abans i després del procediment. |
| • Preparació del pacient: explicar al pacient i/o família/cuidador el procediment a realitzar segons el cas; fomentar la col·laboració del pacient segons les seves possibilitats. |
| Postexecució |
| • Personal: recollir i ordenar el material utilitzat; registrar la tècnica en el full de registre corresponent. |
| • Pacient: deixar el pacient còmode; col·locar el timbre i tot el que necessiti al seu abast. |
| • Educar el pacient i/o la família en els aspectes de la tècnica realitzada i el seu resultat. |
| Per moure un llit cal tenir en compte: |
| 1. Haurem de situar-nos al capçal i empènyer el llit des de darrere. Els peus del llit aniran per davant. |
| 2. Per fer un gir, un cop els peus del llit arriben al lloc on cal girar, aquests quedaran fixos i ens desplaçarem amb el capçal fins a col·locar-nos en línia amb la nova direcció. En aquest moment, reiniciem la marxa. |
| 3. Cal tenir cura amb el pas per les portes. |
| 4. Ordenar el camí per on passarem. |
| 5. Per entrar en un ascensor, l’auxiliar passa primer estirant el llit des del capçal. Un cop a dins, es col·loca als peus del llit. Per sortir, l’auxiliar ho fa primer, estirant els peus del llit, fa el gir per situar el llit amb els peus en direcció a la marxa i, en aquest moment, fa la volta col·locant-se de nou al capçal, lloc des d’on empenyerà com s’indica al principi: |
 |
Exercicis de pacients
Objectiu:
- Mantenir o recuperar la mobilitat i funció de l’extremitat implicada.
- Prevenir contractures i atròfies musculotendinoses.
- Prevenir rigideses articulars.
- Millorar la circulació sanguínia i limfàtica.
- Evitar complicacions generals pròpies de la immobilitat com les úlceres per decúbit, tromboflebitis…
Material: no es necessita material específic, excepte guants quan hi hagi contacte amb líquids corporals.
Seqüència:
- Informar el pacient sobre el procediment a realitzar.
- Sol·licitar la seva col·laboració sempre que sigui possible.
- Preservar la intimitat del pacient.
- Rentar-se les mans.
- El pacient ha d’estar en decúbit supí i en una posició còmoda i confortable.
- Sempre que sigui possible, començar movent cap i coll i continuar per les articulacions de l’espatlla, colze, canell, dits de la mà, maluc, genoll, turmell i dits del peu, d’un costat primer i després l’altre.
- La terapeuta ha de sostenir l’extremitat a l’altura de les articulacions amb els palmells de les mans.
- Les mobilitzacions passives poden incloure tots o alguns dels següents moviments: flexió-extensió, rotació externa-interna, abducció-adducció, pronació-supinació i inversió-eversió.
- El moviment ha de fer-se suaument i lentament dins el recorregut articular. Cal aturar l’acció si es nota rigidesa i/o signes de dolor per part del pacient.
- Repetir diverses vegades aquesta maniobra en cada articulació.
- Acomodar el pacient.
- Rentar-se les mans.
Precaucions: si el pacient es queixa de dolor o rigidesa, durant o després de les mobilitzacions, s’haurà de consultar el metge o al fisioterapeuta.
Exercicis passius d'amplitud de moviment
Els exercicis passius d’amplitud de moviment serveixen per mantenir o recuperar la mobilitat i funció de l’extremitat implicada i evitar complicacions:
- Expliqueu-li l’objectiu de l’exercici.
- Els peus han d’estar al descobert, i la resta del cos s’ha de cobrir per respectar la seva intimitat.
- Demaneu-li que digui si el moviment li fa mal.
- Treballeu primer en un hemicòs del pacient.
- Doneu suport a l’extremitat del pacient per sobre i per sota de l’articulació per evitar la tensió muscular.
- Moveu l’extremitat o part del cos suau i lentament.
- Si es produeix un espasme muscular, deteniu el moviment i estrenyeu lleugerament el múscul fins que es relaxi (vegeu la figura).
Ensenyi al pacient exercicis actius
Els exercicis actius serveixen per mantenir o recuperar la mobilitat i funció de l’extremitat implicada i evitar complicacions:
- L’exercici no ha de causar dolor.
- Expliqueu-li com ha de col·laborar.
- Mostreu què ha de fer en cada exercici i com mobilitzar cadascuna de les articulacions.
- Demaneu que faci una demostració.
- Recomaneu al pacient que la freqüència de cada exercici ha de ser tres vegades amb cada articulació i el conjunt complet d’exercicis, i almenys dues vegades al dia.
- Si el pacient té alguna de les extremitats més feble ha d’ajudar-se amb aquelles que té mes fortes i moure’s en la mesura del possible (vegeu la figura) .
Massatge de pacients
Objectiu:
- Millorar la circulació perifèrica.
- Distendre músculs i tendons contrets.
- Dissoldre les adherències de teixits tous.
- Relaxar el SNC i SNP.
Material:
- Llit regulable si és possible.
- Vaselina, productes lubricants, pomades antiinflamatòries…
Seqüència:
- Rentar-se les mans.
- Explicar al pacient el procediment que es portarà a terme.
- Ambient al més íntim possible.
- Situar el llit a una alçada adequada per treballar amb comoditat.
- El pacient ha d’estar col·locat al més còmode possible, preferiblement en decúbit, i amb la zona a tractar neta i a la vista.
- En cas d’extremitats, es fan massatges si la musculatura està lleugerament escurçada.
- Les mans del terapeuta han d’estar lliures d’anells i polseres, a una temperatura superior a la del cos del pacient i amb les ungles curtes.
- No aboqueu l’oli directament sobre la pell del pacient, poseu-lo prèviament a les mans del terapeuta.
- Aquesta tècnica ha de ser lenta i progressivament es pot anar augmentant el ritme. La pressió dels palmells de les mans i dits ha de ser uniformes.
- Valorar l’estat i la situació del pacient i la zona a tractar per triar la maniobra de massatge més adient.
- Les maniobres bàsiques són frec, fricció, pressió, amassament, vibració i percussió.
- La durada del massatge oscil·la entre 5 i 25 minuts.
- El massatge es realitza en direcció a les fibres musculars i la circulació de retorn venós-limfàtic.
- Acomodar i cobrir el pacient quan s’hagi acabat.
- Rentar-se les mans.
Precaucions:
- No provocar dolor.
- Evitar fer-ho en:
- Els grans plexes vasculars i nerviosos (aixella, coll, triangle de Scarpa, buit popliti).
- Malalties infeccioses de la pell.
- Malalties vasculars i cardíaques.
- Trombosi i embòlia arterial (per l’alt risc d’embolismes pulmonars).
- Zones inflamades i calents al tacte.
Repòs de pacients
Característiques:
L’insomni és un trastorn del son que pot implicar problemes per agafar el son, dificultat per mantenir-lo i despertar-se d’hora sense poder tornar a dormir i un son no reparador.
La prevenció i maneig de l’insomni amb una combinació de mitjans no farmacològics i farmacològics poden tenir un impacte positiu sobre l’insomni, els símptomes associats, la salut general del pacient i la seva qualitat de vida.
En les persones d’avançada edat, moltes patologies tenen impacte sobre el son, com ara el reumatisme; l’artritis, que causa dolor nocturn; l’angina de pit, que pot ser causada per insuficiència ventricular esquerra o taquicàrdia nocturna; la nictúria, per inestabilitat del múscul detrusor vesical, l’apnea de son; la síndrome de cames inquietes i les rampes nocturnes.
La disminució de la melatonina que es produeix en les persones d’edat s’associa amb el debilitament dels ritmes circadians i l’augment de les alteracions del son.
Objectiu:
Valorar els hàbits de son del pacient, realitzant les intervencions necessàries per afavorir el descans/son. Ensenyar al pacient i al cuidador familiar les mesures per afavorir el son.
Procediment
1. Feu l’entrevista i valoració amb el pacient considerant:
- Patró habitual de son (hores de son, dificultat per agafar el son, si es desperta freqüentment, si al matí està cansat).
- Hàbits i rutina (aliments, dutxa, infusions, objectes personals…).
- Medicació d’ajuda.
- Registreu-lo en l’evolució d’infermeria.
2. Informeu el pacient que se l’ajudarà a preparar-se per dormir.
3. Garantiu la seva intimitat.
4. Creeu un entorn per al descans disminuint els estímuls ambientals: apagar la televisió, tancar portes, apagar llums.
5. Comproveu que funcioni els focus de la llum de seguretat, el timbre i la llum del capçal del llit.
6. Ajusteu l’horari d’administració de la medicació, si és possible respectant les hores de son.
7. En malalts enllitats, obesos i grans, ajudeu-los a fer la higiene general i el canvi de la roba del llit.
8. Proporcioneu mesures per a la comoditat, com ajudar-lo en la higiene personal, posar roba del llit neta i seca i proporcionar-li mantes, si cal.
9. Estimuleu-lo perquè evacuï la bufeta abans d’anar a dormir, oferiu-li una ampolla o falca.
10. Reviseu els apòsits, els accessos venosos, els drenatges i les sondes perquè estiguin secs i perquè el pacient no estigui estirat sobre els drenatges, les sondes i els equips d’infusió.
11. Proporcioneu mesures de seguretat:
- Apliqueu mesures de prevenció de caigudes i d’úlceres.
- Comproveu que les baranes estiguin amunt si cal.
- Comproveu que el timbre sigui accessible.
12. Faciliteu la comunicació per disminuir l’ansietat i les pors.
13. Oferiu-li infusions i begudes calentes, si cal.
14. Administreu medicació prescrita i controleu la seva eficàcia.
15. Establiu períodes d’activitat reduïda coincidint amb l’horari nocturn, realitzant només les intervencions necessàries per garantir la continuïtat de cures.
16. Oferiu-li els objectes personals, si cal.
17. Ensenyem-li pautes d’higiene de la son:
- A mantenir horaris estables per aixecar-se i anar a dormir, i no estar més temps al llit que el que sigui necessari per dormir.
- A fer una migdiada al dia de menys de 30 minuts després de dinar, evitar dormir durant el dia, donant cops de cap.
- A fer exercici físic, caminar 20 minuts diaris evitant fer exercici intens en les hores prèvies a anar a dormir.
- A evitar ingerir grans quantitats de menjar en el sopar, els excitants, el tabac i excessiu líquid abans d’anar a dormir (per no anar al lavabo durant la nit).
- A utilitzar les rutines a l’hora de dormir perquè es produeixi una associació entre aquestes activitats i el fet de dormir.
- A utilitzar una roba còmoda per dormir, evitant els accessoris o elements molestos.
- Sempre que sigui possible, que eviti menjar i mirar la televisió a l’habitació.
- Que l’habitació sigui còmoda i confortable amb una temperatura adequada.
- La importància d’una adequada relaxació a l’hora de voler dormir.
- A fer la respiració diafragmàtica que ajudi a relaxar-se.
18. Registre: la valoració de la son i les mesures realitzades per promoure-la.