Anatomia, fisiologia i patologia del sistema endocrí
El sistema endocrí és l’encarregat, juntament amb el sistema nerviós, de la coordinació de les cèl·lules del nostre organisme. Això s’aconsegueix mitjançant l’alliberament d’unes hormones segregades per les glàndules endocrines. El sistema endocrí està compost per una sèrie de glàndules de secreció interna que produeixen i, com a resposta als estímuls provinents del sistema nerviós, aboquen o segreguen aquestes hormones a la sang.
Les hormones són molècules que segreguen les glàndules endocrines i són transportades pel torrent sanguini fins als òrgans on exerciran la seva acció (òrgans diana), activant-la o inhibint-la. Quan una hormona es troba en excés, provoca un efecte en la glàndula endocrina que la produeix, disminuint o aturant la segregació de l’hormona. Controlen el metabolisme, el creixement i el desenvolupament corporal, i també l’activitat de diversos teixits i òrgans.
El transport d’hormones en sang depèn del tipus d’hormona. Hi ha hormones hidrosolubles que circulen de forma lliure en el plasma sanguini, i hi ha unes altres hormones que són hidròfobes i s’han d’unir a proteïnes de transport específiques per poder arribar a les seves cèl·lules diana.
Per exercir la seva acció, les hormones es combinen amb els receptors hormonals que estan situats a les cèl·lules diana, i que són específics per a cada tipus d’hormona. Els òrgans diana que es veuran afectats per una hormona són els que contenen els receptors específics per a aquesta hormona.
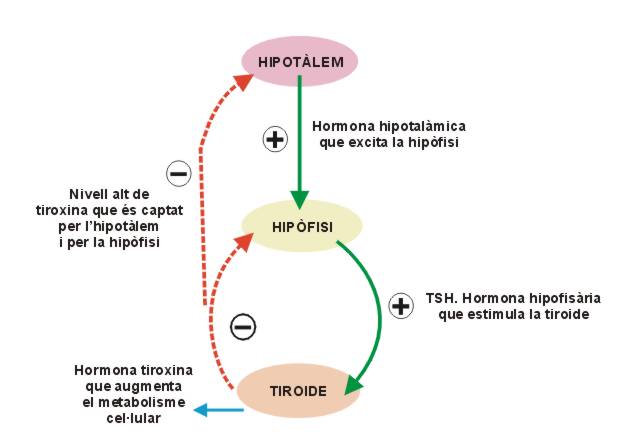
La secreció hormonal és estimulada o inhibida pel sistema nerviós, per canvis químics en la sang o bé per altres hormones. Normalment la regulació de la secreció hormonal es produeix per un mecanisme de retroalimentació negativa (feedback negatiu); la resposta que provoca l’hormona en l’òrgan diana té un efecte inhibidor sobre la secreció d’aquesta hormona (vegeu la figura).
Les glàndules endocrines
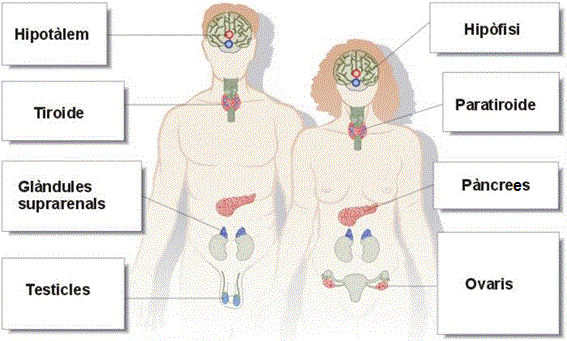
Les glàndules endocrines són les encarregades de secretar les hormones. Estan formades per grups de cèl·lules secretores envoltades per teixit de sosteniment que els proporciona vasos sanguinis, capil·lars limfàtics i nervis. A més, diversos òrgans contenen teixit endocrí. Les glàndules endocrines i el teixit endocrí constitueixen el sistema endocrí (vegeu la figura). Les glàndules endocrines són:
- L’hipotàlem
- La hipòfisi
- La tiroide
- La paratiroide
- El pàncrees
- Les glàndules suprarenals
- Els ovaris
- Els testicles
Podeu consultar el següent vídeo, on es tracta l’anatomia i la fisiologia del sistema endocrí:
Hipotàlem
L’hipotàlem és una glàndula endocrina que forma part del sistema nerviós central. Fa d’enllaç entre el sistema nerviós i el sistema endocrí, regulant l’activitat de les glàndules endocrines i adaptant el seu funcionament a les necessitats de l’organisme.
L’hipotàlem envia factors alliberadors i factors inhibidors a la hipòfisi, controlant la seva producció hormonal (vegeu la figura).
Hipòfisi
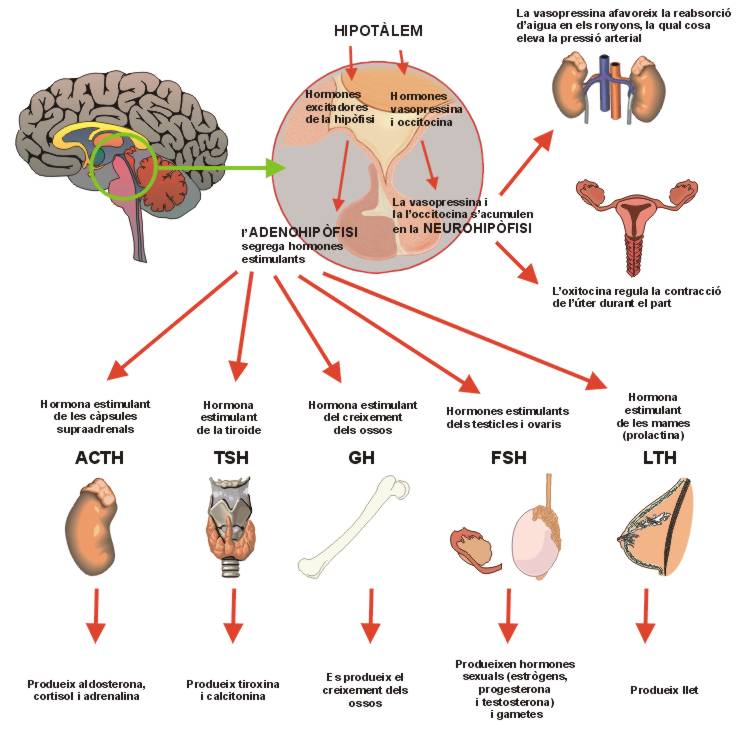
La hipòfisi, també coneguda com a glàndula pituïtària, és una glàndula endocrina de la mida d’un pèsol situada dins l’os esfenoïdal, en una estructura anomenada “cadira turca”, darrere del nas. Està penjada del cervell i controla la producció hormonal d’altres glàndules del sistema endocrí, i també actua directament sobre els teixits orgànics mitjançant les seves hormones (vegeu la figura).
La seva funció és encarregar-se de regular i segregar les principals hormones de l’organisme, com les relacionades amb el desenvolupament, la sexualitat o el metabolisme. I està dividida en dues zones: la part anterior, o adenohipòfisi, i la part posterior, o neurohipòfisi.
La hipòfisi anterior o adenohipòfisi està connectada a l’hipotàlem mitjançant una xarxa de vasos venosos que és per on rep factors hormonals produïts per l’hipotàlem. En l’adenohipòfisi es produeixen vuit hormones que són abocades al torrent sanguini per estimular la producció d’hormones en les glàndules endocrines (vegeu la figura). Aquestes hormones són:
- Tirotropina (TSH): hormona estimulant de la glàndula tiroide. Provoca la producció d’hormona tiroïdal per part del tiroide.
- Adrenocorticotropina (ACTH): hormona estimulant de les glàndules suprarenals. Actua sobre l’escorça de la glàndula suprarenal estimulant la producció de corticosteroides.
- Hormona del creixement o somatotropina (GH): hormona que estimula el creixement d’ossos, músculs i òrgans.
- Prolactina (PRL): provoca la producció de llet a la glàndula mamària després del part.
- Gonadotropines:
- FSH: hormones estimulants de testicles i ovaris. Determina el desenvolupament dels fol·licles ovàrics i estimula l’espermatogènesi.
- LH: estimula la formació del cos luti (formació cel·lular de l’ovari).
- Endorfina: actuen a nivell de receptors de dolor en el cervell.
- Melanotropina (MSH): s’encarrega d’estimular directament la producció de melanina a nivell dels melanòcits de la pell.
D’altra banda, la hipòfisi posterior o neurohipòfisi està connectada a l’hipotàlem mitjançant prolongacions neuronals. Emmagatzema i allibera dues hormones produïdes per l’hipotàlem que actuen directament sobre les seves cèl·lules diana (vegeu la figura):
- Oxitocina: produeix la contracció del múscul uterí durant el part i la secreció làctia de les glàndules mamàries.
- Antidiürètica o vasopressina (ADH): produeix la reabsorció de l’aigua filtrada a través del ronyó. Regula la pressió arterial.
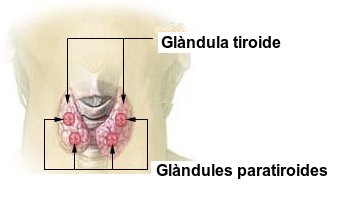
Glàndula tiroide i paratiroide
La glàndula tiroide està situada a la zona central del coll, als costats i per davant de la tràquea, i té forma similar a una papallona (vegeu la figura). Produeix tres hormones:
- Tiroxina (T4) i triiodotironina (T3): en els adults estimulen el metabolisme i participen en el manteniment de la major part de les funcions corporals. Durant el període fetal, perinatal i en la infància, estimulen el creixement corporal i el desenvolupament del SNC.
- Calcitonina: afavoreix el dipòsit de calci en els ossos, regulant el nivell de calci en la sang.
La producció d’hormones tiroïdals està controlada per una altra hormona anomenada TSH (hormona estimulant de la tiroide), que se sintetitza a la hipòfisi.
Per la seva banda, la glàndula paratiroide són quatre glàndules independents, normalment situades al teixit de la tiroide, en cadascuna de les “ales” de la papallona (vegeu la figura). Produeixen una hormona, la parathormona o hormona paratiroïdal (PTH), que estimula l’alliberament de calci dels ossos, amb la qual cosa augmenta la calcèmia (nivell de calci en sang).
El pàncrees
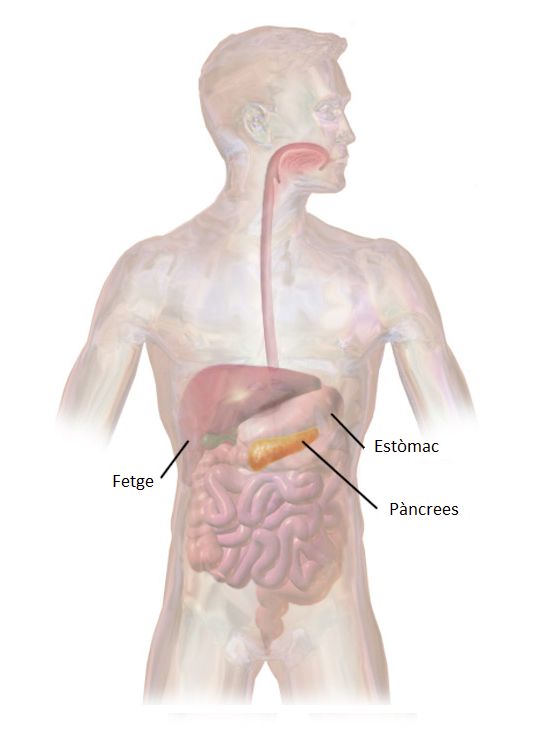
El pàncrees és un òrgan allargat situat en la part posterior de l’abdomen, darrere de l’estómac (vegeu la figura).
Es tracta d’una glàndula mixta, ja que té funció digestiva i endocrina. El pàncrees endocrí està compost pels illots de Langerhans. Aquests illots tenen tres tipus de cèl·lules especials: les cèl·lules alfa, les cèl·lules beta i les cèl·lules delta.
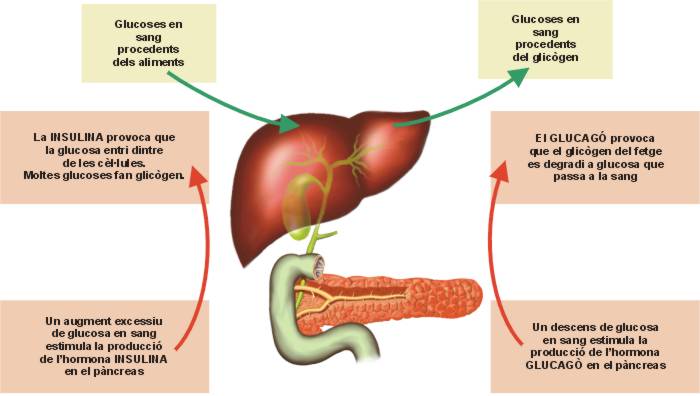
Com a funció endocrina segrega tres hormones que participen en el metabolisme dels hidrats de carboni regulant el nivell de glucosa en sang (glucèmia; vegeu la figura):
- Insulina: és sintetitzada per les cèl·lules beta, facilita que les cèl·lules absorbeixin la glucosa de la sang (aportant energia o emmagatzemant-la com a glicogen o lípids), és a dir, redueix la glucèmia o glucosa en sang. És hipoglucemiant.
- Glucagó: és sintetitzada per les cèl·lules alfa, degrada el glicogen hepàtic alliberant glucosa i també facilita la conversió dels aminoàcids en glucosa. Augmenta la glucèmia. És hiperglucemiant.
- Somatostatina: és sintetitzada per les cèl·lules delta, inhibeix la secreció d’insulina i glucagó.
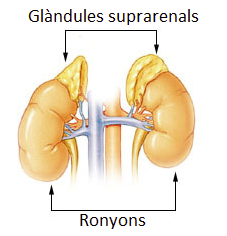
Les glàndules suprarenals
Són dues glàndules situades en la part superior de cada ronyó. La seva funció és la regulació de la pressió arterial, l’equilibri orgànic de líquids i minerals, el metabolisme de nutrients i el desenvolupament dels caràcters sexuals secundaris (vegeu la figura). S’hi distingeix una escorça (zona exterior) i una medul·la (zona interior).
L’escorça suprarenal segrega diferents hormones sintetitzades a partir del colesterol que s’anomenen genèricament corticoides:
- Aldosterona: genera la reabsorció de sodi en el ronyó (augmenta el volum plasmàtic i la tensió arterial).
- Cortisol o cortisona: regula el metabolisme de la glucosa, disminuint la captació i la utilització de la glucosa per part de les cèl·lules (incrementarà la glucèmia). També té efecte antiinflamatori.
- Andrògens i estrògens: hormones sexuals. Desenvolupen els caràcters sexuals secundaris.
La medul·la suprarenal està formada per neurones que produeixen dues hormones controlades pel sistema nerviós autònom: l’adrenalina i la noradrenalina. Aquestes dues hormones activen el cos per enfrontar-se a situacions de perill (incrementen la glucèmia, la freqüència cardíaca i la tensió arterial).
Els ovaris i els testicles
Els ovaris són dos òrgans femenins situats als costats de l’úter. Fabriquen els òvuls i segreguen les hormones sexuals femenines: estrògens i progesterona, que tenen una funció sexual/reproductora i endocrina:
- Els estrògens: participen en el cicle ovàric i estimulen el desenvolupament i el manteniment dels caràcters sexuals secundaris femenins.
- La progesterona: estimula el creixement de la capa interna de l’úter (preparació per a la fecundació) i estimula els pits (lactància).
Els testicles són dos òrgans masculins situats a la regió inguinal a l’interior d’una bossa (escrot). Fabriquen els espermatozous i segreguen unes hormones anomenades andrògens.
- La testosterona: hormona sexual masculina. S’encarrega del desenvolupament dels caràcters sexuals secundaris masculins i de la maduració dels òrgans sexuals en l’home.
Patologia del sistema endocrí
Les malalties del sistema endocrí es produeixen quan les hormones segregades per les diferents glàndules endocrines estan en excés, o bé són produïdes de manera insuficient, la qual cosa provoca diferents malalties, entre d’altres la diabetis, l’hipertiroïdisme o la malaltia de Cushing.
La diabetis
La diabetis mellitus és un grup de malalties que es caracteritzen per un augment dels nivells de sucre a la sang. Hi ha dues causes: que el pàncrees no produeixi l’hormona insulina o que el cos no la utilitzi d’una forma adequada. La insulina és una hormona que necessitem totes les persones, amb o sense diabetis, durant les 24 hores del dia de manera contínua i en quantitats variables. Hi ha diversos tipus de diabetis (vegeu la taula).
| Tipus de diabetis | Descripció | Característiques |
|---|---|---|
| Tipus 1 (DT1) | Representa entre el 5-10 % de tots els casos de diabetis diagnosticats. Es caracteritza per una producció deficient d’insulina i requereix sempre la seva administració. | - És una malaltia autoimmune, el cos no produeix insulina. - El sistema immunològic de l’organisme ha inactivat la part del pàncrees que produeix la insulina (cèl·lules beta dels illots de Langerhans). - S’inicia en nens i adults joves, per això rep el nom de diabetis juvenil, encara que pot aparèixer a partir dels 40 anys. |
| Tipus 2 (DT2) | Representa entre el 80-90% de tots els casos. Es caracteritza pel fet que el cos no utilitza correctament la pròpia insulina i està molt associada al sobrepès i al sedentarisme. Es pot produir per una secreció insuficient d’insulina, per un factor genètic o bé perquè el cos presenta resistència a la insulina. | - S’inicia en l’edat adulta i rep el nom popular de diabetis de la gent gran, encara que es pot iniciar a qualsevol edat. - Es calcula que la meitat de les persones amb DT2 (o DM2) no saben que la pateixen perquè no presenta símptomes en les fases inicials. |
| Diabetis gestacional | És la hiperglucèmia que es pot presentar durant l’embaràs en dones que prèviament no tenien diabetis. Aquesta situació apareix en aproximadament el 10% de les dones embarassades. | Alguns factors que en faciliten l’aparició són: - Edat superior als 30-35 anys. - Obesitat. - Antecedents de diabetis a la família. - Diabetis gestacional en embarassos previs. |
| Diabetis mellitus secundària | És deguda a una malaltia o un tractament medicamentós capaç d’elevar inadequadament la quantitat de glucosa a la sang. | En aquests casos, un cop desapareguda la causa, es pot recuperar la normalitat. |
En general, tots els tipus de diabetis presenten les característiques següents:
- Signes i símptomes:
- Poliúria: moltes ganes d’orinar
- Astènia: cansament
- Polidípsia: molta set
- Polifàgia: molta gana
- Pèrdua de pes
- Diagnòstic. Per diagnosticar la diabetis es fa una anàlisi de la glucosa a la sang per detectar si apareixen els següents valors:
- En dejú: valors superiors a 126 mg/dl, en dues determinacions.
- A qualsevol hora del dia: valors per sobre de 200 mg/dl acompanyats dels símptomes característics de la diabetis.
- Després de la ingesta d’un preparat de glucosa: valors superiors a 200 mg/dl. Aquesta prova es fa en aquelles persones que en dejú presenten valors de glucèmia superiors a 100 mg/dl, mesurats en dues determinacions.
- Tractament. La diabetis és una malaltia crònica que no té cura, excepte la diabetis gestacional, que tendeix a desaparèixer quan neix el nadó. El tractament dependrà del tipus de diabetis que es tingui, i aquest pot ser l’administració d’insulina o la presa de medicaments orals. A més, és important seguir un pla d’alimentació saludable, mantenir un pes adequat i la realització d’activitat física. El tractament variarà depenent si es tracta de la diabetis tipus 1 o tipus 2:
- Tractament de la diabetis tipus 1:
- Administració d’insulina diverses vegades al dia.
- Realització d’un monitoratge de la glucosa.
- Seguiment d’un pla d’alimentació equilibrat.
- Realització d’activitat física de forma regular.
- Tractament de la diabetis tipus 2: el tractament pot variar en funció de la fase en què s’hagi diagnosticat la malaltia i de la seva evolució. Per tant, hi haurà persones amb diabetis mellitus tipus 2 amb diferents modalitats de tractament. Aquests tractaments poden ser:
- Seguiment d’un pla d’alimentació saludable que ajudi a controlar el pes corporal, juntament amb la realització d’activitat física regular (més de 150 minuts a la setmana) i fàrmacs orals.
- En cas que no funcioni l’anterior tractament s’hi afegiran nous fàrmacs orals o injectables.
- Si amb el segon tractament tampoc és suficient s’haurà d’afegir insulina al tractament. La freqüència del monitoratge de la glucosa dependrà del tipus de tractament.
-
- Instruments i fàrmacs per al tractament de la diabetis
D’altra banda, s’anomenen complicacions de la diabetis als problemes de salut que deriven d’aquesta; es poden classificar en:
- Complicacions agudes: hipoglucèmia, hiperglucèmia, cetoacidosi diabètica i síndrome hiperosmolar.
- Complicacions tardanes o cròniques: retinopatia, neuropatia, nefropatia i vasculopatia diabètiques.
Les complicacions agudes són aquelles que es produeixen en un determinat moment en el temps, i que si no es gestionen de la manera adequada poden comportar un important risc vital.
Hiperglucèmia
La hiperglucèmia és un augment exagerat de la quantitat de glucosa (sucre) en sang. Presenta les següents característiques:
- Etiologia. Les causes d’hiperglucèmia poden ser diverses:
- Oblidar l’administració d’insulina o les pastilles antidiabètiques.
- Prendre aliments amb un alt contingut de sucre (begudes refrescants, pastissos, gelats, xocolata…).
- Prendre més quantitat de l’habitual de fruita, farines i llet.
- No fer l’activitat física habitual.
- Patir una infecció, sobretot si va acompanyada de febre. La infecció és una causa d’hiperglucèmia encara que es faci tot bé.
- Simptomatologia:
- Pot no tenir símptomes (asimptomàtica)
- Tenir més set (polidípsia)
- Moltes ganes d’orinar (poliúria)
- Tenir molta gana (polifàgia)
- Pèrdua de pes
- Tractament d’hiperglucèmia
- Augmentar la freqüència dels controls de glucèmia capil·lar.
- Posar-se la insulina a les hores convingudes. Pot ser necessari augmentar les dosis si la hiperglucèmia es manté durant més de dos dies.
- Beure més aigua de l’habitual, fins i tot en absència de set, per no deshidratar-se.
Cetoacidosi diabètica
La cetoacidosi diabètica és una complicació aguda caracteritzada per un augment dels nivells de cetona en sang, causat per un dèficit d’insulina o un augment de les necessitats d’insulina. L’organisme no pot utilitzar com a font d’energia la glucosa i utilitza els greixos.
Això provoca un excés en sang de cossos cetònics (producte de deixalla de la utilització de greixos com a font d’energia). La presència de cossos cetònics en sang pot provocar que el pH de la sang baixi i s’acidifica, la qual cosa pot desencadenar una situació de risc i que requereixi ingrés hospitalari.
S’associa a la diabetis tipus 1 i menys freqüentment a la diabetis tipus 2, i presenta la següent simptomatologia; en cas de notar aquests símptomes s’ha de contactar amb l’equip de salut:
- Sensació de malestar gàstric
- Nàusees
- Vòmits
- Dificultat respiratòria
- Alè amb gust de poma
Síndrome hiperosmolar
La síndrome hiperosmolar és una complicació aguda caracteritzada per una hiperglucèmia extremament alta sense presència de cetona. Es produeix en usuaris amb diabetis tipus 2. Presenta la següent simptomatologia; en cas de notar aquests símptomes s’ha de contactar amb l’equip de salut, ja que existeix risc de patir un coma diabètic:
- Set abundant
- Ganes d’orinar
- Debilitat
- Nàusees
- Pèrdua de pes
- Sequedat de boca i llengua
- Convulsions
- Confusió
- Coma
Hipoglucèmia
La hipoglucèmia és un descens del nivell de sucre en la sang per sota de 70 mg/dl. És el problema de salut agut més comú en les persones que pateixen diabetis. Presenta les següents característiques:
- Etiologia. La hipoglucèmia pot aparèixer per:
- No menjar o endarrerir l’horari de l’àpat.
- Fer més exercici físic de l’habitual.
- Posar-se una quantitat més alta d’insulina en relació amb l’aportació d’hidrats de carboni.
- Una ingesta important d’alcohol.
- Simptomatologia . Els símptomes més comuns són: tremolors, irritabilitat, pal·lidesa, suor, palpitacions, gana… Hi ha persones que són asimptomàtiques i només detecten que tenen hipoglucèmia perquè el control de la glucèmia és inferior a 70 mg/dl. Cal tenir en compte que:
- Normalment, les manifestacions de la hipoglucèmia s’agreugen de manera progressiva i la persona és capaç de resoldre la situació en el cas d’un descens de glucosa gradual.
- En canvi, si el descens és brusc es pot produir una pèrdua sobtada de la consciència i arribar a un coma hipoglucèmic en pocs moments.
- Per això és important que l’entorn habitual sàpiga què s’ha de fer en aquestes situacions o bé portar a sobre una identificació que pugui ajudar a actuar ràpidament en cas d’emergència.
- Tractament. En cas d’hipoglucèmia es pot prendre un got de suc o beguda ensucrada. La hipoglucèmia greu és una baixada de sucre que produeix una disminució total o parcial de la consciència. La persona amb una hipoglucèmia greu necessita ajuda d’una altra persona. L’actuació que s’ha de fer en aquests casos és la següent (vegeu la figura):
- Si la persona no ha perdut la consciència, intentar donar un got de suc o beguda ensucrada (1 got) amb la persona asseguda o incorporada.
- Si la persona està inconscient o presenta signes de mareig o desorientació no ha d’ingerir res. En cas de pèrdua de consciència s’ha d’injectar glucagó. Aquest fàrmac s’utilitza perquè el sucre en sang pugi i es recuperi la consciència.
- Una vegada recuperi la consciència, donar-li suc o alguna cosa similar i posar-se en contacte amb l’equip de salut.
- En cas de no tenir glucagó, trucar a emergències (112).
- Prevenció:
- Dosificar correctament la insulina i verificar-ne el tipus abans d’administrar-la.
- Complir els horaris dels àpats.
- Procurar que les racions d’hidrats de carboni siguin les recomanades en cada àpat.
- Modificar les racions de carbohidrats i la insulina en relació amb l’activitat física.
- Situacions especials:
- Hipoglucèmies nocturnes. Si la persona amb diabetis es desperta amb mal de cap o suor és possible que haig patit una hipoglucèmia durant la nit. El millor que es pot fer és determinar els nivells de glucosa abans d’anar a dormir; si la xifra és menor de 140 mg/dl cal fer un ressopó.
- Hipoglucèmies de repetició. Si es tenen hipoglucèmies amb freqüència i, sobretot, si es repeteixen sempre a les mateixes hores, és important posar-se en contacte amb l’equip de salut per tal que aconselli dels canvis necessaris.
Exemple d'administració de glucagó
El glucagó, com la insulina, és una hormona que es produeix en el pàncrees. La seva funció principal és augmentar els nivells de glucosa a la sang utilitzant els dipòsits de glucosa que hi ha al fetge (glucogen). Qualsevol persona, encara que no sigui professional de la salut, pot administrar-lo. El glucagó ve preparat en un estoig on hi ha una xeringa precarregada i un flascó amb pols de glucagó. Es conserva a la nevera, tot i que a fora, a temperatura ambient, s’hi pot estar fins a quatre setmanes.
La manera d’administrar-lo és molt senzilla: s’ha d’introduir l’aigua de la xeringa en el flascó de la pols de glucagó, agitar-lo suaument, extreure’n el contingut i injectar-lo tot. La injecció s’acostuma a fer per via subcutània (com la insulina), però també es pot fer per via intramuscular (com les injeccions habituals) als braços, a l’abdomen, a les cames o als glutis (a la zona que, en aquell moment, sigui més accessible).
No s’ha de tenir por, ja que es pot administrar per qualsevol via sense risc per a la persona. Tampoc no s’ha de dubtar a administrar el glucagó per por que la persona amb diabetis no tingui una davallada dels nivells de sucre a la sang, sinó alguna altra cosa. Cal administrar el glucagó a les persones amb diabetis que estiguin inconscients. En cas de dubte cal actuar com si es tractés d’una hipoglucèmia.
Podeu veure la tècnica d’administració del glucagó en el següent vídeo:
-
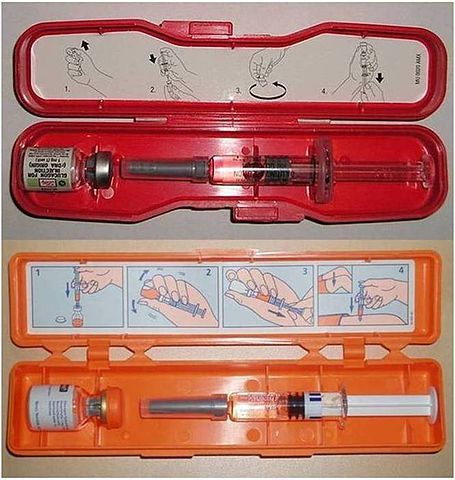
- Paquet d'emergència per administrar glucagó (imatge: wikimedia).
Complicacions cròniques de la diabetis
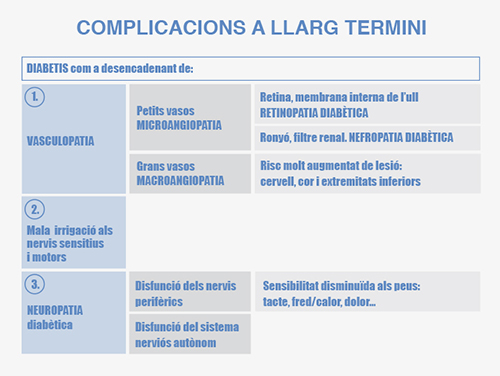
La majoria de les complicacions cròniques tenen el seu origen en un problema vascular. Els problemes vasculars es produeixen quan les grans artèries queden tancades (obstruïdes) o quan les més fines poden danyar-se, com és el cas de les artèries de la retina de l’ull i les artèries del ronyó.
La diabetis a llarg termini pot afectar els ulls (retinopatia diabètica), els ronyons (insuficiència renal crònica), el cor (cardiopatia) o el peu (peu diabètic), entre d’altres (vegeu la figura). Per evitar o retardar l’aparició de les complicacions s’ha de:
- Mantenir un bon control de la diabetis.
- Evitar o reduir els factors de risc cardiovascular.
- Colesterol
- Tensió arterial elevada
- Sobrepès i obesitat
- Tabaquisme
- Diabetis
- Estrès
- Fer revisions periòdiques amb l’equip de salut.
La macroangiopatia diabètica és el conjunt d’alteracions de les artèries que porten la sang a tot el cos. Aquestes artèries s’endureixen i s’estrenyen, i ocasionalment es clouen. Això fa que es redueixi l’aportament sanguini en algunes zones del cos (isquèmia). És com una arterioesclerosi intensa, i hi ha risc de:
- Infart
- Trombosi cerebral
- Gangrena (amputació de dits, del peu o la cama)
La retinopatia diabètica és un conjunt d’alteracions en la retina que pot aparèixer en les persones amb diabetis. La retina és una capa de cèl·lules situades dintre de l’ull que capta les imatges de l’exterior i les transforma en impulsos elèctrics que arriben al cervell. La retinopatia diabètica està causada pel deteriorament dels vasos sanguinis que irriguen la retina del fons de l’ull, la qual cosa provoca que la imatge enviada al cervell sigui borrosa. Per poder detectar al més aviat possible la retinopatia diabètica és important que totes les persones amb diabetis es facin revisions periòdiques del fons de l’ull, ja que inicialment les lesions de retina no presenten cap simptomatologia.
Similituds amb l'arterioesclerosi
Les alteracions produïdes per la macroangiopatia diabètica no es diferencien de les provocades per l’arterioesclerosi, encara que en les persones amb diabetis poden arribar abans i de manera més ràpida que en les persones que no en tenen.
La nefropatia diabètica és un conjunt d’alteracions als ronyons que es pot presentar a llarg termini en les persones amb diabetis. Aquestes alteracions es produeixen als glomèruls renals, que són la part dels ronyons on es filtra la sang i es produeix l’orina. La nefropatia diabètica no presenta simptomatologia i es detecta només amb anàlisis d’orina. Les primeres alteracions que es detecten són augments petits a l’orina d’una proteïna anomenada albúmina (microalbuminúria). Més endavant, si la nefropatia progressa, la quantitat d’albúmina i d’altres proteïnes eliminades per l’orina augmenta (proteïnúria). La nefropatia es pot tractar en les fases inicials amb fàrmacs que disminueixen la secreció d’albúmina i retarden l’evolució d’aquest problema de salut.
La neuropatia diabètica és l’afectació microvascular dels nervis perifèrics, que connecten el cervell amb els teixits perifèrics (els músculs, la pell, les articulacions…). A través d’ells el cervell rep informació del que passa a la perifèria (les sensacions, els estímuls dolorosos…) i envia ordres per moure la musculatura. L’afectació dels nervis perifèrics es manifesta per una pèrdua de sensibilitat al tacte, a la temperatura i al dolor, i també per uns símptomes anomenats irritatius, com les parestèsies (sensació de formigueig, de suro, adormiment), les rampes i les disestèsies (molèsties al tacte). La neuropatia diabètica té un paper important en el desenvolupament del peu diabètic.
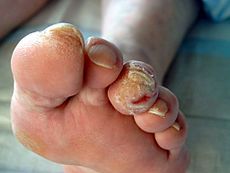
L’expressió “peu diabètic” fa referència a les alteracions cutànies isquèmiques que afecten més freqüentment els peus; es caracteritzen perquè la pell es torna freda, brillant i atròfica (més prima). A mesura que augmenta la insuficiència vascular cau el pèl del dors dels peus, disminueix el creixement de les ungles i es fan més gruixudes, de manera que normalment hi ha infeccions causades per fongs. Quan la irrigació sanguínia disminueix es comencen a atrofiar els teixits subcutanis i s’hi produeixen ulceracions fàcilment (vegeu la figura)
Amb el pas dels anys, les persones amb diabetis poden tenir una pèrdua de sensibilitat nerviosa (neuropatia), sobretot en les extremitats inferiors, i notar formigueig, enrampades, absència de sensació al fred, a la calor o al dolor. També pot haver-hi problemes vasculars (vasos obstruïts) que fan que els peus tinguin més risc de sofrir ferides i infeccions difícils de guarir. Són factors de risc:
- Edat avançada
- Llarga evolució de la diabetis
- Mal control de la diabetis
- Fumar
- Tenir el colesterol alt
- Tenir tensió arterial alta
- Tenir dificultats de flexibilitat
- Tenir problemes de visió
La cura del peu en les persones amb diabetis pel que fa a la higiene requereix: eixugat, hidratació, tallat d’ungles recte, ús de mitges i mitjons transpirables i que no estrenyin i ús de calçat adequat. Són recomanacions per a totes les persones, tinguin o no diabetis.
Les recomanacions per a persones amb alt risc són les següents:
- Controlar la temperatura de l’aigua (aigua tèbia o controlada amb termòmetre a uns 37 °C).
- Extremar la higiene, l’assecat i la hidratació diaris.
- Evitar fonts de calor directa (no posar els peus davant el foc, de bosses d’aigua calenta…).
- Utilitzar calçat adaptat a la forma del peu, de pell tova, que pugui acoblar-se a qualsevol deformitat. Ha d’estar folrat i evitar costures o adorns que puguin lesionar el peu.
- Revisar el peu diàriament per detectar qualsevol petita rascada, amb l’ajuda d’un mirall si hi ha dificultats de flexibilitat.
- No utilitzar llimes per a les dureses. Derivar el tall de les ungles al podòleg, de manera especial les persones amb dificultats de flexibilitat i/o de visió.
- Consultar sempre al metge davant qualsevol petita ferida, encara que no faci mal.
- Observar si existeix pèrdua de sensibilitat (neuropatia).
Podeu consultar el següent vídeo sobre la diabetis mellitus i les seves complicacions:
Tractament farmacològic de la diabetis
En el cas de la diabetis tipus 1 el tractament farmacològic sempre és la insulina des del diagnòstic de la malaltia. En el cas de la diabetis tipus 2, el tractament farmacològic variarà en funció del diagnòstic i de l’evolució de la malaltia.
Per una banda tenim els fàrmacs orals. Els antidiabètics orals són pastilles que tenen la funció d’ajudar a regular el nivell de sucre en la sang. Es donen des de l’inici del tractament de la diabetis tipus 2. N’hi ha de diversos tipus i diferents modes d’acció, per la qual cosa és necessari conèixer els efectes i prendre’ls a les hores indicades. L’equip de salut indicarà quan els ha de prendre, si abans o després dels àpats, i si tenen risc o no de produir baixades de sucre.
D’altra banda, trobem els fàrmacs injectables, que s’administren per via subcutània; augmenten la secreció d’insulina, inhibeixen la secreció de glucagó i alenteixen el buidatge gàstric.
Amb el pas dels anys, una gran majoria de persones amb diabetis tipus 2 acaba necessitant insulina, una hormona produïda pel pàncrees que facilita que la glucosa que prové dels aliments pugui ser utilitzada per l’organisme. Aquesta és la insulina que genera el cos, però no la que s’administra a l’usuari. Hi ha dos sistemes de tractament amb insulina:
- Múltiples dosis d’insulina:
- Insulina ràpida, que s’administra abans dels àpats (entre 3-4 vegades al dia).
- Insulina lenta, per cobrir les necessitats basals de l’organisme (1-2 vegades al dia).
- Infusors d’insulina. Consisteix a administrar insulina a través d’infusió contínua subcutània d’insulina (bomba d’insulina)
Hi ha diversos tipus d’insulines; es diferencien pel temps que tarden a actuar o pel temps d’inici d’acció i per la durada de l’efecte. N’hi ha de diverses marques, tant de cada tipus d’insulina com d’instruments d’administració. L’equip mèdic indicarà el tipus d’insulina, la marca comercial, les unitats que s’haurà d’injectar, el temps recomanat entre la injecció i l’inici de l’àpat i les zones de punció més recomanables en cada cas.
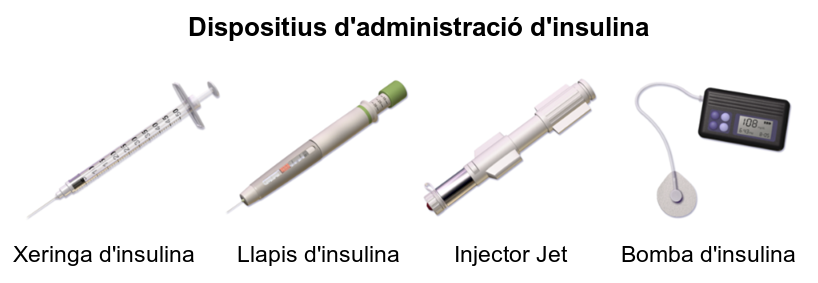
També varien les formes d’administració. La insulina només es pot administrar a través d’injeccions, però s’estan investigant noves formes d’administració. En funció de cada persona i situació s’aconsella un instrument o un altre. Els més comuns són (vegeu la figura):
- Xeringues d’insulina: s’utilitzen per injectar la insulina que es presenta en vials o flascons. Les que s’usen actualment són de plàstic i porten l’agulla incorporada.
- Plomes o dispositius precarregats: són els instruments més utilitzats, a part de les xeringues, que, a més d’emmagatzemar la insulina, serveixen per dosificar-la i injectar-la. Acostumen a ser plomes precarregades, i un cop acabada la insulina es llencen.
- Bomba d’infusió contínua d’insulina (BICI): permeten la infusió d’insulina per via subcutània de manera contínua. Aquesta infusió es fa a través d’un catèter que s’insereix sota la pell de l’usuari, i que s’ha de canviar cada tres dies per evitar la infecció i/o saturació del teixit subcutani. Permet administrar la insulina de forma més fisiològica, és a dir, d’una manera molt semblant a com ho fa el pàncrees d’una persona que no té diabetis.
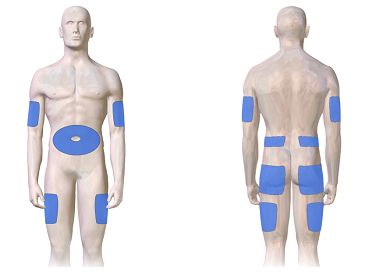
La insulina s’injecta en el teixit subcutani, on hi ha diverses zones de punció. És necessari canviar la zona per evitar, amb els anys, hipertròfies o enduriments que poden provocar que la insulina no actuï bé. Les zones de punció són (vegeu la figura):
- Braços. La insulina ha d’injectar-se en la zona externa del quadrant superior lateral, i deixar quatre dits des de l’espatlla.
- Cuixes. La insulina ha d’injectar-se en la zona del quadrant superior extern i lateral.
- Abdomen. Es pot utilitzar la zona abdominal i s’han de deixar dos dits al voltant del melic.
- Natges. Hi ha abundant teixit subcutani, tant en els adults com en els nens i, per tant, les injeccions són molt segures. S’ha d’injectar almenys a 10 centímetres sota de l’os del maluc.
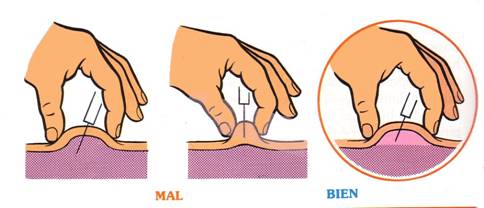
Pel que fa a la tècnica d’injecció, la insulina s’administra mitjançant injecció en el teixit subcutani (situat entre la pell i el múscul), on roman dipositada, de tal forma que es va absorbint lentament. La tècnica d’administració d’insulina amb o sense plec cutani, en angle de 90° o 45°, s’ha de personalitzar per aconseguir una correcta absorció de la insulina. El plec cutani s’ha d’efectuar fent pinça amb els dits polze i índex (vegeu la figura).
En persones primes, quan la injecció es realitzi sobre extremitats o abdomen amb agulles de 4 mm, s’aconsella no utilitzar plec cutani injectant de manera perpendicular a fi de prevenir-hi possibles injeccions intramusculars.
En adults amb diabetis mellitus tipus 1, les agulles de 4, 5 i 6 mm poden ser utilitzades fins i tot per a persones obeses i no requereixen generalment cap plec cutani, en particular les agulles de 4 mm.
Si les agulles són de major longitud, s’aconsella injectar amb plec cutani i angle de 45°. És convenient fer servir la mateixa zona (encara que canviant de lloc) a les mateixes hores del dia. De totes maneres, es recomana injectar les insulines ràpides a l’abdomen i als braços, i les insulines lentes a les cuixes o les natges, per afavorir una rotació correcta.
L’efecte de les insulines humanes depèn de la zona on s’injecti. Si s’injecta a l’abdomen, la insulina s’absorbeix més ràpidament, seguit dels braços, les cuixes i les natges. Per aquest motiu es recomana punxar les insulines d’efecte ràpid a l’abdomen i les d’efecte lent a les cames i a les natges.
| PROTOCOL D’ADMINISTRACIÓ D’INSULINA |
|---|
| La insulina s’administra mitjançant injecció en el teixit subcutani (situat entre la pell i el múscul), on roman dipositada, de tal forma que es va absorbint lentament. |
| OBJECTIU |
| • Preparar i administrar insulina a l’usuari a través de la via subcutània. |
| MATERIAL NECESSARI |
| • Guants d’un sol ús |
| • Medicament (insulina) |
| • Safata o carro, si cal |
| • Gases, cotó |
| • Full de registre de medicació |
| PROCEDIMENT |
| 1. Preparar el material (comprovar que la medicació sigui la indicada, la data de caducitat, l’hora, la via d’administració i la dosi, i anotar a l’envàs la data d’obertura del medicament). |
| 2. Rentar-se les mans i col·locar-se els guants. |
| 3. Comprovar la identitat de l’usuari. |
| 4. Informar la persona usuària del que us disposeu a fer, demanar-li el seu consentiment i, si escau, de quina manera ha de col·laborar durant l’administració. |
| 5. Col·locar la persona usuària asseguda o tombada, en una posició còmoda |
| 6. Examinar la zona on s’administrarà la insulina. No utilitzar una zona que tingui bonys, blaus, durícies o fissures. |
| 7. Netejar l’àrea d’injecció. No és necessari desinfectar la pell amb alcohol, és més important la bona higiene i el rentat de mans. |
| 8. Pessigar suaument la pell. Aixecar un plec de pell entre els dits polze i l’índex. |
| 9. Agafar la xeringa o el pen d’insulina. Si s’utilitzen agulles de 4, 5 o 6 mm de llarg (són les adequades), introduir l’agulla sencera en angle de 90° (no obstant això, amb aquest llarg d’agulla no seria necessari fer el pessic). |
| 10. Prémer l’èmbol i injectar tota la insulina. |
| 11. Deixar anar el pessic. |
| 12. Comptar fins a 10 abans de retirar l’agulla de la pell. |
| 13. No fregar la pell després de treure l’agulla. |
| 14. Recollir el material. |
| 15. Treure’s els guants i fer la higiene de mans. |
| 16. Acomiadar-se de la persona usuària. |
| 17. Registrar el procediment realitzat i les possibles incidències. |
| OBSERVACIONS |
| • En cas d’utilitzar agulles de 8 mm de llarg, s’ha d’introduir l’agulla sencera en la pell en un angle de 45°. No obstant això, actualment està desaconsellat utilitzar aquesta longitud. |
| • Es recomana canviar l’agulla com a mínim cada tres o quatre usos, per prevenir el risc de patir hipertròfies. |
D’altra banda, també trobem diversos efectes secundaris locals de l’administració de la insulina, com ara:
Als annexos de l’apartat teniu disponibles les versions imprimibles d’aquest i altres protocols.
- Lipohipertròfies. Inflor del teixit cel·lular subcutani que apareix a causa de les repetides injeccions a la mateixa zona durant molt de temps. Per aquest motiu, s’ha de preveure des de l’inici una rotació correcta i sistematitzada de les zones d’injecció i no reutilitzar les agulles.
- Lipoatròfies. Pèrdua del teixit subcutani a les zones de punció. La seva aparició es deu a una reacció de tipus immunològic produïda per la mateixa insulina.
- Infeccions. Poc freqüents amb la utilització de les plomes o xeringues. Una bona higiene resulta suficient per prevenir infeccions. En canvi, representa un risc important en persones que utilitzen sistemes d’infusió contínua d’insulina, a les quals es recomana extremar les mesures d’higiene i utilitzar substàncies antisèptiques a les zones on es col·locarà la cànula.
Per a la conservació de la insulina cal saber que un flascó o bolígraf d’insulina és estable a temperatura ambient durant un mes, sempre que la temperatura no sigui superior a 30 °C. En aquest cas s’ha de guardar en una capseta de suro o en una bossa isotèrmica. Les insulines de reserva s’han de guardar a la nevera entre 2 i 8 °C.
Hipertiroïdisme
L’hipertiroïdisme és la conseqüència de l’excés d’hormones tiroïdals en la sang a causa d’una afectació de la glàndula tiroide. Quan això passa, el metabolisme corporal augmenta. Pot afectar totes les edats, però especialment a dones entre l’adolescència i la menopausa. Presenta les següents característiques:
- Etiologia. Les causes principals d’hipertiroïdisme són:
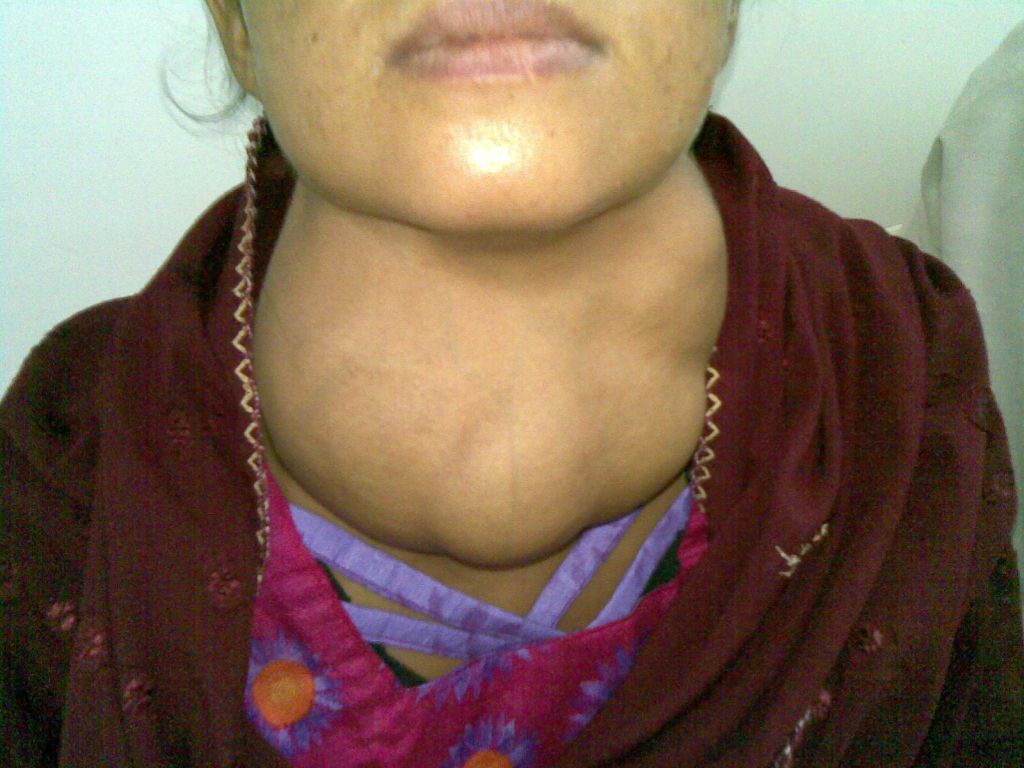
- La malaltia de Graves, en la qual es produeixen anticossos contra la mateixa tiroide. També es coneix a com malaltia tiroïdal autoimmune. Habitualment la glàndula es fa gran (goll) i produeix un excés d’hormones tiroïdals (vegeu la figura).
- Goll multinodular tòxic. En zones on hi ha escassetat de iode és freqüent que la glàndula tiroïdal sigui gran (goll) i contingui múltiples nòduls. Aquests, amb el temps, poden funcionar en excés, sense seguir la regulació normal de la producció d’hormones tiroïdals.
- La tiroïditis, inflamació de la tiroide de causa poc coneguda. Les malalties tiroïdals són entre cinc i vuit vegades més freqüents en dones que en homes, i la possibilitat de presentar una disfunció augmenta amb l’edat. Existeixen diversos factors relacionats amb una major possibilitat de desenvolupar patologia tiroïdal, i aquests són:
- Sexe femení
- Haver donat a llum en els 6 mesos previs
- Edat superior a 60 anys
- Menopausa
- Tenir algun membre de la família amb malaltia tiroïdal
- Patir alguna altra malaltia endocrina o del sistema immunològic (sobretot celiaquia, diabetis tipus 1, malaltia d’Addison, vitiligen, fallada ovàrica primària)
- Tenir endometriosi
- Utilitzar certs fàrmacs, com el liti o l’amiodarona
- Patir fibromiàlgia o síndrome de fatiga crònica
- Simptomatologia. En dones en edat fèrtil pot causar alteracions menstruals i en persones d’edat avançada es pot manifestar com una síndrome depressiva. Els signes i símptomes més comuns són:
- Ansietat i irritabilitat
- Pèrdua de pes
- Sudoració i intolerància a la calor
- Tremolor
- Taquicàrdia
- Debilitat
- Tendència a la diarrea
- Diagnòstic. L’hipertiroïdisme es diagnostica mitjançant una anàlisi de sang determinant la quantitat d’hormones tiroïdals i d’hormones estimulants de la tiroide (TSH). La determinació d’anticossos antitiroïdals confirmen el diagnòstic de malaltia tiroïdal autoimmune. Les proves més habituals són:
- Analítica sanguínia
- Gammagrafia de tiroide
- Ecografia de tiroide
- Tractament. El tractament està adreçat a disminuir l’acció de les hormones tiroïdals que es troben en excés. Es fan servir fàrmacs que antagonitzen les hormones, usualment per via oral. També estan indicats fàrmacs per alentir la freqüència cardíaca. En alguns casos s’administra iode radioactiu per aconseguir una inactivació parcial i controlada de les cèl·lules de la tiroide productores de les hormones. L’hipertiroïdisme es tracta depenent de la causa de l’hipertiroïdisme, i de les característiques de cada usuari el tractament serà mèdic, quirúrgic o mitjançant radioiode.
- Prevenció. Per al normal funcionament de la tiroide es recomana el consum moderat de sal iodada, perquè el iode és un component fonamental de les hormones tiroïdals.
Hipotiroïdisme
L’hipotiroïdisme és la situació produïda per la manca d’hormones tiroïdals. Les hormones tiroïdals regulen la forma com l’organisme utilitza l’energia (metabolisme) i tenen interaccions amb molts sistemes, és per això que el seu dèficit produeix un alentiment de l’organisme. Presenta les característiques següents:
- Etiologia. La causa més freqüent d’hipotiroïdisme és la malaltia tiroïdal autoimmune o “malaltia de Hashimoto”. La malaltia de Hashimoto es produeix per la fabricació errònia, per part del sistema immune, d’anticossos dirigits contra la glàndula tiroïdal. Aquests anticossos s’uneixen al teixit tiroïdal i atreuen limfòcits, la qual cosa produeix una inflamació coneguda com a tiroïditis autoimmune. És de causa desconeguda. Existeixen altres causes d’hipotiroïdisme:
- Tiroïditis subaguda: sol cursar amb dolor i en una fase inicial se sol detectar un hipertiroïdisme; la glàndula sol ser dura i dolorosa. Es pensa que té naturalesa vírica.
- Destrucció o atròfia de la glàndula secundària a radioteràpia de teixits propers (coll, mama).
- Fàrmacs que interfereixin en la producció hormonal.
- Alteració en la hipòfisi que comporti dèficit en la producció de l’hormona estimulant de la tiroide o TSH.
- Tractament d’un hipertiroïdisme previ mitjançant iode radioactiu o cirurgia.
- Simptomatologia. Els signes i símptomes inicials són poc específics (es poden assemblar a símptomes deguts a altres causes), i la progressió de la malaltia és lenta. Els més freqüents són:
- Cansament
- Restrenyiment i digestió lenta
- Guany de pes amb facilitat
- Pell seca
- Cabell dèbil i trencadís
- Bosses als ulls
- Augment dels nivells de colesterol
- Disminució del ritme cardíac (pulsacions)
- Irregularitats menstruals
- Diagnòstic. El diagnòstic es fa observant els símptomes i els resultats de les anàlisis de sang que mesuren el nivell de TSH i tiroxina. Un nivell baix de tiroxina i un nivell alt de TSH indiquen que la tiroide és hipoactiva. La glàndula hipòfisi produeix més TSH en un esforç per estimular la glàndula tiroide per produir més hormona tiroïdal.
- Tractament. El tractament consisteix a substituir l’hormona tiroïdal que l’organisme necessita. La majoria dels usuaris necessiten prendre hormona tiroïdal durant tota la vida, per la qual cosa és necessari seguir les indicacions del metge i mantenir els controls adequats per a l’ajust de la medicació.
- Prevenció. Per al normal funcionament de la tiroide es recomana el consum moderat de sal iodada, perquè el iode és un component fonamental de les hormones tiroïdals.
Tumor de la hipòfisi
Un tumor hipofisiari és una lesió localitzada a la hipòfisi. La majoria dels tumors hipofisiaris són adenomes hipofisiaris (suposen el 95%) que s’originen a partir de les cèl·lules de la mateixa hipòfisi. Solen ser benignes i de creixement lent, i només un petit percentatge s’expandeix cap a estructures veïnes. Són els responsables de malalties com el gegantisme o la malaltia de Cushing. Presenta les característiques següents:
-
- La malaltia de Cushing és deguda a un excés de producció de corticotropina (Imatge: wikimedia).
- Etiologia. Les causes dels adenomes hipofisiaris són desconegudes, i en alguns casos es relaciona amb una malaltia genètica.
- Simptomatologia. Sovint els tumors hipofisiaris són asimptomàtics i el seu descobriment és causal en fer-se una prova d’imatge cerebral per un altre motiu. Els símptomes estan relacionats amb la grandària de la lesió, la relació amb les estructures veïnes i la producció d’hormones. Els símptomes es poden dividir en tres grups:
- Símptomes relacionats amb la compressió d’estructures veïnes (efecte de massa). Depèn de la seva mida i localització. Poden presentar mal de cap, alteració del camp visual…
- Símptomes relacionats amb dèficit d’hormones. Això pot donar lloc a cansament, augment de pes, disminució de la libido, alteració del ritme menstrual, canvis anímics…
- Producció hormonal excessiva. En funció de l’hormona que es produeix en excés, els símptomes són diferents.
- Diagnòstic. La prova d’imatge idònia per valorar un tumor hipofisiari és la ressonància magnètica nuclear, que permet valorar el tipus de tumor hipofisiari, la mida i la relació amb les estructures veïnes. Quan es confirma la presència d’un tumor hipofisiari es fa una analítica de sang per valorar tant les hormones de producció hipofisiària com les perifèriques, i determinar si hi ha algun dèficit o hiperproducció hormonal. En el cas de la hiperproducció hormona, la clínica acostuma a suggerir l’hormona que s’està produint en excés, per a això es fa un estudi analític inicial més complet. També es recomana fer una valoració oftalmològica completa.
- Tractament. El tractament en els tumors d’hipòfisi acostuma a ser la cirurgia.
Exemples de símptomes deguts a producció hormonal excessiva
- Prolactinoma. Es deu a un augment de la secreció de prolactina. En les dones es manifesta clínicament amb alteració del ritme menstrual, galactorrea (secreció làctica pel mugró) i disminució de la libido. En els homes s’associa a la disminució del desig sexual i disfunció erèctil.
- Somatotropinoma. És provocat per un excés de producció d’hormona de creixement i és la causant de l’acromegàlia quan apareix en l’adult, o del gegantisme quan apareix en la infància (els cartílags de creixement estan oberts). Els símptomes més característics són l’augment gradual de la mida de les mans, dels peus, de la mandíbula, amb l’aparició de trets toscs (necessitat de canviar de número de calçat, no caben els anells ni els barrets que abans anaven bé…), creixement dels llavis i del nas, elevada sudoració, tendència a roncar.
- Tirotropinoma. Són adenomes productors de tirotropina (TSH) que donen lloc clínicament a un hipertiroïdisme per la producció excessiva de tiroxina. Són molt poc freqüents.
- Corticotropinoma. També conegut com a malaltia de Cushing, es deu a un excés de producció de corticotropina (ACTH). Clínicament, les persones afectades tendeixen a guanyar pes, amb cara arrodonida de “lluna plena”, aparició d’estries de color vermell vinós, aparició d’hipertensió arterial, diabetis, osteoporosi…