Alimentació, nutrició infantil i trastorns alimentaris
L’alimentació constitueix una de les múltiples activitats que els éssers humans fem al llarg del dia. És una activitat central des d’un punt de vista biològic, psicològic i cultural. Com més petits són els infants, aquesta activitat esdevé l’eix central per mitjà del qual l’infant va estructurant les relacions amb l’entorn.
L’acte de menjar respon a una triple demanda:
- Fisiològica: representa el component energètic.
- Psicològica: correspon al component afectiu i emocional (plaer, preferències, aversions, etc.).
- Sociocultural: per mitjà de l’alimentació ens identifiquem amb el col·lectiu i l’àmbit cultural del qual formem part.
Des d’un principi, és important aclarir els conceptes següents:
La dietètica és la ciència que estudia els règims alimentaris i les relacions que aquests règims tenen amb el metabolisme, tant en estat de salut com de malaltia, tenint en compte el moment vital de cada persona i les seves característiques en general.
La dieta representa el sistema de nutrició adequat a les necessitats d’un organisme mitjançant determinades substàncies alimentàries. La dieta és, per tant, l’alimentació ordenada, racional i estudiada que rep una persona, sana o malalta, amb l’objectiu de contribuir al manteniment de la seva salut.
La dieta infantil ha de ser variada i equilibrada i ha de tenir en consideració les necessitats nutricionals de l’infant en les diferents etapes de creixement.
L’alimentació és la manera de proporcionar al cos els nutrients que li són indispensables. És un procés voluntari mitjançant el qual es trien els aliments i la manera de consumir-los. És la manera en què es proporcionen a l’organisme els aliments que li són imprescindibles. És un dels instruments més eficaços per prevenir malalties, en especial les denominades malalties per carència, i promoure la salut.
L'alimentació
L’alimentació ha de ser:
- Sana: aliments naturals i poc adulterats.
- Equilibrada: proporció adequada de nutrients.
- Suficient: quantitat adequada a l’edat, el sexe, l’activitat.
- Higiènica: hàbits (masticació, postura a taula, etc.).
Quan parlem d’aliment ens referim a qualsevol substància natural que, un cop ingerida, és capaç de donar calor o energia, construir o reparar els teixits i regular les funcions orgàniques.
El concepte de nutrició fa referència al conjunt de processos (masticació, insalivació, digestió, absorció i metabolisme) mitjançant els quals l’organisme rep, transforma i utilitza les substàncies que contenen els aliments. La nutrició és un procés involuntari pel qual els nutrients i altres substàncies ingerides s’incorporen a l’organisme (medi intern) per complir funcions energètiques, plàstiques i/o reguladores. Consisteix en un conjunt de fenòmens químics, fisiològics i bioquímics, el resultat final del qual és l’aprofitament dels nutrients per l’organisme.
Els diferents aliments es transformen en principis nutritius. Malgrat que els aliments es poden triar basant-se en diversos paràmetres per aconseguir una alimentació sana, cal tenir en compte una qüestió bàsica: la composició nutritiva que tenen.
Cap aliment no és millor o pitjor...
… sinó que cada un és més o menys ric en un tipus de nutrients i més o menys pobre en d’altres, el resultat depèn de la seva combinació.
La conducta alimentària presenta, amb relativa freqüència, trastorns que poden ser molt variats. Els més comuns són els que responen al defecte o a l’excés en la ingesta, al rebuig de textures i gustos nous o a la selectivitat de la gana.
Hi ha moltes maneres d’alimentar-se, però només n’hi ha una de nodrir-se.
L’alimentació des de la vessant sociocultural
L’alimentació humana ha estat una preocupació constant en tota la història de la humanitat. Amb l’acció d’alimentar-nos ens fornim de l’energia necessària per desenvolupar la nostra activitat diària. Per tant, alimentar-se, com respirar, és la necessitat més important que han de cobrir les persones. Potser la quotidianitat d’aquest acte fa que no siguem conscients de la rellevància que té. L’alimentació, tot i ser un fet fisiològic, es defineix principalment per la projecció sociocultural que té, com a signe d’identitat, vincle de comunicació, font de satisfacció, etc.
Els condicionants biològics en l’alimentació humana
Els éssers humans som omnívors, és a dir, ens podem alimentar d’aliments d’origen vegetal i d’origen animal. En termes d’evolució de la nostra espècie, bàsicament això comporta avantatges, ja que podem obtenir la font dels aliments en diferents ecosistemes. Tanmateix aquests avantatges impliquen que siguem incapaços d’obtenir per mitjà d’un sol aliment tots els requisits nutricionals que necessitem per viure i aconseguir un estat de salut òptim. Per tant, necessitem cercar aliments diferents (la majoria dels mamífers en tenen prou de consumir una única categoria d’aliments).
D’altra banda, però, ens sentim obligats a ser prudents. D’aquesta manera, quan ens trobem davant d’un nou aliment desconegut, actuem amb prudència, ja que hi ha el perill que pugui ser tòxic.
Els condicionaments biològics propis de l’ésser humà en l’alimentació es deuen al fet que som una mescla de gens, d’una banda, i de cultura, de l’altra.
Els condicionaments culturals en l’alimentació
La paradoxa de l’omnívor,és a dir, la possibilitat i la necessitat que tenim d’ingerir aliments variats, bàsicament l’hem resolt mitjançant la manipulació i el llenguatge, mitjançant els processos de socialització i cultura.
Amb relació a la manipulació, la capacitat humana d’agafar ha permès crear una quantitat extraordinària d’estris al llarg del temps, els quals ens han servit per transformar els productes que hi ha a la natura, fins i tot substàncies que inicialment eren tòxiques, i convertir-los en aliments. Alhora, la parla ha estat cabdal. El llenguatge verbal és bàsic, ja que serveix per transmetre, d’una banda, habilitats i competències i, de l’altra, per acumular informació i coneixements alimentaris de generació en generació. Els processos d’aprenentatge i socialització són els que finalment condicionen les eleccions alimentàries i ens indiquen els aliments que en cada cultura es consideren comestibles o no.
Què és la cultura?
És tot el que nosaltres anem aprenent i transmetent de generació en generació mitjançant el pensament i l’acció humana alhora. És dinàmica i variable al llarg del temps.
Per mitjà de la imitació, l’observació i l’experiència ens introduïm en el món del menjar i la cuina. Des de ben petits anem interioritzant, moltes vegades de manera inconscient, tota una sèrie de normes, valors i pràctiques. A nosaltres ens agraden determinats productes perquè els hem tastat de petits i, precisament, en rebutgem d’altres perquè el gust o l’aroma que tenen no formen part del nostre repertori. Molts d’aquests valors, normes i pràctiques es van adquirint des de ben petits. La cultura comença en el moment en què naixem: aprendre a menjar amb cullera en lloc de fer-ho amb les mans directament.
Una norma és un comportament generalitzat en el si d’una societat o una cultura.
Pel que fa als comportaments alimentaris, la cultura actua establint regularitat, establint especificitat i donant identitat.
La regularitat que la cultura dóna a l’alimentació depèn de l’establiment i l’acceptació de convencions i normes. Aquestes normes poden ser socials, culinàries o dietètiques.
En la nostra cultura, seure a taula per fer l’àpat del migdia és normatiu (habitual). Hi ha cultures en què dones i homes mengen separats o en torns diferents. Això forma part de les diferents maneres de viure i entendre els rols i les jerarquies intergèneres. Paral·lelament, les normes alimentàries i culinàries marquen la composició dels menjars, l’estructura, les tècniques, els horaris, etc. Les normes dietètiques, en canvi, fan referència al que, en un moment donat, es considera bo o dolent per a la salut.
La cultura també dóna especificitat a l’alimentació (cuina catalana i cuina xinesa). Però també hi ha elements de cada cuina que són compartits (cuines dels pobles de la Mediterrània).
La cuina no només és el fet de preparar els aliments, sinó que és un procés que comença amb la selecció i la producció dels aliments que hi ha a la natura, la manipulació que reben i l’aplicació de tècniques per fer-los comestibles, la combinació d’ingredients i les normes que se segueixen durant totes aquestes fases, inclosa la del consum mateix. Totes les pautes culinàries contribueixen a disminuir el risc inherent que coexisteix amb la condició d’ésser omnívor: la necessitat de diversificar les fonts alimentàries.
A més a més, la cuina dóna identitat. El fet de disposar d’una cuina pròpia ens fa neòfobs davant d’altres alternatives i com més s’allunyen de les normes, les textures, les aromes i les combinacions habituals, més ens costa acceptar-les. Tot i que hi ha persones clarament neòfites, en el sentit que els agrada tastar tot el que és nou, una bona part de la població hi estableix certes distàncies. Això es veu molt bé en el comportament dels nens. Possiblement els nens són els que potencialment expressen millor aquest sentiment de rebuig davant d’un aliment que no els és familiar. La familiaritat és cabdal en l’acceptació dels aliments. Per això és habitual que, quan es posa davant d’un infant un plat que no ha tastat mai, el comenci a mirar, a regirar i a olorar abans de decidir-se a tastar-lo. Per més que els pares insisteixin que el tasti i li assegurin que és bo, l’infant tendirà a mostrar-se desconfiat envers l’aliment.
Condicionants socials en l’alimentació
En un mateix context social les persones mengen de manera diferent.
Les variables més rellevants que expliquen la diversitat alimentària des del punt de vista intracultural són l’edat, el gènere, la classe social, l’origen ètnic o l’estructura familiar, entre d’altres.
En cada grup d’edat la cultura va associant unes pràctiques alimentàries i uns consums alimentaris específics. Per exemple, el període de la lactància és el període en què l’alimentació dels infants està basada en el consum de llet materna (o artificial). En la nostra pròpia cultura, si observem l’evolució dels patrons d’alletament, comprovem que ha canviat força en els darrers quaranta anys. Les mares han passat de donar el pit durant dos anys seguits a fer-ho durant els tres o quatre primers mesos de vida de l’infant. Hi ha societats en què les mares deixen de donar el pit i d’alletar els infants en el moment que arriba un altre fill i això pot passar tres o quatre anys més tard. En altres cultures, es passa directament de l’alletament matern a introduir en l’alimentació de l’infant el menjar dels adults, sense fer cap tipus de transició (aromes, textures, ingredients).
-

- La família i les escoles són les dues institucions que més directament "alimenten" els infants, tant en el sentit material −els ofereixen els aliments per menjar− com en el sentit informatiu i en el sentit formatiu −decòrum, normes alimentàries, creen-ces, ritus, etc−. Les actituds vers el menjar per part dels pares i dels educadors determinen, en gran mesura, l’experiència que tenen els infants amb relació a la seva alimentació.
L’escola i la família són institucions rellevants en l’àmbit de l’educació alimentària dels infants.
En l’àmbit familiar es fixa un primer patró. La persona responsable de l’alimentació domèstica, que habitualment ha estat la mare, encara que avui aquesta responsabilitat pot compartir-se amb altres persones (pare, avis, cangurs, etc.) tendeix a servir els mateixos menjars d’una forma més o menys regular. Tenir un patró més o menys fix permet a la persona responsable del menjar facilitar la presa de decisions i cercar el consens entre els comensals. Encara que es pot modificar puntualment aquest patró bàsic, els mètodes de preparació o el tipus d’àpats es van repetint, fent excepcions durant els dies festius i/o “especials”.
Avui, però, hi ha altres factors estructurals que incideixen en el procés d’enculturació alimentària, els quals contribueixen que la institució familiar, essent important, no sigui l’única. Dintre d’aquests factors cal assenyalar l’ampliació de l’escolarització, la progressiva incorporació de la dona al mercat de treball remunerat o l’increment de la restauració. Aquests factors han fet que precisament l’escola i particularment els menjadors escolars siguin una altra institució que entra en la vida dels infants cada cop més aviat. Tant l’alimentació que es desenvolupa a casa com als menjadors col·lectius constitueix la base de la socialització alimentària infantil.
Respecte la influència dels iguals: els infants no només són receptors dels gustos dels pares, sinó que com a “consumidors” esdevenen agents actius i fan que els progenitors incorporin productes demanats pels infants que han conegut a través dels iguals, dels mitjans de comunicació o de la restauració. Aquest fet, per exemple, s’observa molt clarament en els grups d’immigrants o minories ètniques establertes a les nostres societats, especialment en les segones generacions. Els infants acostumen a actuar com a vectors del canvi alimentari dintre de les famílies, de tal manera que van incorporant productes i pràctiques que ells han après a l’escola o dels grups d’iguals. Aquest procés d’enculturació i de socialització alimentària vertical i/o horitzontal, de dalt a baix o a la inversa esdevé un fenomen habitual.
La nostra forma de vida determina, en gran mesura, la nostra manera d’alimentar-nos, si es vol canviar els hàbits alimentaris, s’hauran de canviar determinats patrons socials que en son, en gran mesura, la causa. No s’ha d’oblidar que mengem com vivim.
Importància de l’alimentació en el creixement i desenvolupament físic de l’infant
Els hàbits alimentaris influeixen en el desenvolupament de l’individu abans de nàixer, per això és molt important que la dona embarassada tingui cura del seu cos i de la seva salut per poder facilitar un correcte desenvolupament de l’embaràs i posteriorment del fill/a.
L’alimentació de la dona embarassada ha de ser sana i equilibrada, hi ha d’haver una proporció entre els hidrats de carboni (sucre, pa i fècules), els greixos i proteïnes (llet i derivats, carn, peix), els minerals i les vitamines. A més, s’han de realitzar els àpats a les hores que toca. Si l’alimentació de la mare no és l’adequada, pot afectar i perjudicar la maduració i el creixement fetal. De fet el consum d’alcohol, tabac, etc. durant l’embaràs fa augmentar el risc de tenir un part prematur i a més retarda el creixement del fetus.
S’ha de prendre consciència que no s’ha de menjar per dos sinó per a dos.
En el moment del naixement, el nounat sofreix uns canvis importants en el seu medi de vida. Aquests canvis fan referència a l’alimentació i a la respiració. Quan s’interromp la connexió del nadó amb la placenta, aquest ha de començar a respirar de forma independent. Amb el naixement també perd la protecció que tenia quan estava a dintre de l’úter matern, necessitarà la cura dels seus pares per poder sobreviure, se li ha de facilitar el menjar, s’ha de tenir cura de la higiene, ha de tenir unes condicions ambientals confortables. Si no té, per exemple, una alimentació equilibrada, adequada, pot ser que l’infant tingui dèficits importants en la talla, en el pes, en el desenvolupament cranial i en la maduració òssia.
Els ritmes de creixement i desenvolupament en l’ésser humà no són constants, hi ha períodes en que tenen lloc molts canvis de forma accelerada i d’altres de relativa calma. Així en els períodes prenatal, i durant el primer any de vida, els canvis es produeixen molt ràpidament, però a poc a poc es van alentint a mesura que els infants van creixent i desenvolupant-se i tornaran a ser més ràpids en el període de l’adolescència.
La dona embarassada no ha d’ingerir cap tipus de medicament que no sigui degudament prescrit pel metge que li controla la gestació.
També hem de tenir present que cada infant és únic; per tant, el ritme de creixement i desenvolupament serà diferent d’un infant a un altre.
El creixement...
… és un procés que es refereix als diferents canvis físics que es produeixen en l’infant des del moment en què s’ha produït l’embaràs. Les seves característiques més importants són l’augment de les dimensions del cos i la modificació que es duu a terme en les proporcions de l’organisme.
Des del punt de vista de l’alimentació, en els períodes de major creixement, les necessitats de nutrients seran majors que en els períodes de relativa calma.
Un primer factor que determina el creixement és el genètic, però no és l’únic. Hi ha un conjunt ampli de factors que afecten el creixement, com són els factors nutricionals, endocrins i ambientals, entre d’altres. Quan aquests factors es troben dins de la normalitat, la talla que assoleix l’individu és la que té determinada genèticament; llavors el seu creixement es considera normal.
La talla baixa normal...
… és una forma de creixement diferent que segueix patrons de creixement familiar. És una variant normal del creixement i no es tracta de cap malformació o malaltia.
Amb el creixement tenim un reflex de l’estat de salut que presenta l’infant. S’ha d’estar alerta amb les anomalies que es puguin apreciar en el creixement, ja que poden ser indicadors que hi ha alguna cosa que no té un funcionament prou correcte. El pediatre realitza exploracions a l’infant per detectar possibles anomalies.
Durant els primers anys de vida i en l’adolescència les necessitats d’energia i d’alguns nutrients com les proteïnes és molt gran, per la qual cosa el risc d’hipocreixement d’origen nutricional és més gran. La mala nutrició produeix en general un alentiment o detenció del creixement. Si aquesta es manté durant molt de temps, ocasionarà una talla baixa que durarà sempre, si només dura un període curt de temps no tindrà repercussió en la talla final i l’infant aconseguirà una talla final normal.
La talla baixa patològica...
… és aquella en què la velocitat de creixement és anormal i condueix a una talla final baixa. És menys comuna que la talla baixa normal. Una de les possibles causes pot ser per una mala nutrició.
La nutrició influeix com un motor del creixement i, per tant, la desnutrició o la mala nutrició provoca una disminució de la velocitat de creixement.
Una alimentació adequada afavoreix que el desenvolupament físic i intel·lectual siguin correctes.
El desenvolupament...
… és un procés de canvis psicològics de tipus qualitatiu com a conseqüència de la interacció amb l’entorn i que afecten la manera que tenim de sentir, pensar i també en la forma de comportar-nos i actuar.
Els nadons, viuen l’aliment com una de les primeres formes de relació amb el món adult. I per tant, per mitjà de l’alimentació manifesten una gran quantitat de trets particulars respecte a les seves experiències primeres. Les relacions socials a vegades són positives, però a vegades són negatives. I aquesta felicitat o contrarietat, els infants les poden manifestar mitjançant el menjar. Quan l’infant menja, no només està assaborint els aliments, sinó tot allò que el menjar significa per a ell en termes de familiaritat, en termes de sentiments, d’emocions i en termes relacionals. Alguns psicòlegs han plantejat que, quan hi ha un rebuig del menjar sistemàtic per part de l’infant, la raó pot trobar-se menys en els aliments en si mateixos que en les relacions establertes entre les persones que tenen cura d’ell i el mateix infant. En qualsevol cas, el menjar consumit durant els primers anys de la vida i els diferents significats que se li va associant probablement esdevé el patró bàsic amb el qual després el nen seleccionarà i/o rebutjarà els aliments al llarg de la seva vida. Això no vol dir que allò que s’assenta durant aquests primers anys de vida no es pugui modificar al llarg del cicle vital.
Les primeres experiències, relacions al voltant de l’alimentació influiran en el desenvolupament posterior.
La maduració...
… és un procés de canvis biològics que es produeixen en un organisme fins a arribar a completar la seva funcionalitat. Aquests canvis es produeixen automàticament sense cap tipus d’aprenentatge.
El nadó, al nàixer, presenta immaduresa respecte els mecanismes de regulació de la gana, els processos digestius (enzimàtics i d’absorció), les reaccions de transformació metabòlica, la filtració renal, el sistema immunitari, etc.
En relació a l’aparell digestiu en el moment del naixement els òrgans i sistemes del nadó presenten en general una immaduresa funcional. Per poder atendre les necessitats d’aquest nou ésser, els òrgans hauran de madurar ràpidament a partir del moment del part. Aquest procés serà molt important al llarg del primer any de vida del nadó.
Inicialment l’aparell digestiu està preparat per a la ingestió de la llet. En aquest acte, hi té un paper important la saliva.
L’estómac va creixent progressivament en capacitat i funcionalitat. En el naixement la capacitat de l’estómac és inferior a 100 cc, però en finalitzar el primer any és quasi de 300 cc. La funcionalitat també augmenta, de manera que amb el temps es podran anar introduint aliments nous en la dieta del nadó.
La saliva és un líquid que ajuda a la deglució i a la masticació dels aliments.
La immaduresa funcional de l’aparell digestiu que presenta l’infant després de néixer li pot provocar durant els primers mesos de vida dolors i molèsties com per exemple els còlics, les regurgitacions, el singlot, les deposicions freqüents. També durant el primer any de vida el fetge assolirà la seva funcionalitat.
L’antropometria...
… és la branca de l’antropologia que estudia les mesures de les diferents parts del cos humà i en determina les proporcions.
El ritme de creixement i desenvolupament de l’infant en el primer any de vida és vertiginós; alguns paràmetres antropomètrics orienten i serveixen per comprendre per què les necessitats nutritives en aquesta etapa són proporcionalment tan superiors a les de la persona adulta:
- Pes: durant el primer any de vida es triplica el pes del naixement.
- Talla: passa dels 45-50 centímetres (cm) quan neix a 75-80 cm el primer any de vida, mentre que el segon any només augmenta uns 20-25 cm, i després 7-10 cm per any.
- Cervell: durant els primers quatre mesos, el seu volum augmenta a raó de dos grams al dia.
- Dentició: normalment comença sobre els 6-8 mesos. Si la sortida de les dents es retarda i no s’observen problemes de creixement ossi es pot tractar d’una característica genètica familiar.
El desenvolupament de la dentició
-
- Dents de llet.
L’aparició de les dents és una de les primeres manifestacions externes que produeix la maduració òssia. El nounat quan neix no presenta cap dent. La dentadura completa de l’infant està composta per 20 peces que sortiran progressivament. Aquesta dentició anomenada de llet és temporal i amb el temps s’anirà substituint per les dents definitives, aquesta està formada per 32 dents (8 incisives, 8 premolars, 4 canines i 12 molars).
En la taula i taula es mostra la cronologia en l’aparició de les dents. Aquestes edats són aproximades, hi pot haver una diferencia entre 3 a 6 mesos segons cada infant.
-
- Dents definitives.
| Edat | Edat | Dents |
|---|---|---|
| 6 a 12 mesos | 8 incisives | 8 |
| 12 a 18 mesos | 4 primers premolars | 12 |
| 18 a 24 mesos | 4 canines | 16 |
| 24 a 30 mesos | 4 segons premolars | 20 |
| Dents permanents | Edat (mandíbula-inferior) | Ordre aparició | Edat (maxil·lar superior) | Ordre aparició |
|---|---|---|---|---|
| Incisiu central | 6 a 7 anys | 2 | 7 a 8 anys | 2 |
| Incisiu lateral | 7 a 8 anys | 3 | 8 a 9 anys | 3 |
| Canines | 9 a 10 anys | 4 | 11 a 12 anys | 6 |
| Primer premolar | 10 a 11 anys | 5 | 10 a 11 anys | 4 |
| Segon premolar | 11 a 12 anys | 6 | 11 a 12 anys | 5 |
| Primer molar | 6 a 7 anys | 1 | 6 a 7 anys | 1 |
| Segon molar | 11 a 13 anys | 7 | 11 a 13 anys | 7 |
| Tercer molar | 17 a 21 anys | 8 | 17 a 21 anys | 8 |
L'ordre i el temps...
… d’erupció de les dents permanents no sempre serà igual en tots els nens, pel que s’ha de tractar d’evitar fer generalitzacions i de preocupar-se si un infant no ha seguit el temps o la seqüència “normal” d’erupció de les seves dents primàries i/o permanents, però si s’altera la seqüència d’erupció de les dents permanents, és molt probable que l’infant tingui problemes d’apinyament.
L’ordre d’aparició de la dentició és del maxil·lar inferior al superior i des del centre als costats. La primera dent que apareix és una incisiva i acostuma a sortir al voltant del cinquè o sisè mes.
Durant el primer any l’infant anirà completant les dents incisives inferiors, les superiors i les laterals superiors i inferiors, després apareixeran les primeres premolars superiors i inferiors, les canines superiors i inferiors i més tard les segones premolars inferiors i superiors. La primera dentició es completarà al voltant dels dos anys o dos anys i mig. Aquest fet permetrà a l’infant ampliar la varietat d’aliments, ja que gràcies a les dents ho podrà mastegar gairebé tot.
Les dents de baix tendeixen a sortir una mica abans que les mateixes dents (les seves contraparts) de dalt (per exemple, els incisius centrals inferiors surten abans que els incisius centrals superiors). També, els nens tendeixen a tenir l’erupció de les dents de llet després que les nenes (un o dos mesos com a molt).
El procés de dentició és dolorós. Durant aquest període l’infant n’acusarà les molèsties. Pot ser que tingui menys gana del normal, que el ritme de son estigui alterat, que es trobi més inquiet i que puntualment li augmenti la temperatura corporal. El que haurem de fer és donar-li objectes que pugui mossegar, aliments més durs o objectes que estiguin freds per alleugerir el dolor.
Les nenes normalment s’avancen als nens en l’erupció o “aparició” de les seves dents permanents.
Aproximadament cap als cinc o sis anys començarà el canvi de dentició del que s’anomena dents de llet per la dentició definitiva. Arribat aquest moment, l’alimentació ja podrà ser la mateixa que la d’un adult.
No tots els infants són iguals i no en tots apareixen les dents a la mateixa edat.
Si el nen s’endarrereix per més de 6 mesos en l’aparició de les seves dents de llet, cal avaluar si pateix d’hipopituïtarisme, hipotiroïdisme, o Síndrome de Down. Si s’endarrereix per més de dos anys en la seva dentició permanent, el mateix ha de ser avaluat.
La càries dental infantil
Malgrat que les estadístiques de càries dental en la població infantil mostren un descens des de la dècada dels 80 gràcies a diverses campanyes d’educació per la salut, val a dir que encara preval més del que seria desitjable.
El principal culpable de la càries és un bacteri anomenat Streptoccoccus mutans. Malgrat això hi ha altres factors que es correlacionen amb el desenvolupament de la càries en els infants tan diversos com els problemes durant l’embaràs, naixement prematur, diabetis materna, al·lèrgia… A més, una dieta alta en sal o baixa en ferro i l’ús de xumet també poden afavorir l’aparició de càries dental. També cal evitar els biberons untats amb mel o sucre, les begudes dolces abans de dormir i els dolços en general.
Cal recordar que els nadons poden desenvolupar càries, i que el millor remei per la càries dental és una detecció a temps. Així, les revisions dentals són importants, ja que les càries recents no es detecten a primer cop d’ull i es fa necessari mètodes específics per detectar-les. Els nadons i infants petits amb càries a les dents de llet, solen desenvolupar-ne també en les seves dents definitives. És molt important, doncs, des d’edats molt primerenques, que els nadons duguin una alimentació equilibrada i una higiene dental correcta.
La millor època per iniciar una correcta higiene dental és amb l’aparició de la primera dent. Es realitza amb un dit embolicat amb una gasa, recorrent les genives superiors i inferiors de darrere cap endavant, així com el paladar, la llengua i les galtes per dins. No és desagradable pel nadó. També existeixen productes especialitzats per la higiene dental del nadó. Es pot continuar amb la gasa fins que apareix el primer queixal, moment en què podem començar a utilitzar el raspall de dents.
Les dietes adequades a les diferents necessitats nutricionals dels infants de 0 a 6 anys
Durant els primers anys de vida, l’alimentació de l’infant depèn dels adults amb els quals conviu. L’infant té unes necessitats nutritives diferents segons l’edat. Val a dir que l’acte de menjar és essencial tant per al creixement com per al desenvolupament harmònic i l’establiment d’una relació socioafectiva òptima entre l’infant i l’adult, i també entre els infants mateixos. L’alimentació és, al començament, la font principal de relació amb el món. Des del moment que neix, l’infant passa per diferents fases alimentàries: des que s’alimenta exclusivament de llet fins que pot participar dels àpats que fan els altres membres de la família.
L’infant necessita una gran aportació d’energia i nutrients, perquè es troba en període de creixement i desenvolupament. Podem considerar que la dieta dependrà tant d’aquestes necessitats nutritives com de les característiques maduratives. En qualsevol cas, però, la seva alimentació, com l’alimentació adulta, ha de ser equilibrada.
Per necessitats bàsiques s’entén la quantitat de calories, proteïnes, greixos, hidrats de carboni, vitamines, minerals i aigua que un individu necessita per aconseguir el creixement i el manteniment del seu organisme. Aquestes necessitats se satisfan amb una dieta equilibrada i variada.
La dieta equilibrada és la que s’adequa al desgast i a les característiques de cada organisme, que permet un desenvolupament harmònic i sa i prevé l’aparició de trastorns i malalties derivats d’una alimentació incorrecta.
La ingesta diària s’ha de distribuir en 3-5 àpats. Per tant, perquè la dieta de l’infant sigui equilibrada, ho ha de ser en el conjunt de tots els àpats.
La base d’una bona alimentació està assegurada si cada dia es consumeixen aliments dels cinc grups que componen la piràmide alimentària.
Una alimentació correcta té les característiques següents:
- És variada, és a dir, inclou els 5 grups d’aliments.
- És suficient, la quantitat està en relació amb el període de la vida, activitat i treball que desenvolupa l’individu.
- Està ben distribuïda en intervals variables, no menys de quatre àpats al dia.
- És higiènica perquè es fa seguint certes regles que disminueixen el risc de transmetre malalties infeccioses o tòxiques.
L’alimentació equilibrada ha d’aportar el següent:
- Les calories que proporcionen les fècules i els greixos.
- Les proteïnes que proporcionen la llet, els derivats làctics,els ous, la carn el peix, els llegums i la proteina vegetal en general .
- Els minerals que proporcionen les verdures, la llet, els derivats làctics, els ous, la carn i el peix.
- Les vitamines que proporcionen les verdures, les fruites, els cereals complets, els tubercles i els llegums, malgrat que la llet, els derivats de la llet i les carns també aporten certes vitamines.
L’aportació calòrica ha de ser adequada per mantenir el pes normal, per evitar la malnutrició i l’obesitat. Una alimentació equilibrada s’aconsegueix mitjançant una dieta variada que inclogui un mica de tot, d’entre els 5 primers grups d’aliments i eviti els excessos.
La representació gràfica dels aliments (figura) engloba la diversitat d’aliments que hi ha i permet classificar-los en paràmetres que ajudin a escollir què i com s’ha de menjar. Segons l’aportació nutricional de cada grup d’aliments els podem classificar en aliments bàsics i aliments complementaris.
Els aliments bàsics es divideixen en cinc grups:
Una dieta equilibrada és fàcil d’assolir si es consumeixen aliments variats, sense necessitat de fer càlculs energètics.
- Grup I: llet i derivats de la llet.
- Grup II: carn, peix i ous.
- Grup III: pa i fècules.
- Grup IV: verdures i hortalisses.
- Grup V: fruites fresques.
Els aliments complementaris corresponen als tres grups següents:
- Grup VI: greixos.
- Grup VII: sucres refinats.
- Grup VIII: begudes refrescants i estimulants.
Cal remarcar que els aliments del grup VII i VIII són totalment prescindibles.
Una alimentació equilibrada es basa en una dieta que al llarg del dia inclogui tots els grups d’aliments, en quantitats racionals, en els moments més indicats i d’acord amb l’edat, el sexe i l’activitat de l’individu.
Dietes adequades a les situacions més habituals a la llar d’infants
Per garantir la correcció dietètica dels menús a la llar d’infants, cal que tècnics en alimentació infantil la supervisin i la controlin.
Convé disposar de quatre variants de menús:
1. Dieta del primer any: pel que fa a l’alimentació del primer semestre, la recomanació de l’OMS és que la lactància materna de forma exclusiva s’allargui fins als 6 mesos i, posteriorment, es complementi amb nous aliments. S’aconsella també que la lactància materna es mantingui a demanda fins als dos anys o fins que la mare i/o l’infant ho desitgin. Dels 6 als 12 mesos ja es podrà anar unificant els menjars sense grans problemes. Cal tenir presents tres recomanacions:
Malgrat la introducció progressiva dels aliments no làctics (anomenats beikost), sempre es mantindrà una quantitat diària elevada de làctics, principal font de calci. És aconsellable prendre prop de 500 cc diaris de llet o de derivats equivalents.
Els aliments nous (pel contingut, la preparació o la consistència) s’han d’anar introduint en petites quantitats i com a proposta al costat de l’aliment ja habitual. En la mesura que l’infant els accepti, se n’ha d’augmentar la quantitat, s’han de substituir i s’han d’afegir als aliments anteriors. Per tal de percebre els diferents gustos, s’aconsella que els diversos aliments no es barregin sempre en forma de “batuts de tot”.
La quantitat de greixos poc saludables i d’espècies saboritzants (sal, sucre, etc.) s’han d’evitar, i si s’ofereixen, ha de ser sempre a partir dels 12 mesos i en petites quantitats.
2. Dieta dels anys restants: ha de ser una dieta estàndard, l’infant s’adapta progressivament a una alimentació el més similar possible a l’adulta. Fins als 18-24 mesos, s’han de respectar dues peculiaritats: la normalització progressiva de la consistència i la reducció relativa de greixos. S’aconsella una programació mensual del menú i que els pares la coneguin.
3. Dieta astringent: en el lactant s’ha d’administrar inicialment aigua d’arròs o de pastanaga o bé la fórmula de l’OMS.
Aquesta formula es pot preparar en una farmàcia i es compon dels ingredients següents:
- 3,5 g. de clorur sòdic
- 2,5 g. de bicarbonat sòdic
- 1,5 g. de clorur potàssic
- 4 g. de sacarosa o 20 g. de glucosa
- 1 l. d’aigua
La dieta ens l’haurà d’indicar el pediatre. Atès que la diarrea és un problema freqüent a la llar d’infants, s’ha de disposar de dos tipus de dietes astringents:
- La dieta compactant o astringent estricta: per a l’infant que comença una diarrea. Només està composta per aigua, arròs, pastanaga, plàtan madur, poma i llimona (sense sucre). És adequada fins que millorin les deposicions.
- La dieta de transició: fins que es normalitzin les deposicions, s’ha d’afegir iogurt, carn o peix (cuinat sense oli a la planxa o bullit) i pernil dolç als aliments anteriors.
4. Dieta sense lactosa: és necessària només quan la recomani el pediatre, generalment en casos de diarrea perllongada o bé en cas d’intolerància específica. Aquesta dieta exclou tots els aliments naturals procedents de la llet i els elaborats o conservats que continguin llet o lactosa.
L’alimentació de l’infant de 0 a 6 mesos
En aquesta etapa de la vida, l’infant només s’alimenta de llet, és a dir, el sistema digestiu de l’infant i el seu metabolisme tan sols estan preparats per rebre aquest aliment. La llet més idònia és la materna, ja que aporta tots els nutrients necessaris i també conté una quantitat suficient d’aigua. D’aquesta manera no cal introduir cap altre aliment.
Tindrem en compte les recomanacions del Comitè de Nutrició de la Societat Europea de Gastroenterologia i Nutrició Pediàtrica (EPSGAN: European Society for Paediatric Gastroenterology, Hepatology and Nutrition), que diu que abans dels quatre mesos no s’ha d’iniciar l’alimentació no làctia (complementària) perquè interfereix en la lactància materna i provoca la sensibilització a al·lèrgies alimentàries. Passats els quatre o sis mesos, les funcions digestives del lactant han madurat i les necessitats nutritives requereixen la introducció d’aliments diferents de la llet materna o artificial.
Lactància materna
L’alletament matern és el més indicat per a l’infant. Les característiques d’aquest són les següents:
- S’adapta millor a les necessitats nutritives de l’infant ja que la quantitat de proteïnes que conté està en proporció a les necessitats de l’organisme de l’infant. A més són proteïnes pròpies de l’espècie humana i, per tant, no es produeixen al.lèrgies o altres fenòmens d’intolerància.
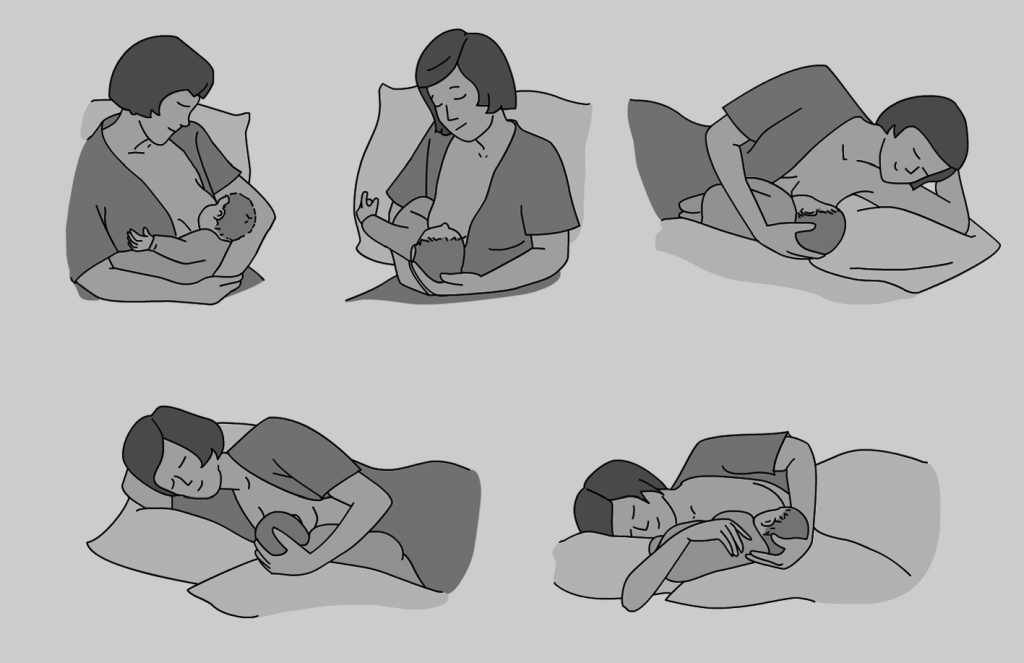
- Afavoreix el contacte i la relació entre la mare i l’infant donant més seguretat emocional a l’infant. En la figura es mostren diferents posicions de la mare i el fill/a en l’alletament.
- Afavoreix el desenvolupament de la musculatura de la cara. La principal funció de la boca en el lactant és la succió. L’infant adapta els llavis al mugró del pit de la mare i manté tancada la boca al seu voltant; amb això es crea una pressió baixa que produeix el buidament del pit. D’aquesta forma disminueix la tendència a la sobrealimentació ja que l’infant deixa de succionar quan està tip.
Els primers dies posteriors al part, es segrega el calostre, que és una llet més rica en proteïnes que la llet madura o definitiva, té un color groguenc i sembla poc concentrada, però el seu valor nutritiu és molt alt. A més, el calostre té dues funcions específiques: protegir la glàndula mamària de les infeccions externes i facilitar l’expulsió del meconi o primera caca del nounat gràcies al seu efecte purificador i laxant. El calostre es va modificant i dóna pas a la llet de transició.
-

- Alletament matern.
L’aparició de la llet de transició va acompanyada de fenòmens locals i generals en la mare, és “la pujada de la llet” i es produeix al cap de set dies del part, aproximadament.
Progressivament, la llet canvia de composició i aporta més greixos i més lactosa (el sucre de la llet), d’acord amb les necessitats nutricionals de l’infant. És per aquest motiu que es diu que la llet de la mare s’adapta a l’infant, cosa que no passa amb la llet artificial perquè té una composició estandarditzada. Cap a les quatres setmanes després del naixement, s’elabora la llet definitiva.
És important no establir un horari rigorós de les preses de llet. El millor és administrar la lactància segons la demanda de l’infant.
L’alletament matern és el mètode més adequat des del punt de vista psicològic i nutricional per satisfer les necessitats alimentícies i afectives del nounat i del lactant ja que està constituïda per hidrats de carboni, proteïnes, greixos, sals minerals i vitamines.
L’OMS i l’Unicef determinen com a imprescindible la lactància materna exclusiva durant els 6 primers mesos del nadó, a més de recomanar seguir amb l’alletament, a la vegada que es comença a oferir al nadó aliments complementaris, fins a un mínim de dos anys. El comitè de lactància de l’Associació espanyola de pediatria coincideix amb la recomanació de l’OMS i l’Unicef.
Lactància artificial
La lactància artificial és la lactància que substitueix l’alletament matern quan aquest no és possible i es realitza amb les anomenades llets o fórmules d’inici, adequades a les característiques de l’infant d’aquestes edats per cobrir les seves necessitats nutritives. Aquestes són llets de vaca modificades per assimilar-les a les llets maternes. N’hi ha de dues varietats: les llets d’iniciació per als primers mesos fins als 4-6 mesos i les llets de continuació, que coincideixen amb l’inici de l’alimentació complementària.
-

- Els diferents tipus de llet d'iniciació i de continuació.
La forma d’administració de la llet al nen/a és per mitjà del biberó. Algunes vegades la llet artificial s’utilitza com a suplement alimentari en nens que mamen però no guanyen prou pes; en aquests casos és millor donar la amb una cullera petita o amb un got, anant en compte perquè no s’ennuegui, ja que si es dóna amb biberó podria passar que l’infant deixés d’agafar-se al pit.
La pauta d’alimentació amb lactància artificial s’ha d’adaptar a les peculiaritats de cada infant i als criteris del seu pediatre.
Igual que en el cas de l’alletament matern, s’ha de procurar el contacte entre l’adult i el nadó. L’infant ha d’estar completament despert. S’ha d’agafar el nadó en braços. La tetina ha de permetre la sortida de llet a goteig i, durant la presa de llet, s’ha d’inclinar el biberó de manera que la tetina quedi plena de llet, així el nadó no s’empassarà aire.
La durada i la freqüència de les preses...
… haurien de ser a demanda de l’infant. Les evidències acumulades demostren que els nadons que regulen les preses per si mateixos guanyen pes més ràpidament.
Si l’infant menja molt ràpid, s’han de fer pauses i procurar que faci rotets per treure l’aire. Un cop l’infant ha acabat de prendre’s el biberó s’incorporarà i s’esperarà que faci el rotet. Tot seguit se seguiran les pautes d’actuació determinades (canvi de bolquers, si escau, posar-lo a dormir…).
Lactància mixta
La lactància mixta és aquella en què l’infant rep llet materna i llet artificial de manera combinada. Sol realitzar-se amb els següents mètodes:
- El mètode alternant és aquell en què en una presa el lactant rep llet materna, i en la següent la llet adaptada. Té l’inconvenient que l’infant estimula poc la secreció làctia, cosa que acaba en hipogalàctia o falta de llet en la mare.
- El mètode coincident consisteix en el fet que en cada presa el nadó rep pit i biberó. Es recomana donar primer el pit i posteriorment la llet artificial triada. Cal tenir en compte que, si se li dóna en biberó, aviat deixarà el pit, ja que és més còmoda la succió del biberó que de la mama. Per tant, s’aconsella donar-li amb cullera, és més pesat per a la mare, però s’obtenen millors resultats per a tots dos, ja que l’infant seguirà prenent el pit.
Existeixen diferents casos en què és aconsellable la lactància mixta, per exemple en casos d’hipogalàcties, que poden ser per causa desconeguda o secundàries; en casos de mastitis del mugró o infecció de la mama i en mares que per motius socials o per feina no poden romandre a casa durant totes les preses.
L’alimentació de l’infant de 6 a 12 mesos
L’alletament matern segons la OMS (Organització mundial de la salut) i la UNICEF (Fons de Nacions Unides per la infància), s’hauria de mantenir fins que l’infant o la mare ho decideixin sense imposar cap límit de temps. Hi han mares que decideixen mantenir l’alletament matern durant alguns anys introduint altres aliments o no. Els estudis antropològics sobre l’alletament matern fan concloure que el manteniment d’aquest és molt variable culturalment. Paral·lelament també hi han mares que a partir dels quatre o sis mesos decideixen anar introduint aliments fins a substituir l’alletament matern. Per a fer-ho de manera equilibrada s’hauria de tenir en compte:
- Cada nou aliment s’introduirà per separat, en petites quantitats que aniran augmentat gradualment a mesura que l’infant l’accepta i el tolera.
- L’aliment nou s’accepta millor si s’ofereix triturat o diluït i entre dos aliments nous es deixarà passar entre una i dues setmanes.
- No s’ha d’aportar més de la meitat dels requeriments energètics diaris.
- La ingesta diària de llet o de derivats làctics ha de ser de 500 ml. per mantenir els requeriments energètics bàsics de calci i àcids grassos essencials.
- Segons alguns autors, es recomanable introduir els aliments amb gluten a partir dels vuit mesos.
El tipus i ordre en la introducció dels aliments addicionals és variable, però s’aconsella començar pels cereals sense gluten, les fruites i les verdures, continuar amb els peixos i les carns i finalment afegir els ous, vísceres i productes elaborats.
Un dels punts més delicats de l’alimentació del lactant és la introducció de nous aliments, essencialment perquè l’aparell digestiu de l’infant no té encara una flora bacteriana adequada que l’ajudi a assimilar correctament els aliments. A continuació s’explica quan i com s’han d’anar introduint els diferents aliments necessaris per a un bon desenvolupament físic i general de l’infant.
Els cereals. S’introdueixen als 6 mesos, mai abans dels sis. Primer seran sense gluten per evitar sensibilitzacions i intoleràncies a aquesta proteïna (el blat, la civada, el sègol i l’ordi contenen gluten; l’arròs i el blat de moro, no) i després s’introduiran els cereals amb gluten. Els cereals contribueixen a l’aportació energètica, són font de proteïnes, minerals, vitamines (tiamina especialment), àcids grassos essencials i hidrats de carboni d’absorció lenta, per la qual cosa permeten més separació entre les preses. No obstant això, en tractar-se d’un aliment calòric, existeix el risc de sobrealimentació si s’abusa del seu consum. Si optem per alimentació amb triturats es poden preparar les farinetes utilitzant la llet habitual i afegir-hi el cereal necessari, mantenint així l’aportament mínim de 500 centímetres cúbics de llet diaris. Si s’opta per baby-led weaning hi ha moltes receptes amb cereals com ara amb la civada.
A partir dels 12 mesos es pot donar pasta més gruixuda com macarrons, que l’infant ja pot mastegar i a partir dels 15 mesos es poden introduir cereals d’esmorzar que no continguin sucre afegit i poc elaborats com magdalenes i pa de pessic o galetes.
Les fruites. Es comença a partir dels 6 mesos. S’han d’emprar fruites variades (taronja, poma, pera, raïm, pruna…) per tal d’educar el gust, i seguir amb les més al·lergògenes com la maduixa i el préssec. Solen introduir-se després d’aconseguir l’acceptació dels cereals, encara que es pot fer al revés, primer la fruita i després els cereals. No s’han d’endolcir amb sucre ni tampoc incorporar-hi galetes. De les dues racions diàries és important que una sigui un cítric.
En les farinetes...
… són menys recomanables els preparats que ja contenen cereals i llet d’origen i es preparen amb aigua, ja que és més difícil calcular la quantitat de llet usada.
A la cultura mediterrània està molt instaurat el fet de prendre fruita com a postres. És important tenir present, però, que ingerir-la just desprès dels àpats pot entorpir la digestió d’altres aliments presos amb anterioritat ja que la fruita fermenta.
A partir dels 6 mesos es pot començar a incorporar la fruita de mida i talls adequats i sempre que es puguin aixafar amb la llengua. Cal evitar fruita com la poma crua o els grans de raïm sencers per risc d’ennuegament.
-

- L'edat per introduir el puré de fruita és a partir dels 6 mesos.
Les verdures i patates. S’aniran introduint a partir dels 6 mesos buscant la seva aportació de sals minerals. Al principi s’han d’evitar les verdures amb alt contingut en nitrats, com la remolatxa, els espinacs, les bledes i els naps, i decantar-se per patates, mongetes verdes, carbassó, etc. i introduir les altres més tard. Es pot afegir una cullera de postres d’oli d’oliva al puré, però mai sal. S’han de coure amb poca aigua i aprofitar el brou de cocció, on queda dissolta part de les sals minerals. A l’inici, es recomana evitar les verdures flatulentes (col, bròquil, nap…) o molt aromàtiques (all, espàrrecs…). Aquestes es poden incorporar entre els 12 i 15 mesos.
A partir de l’any es pot intentar donar una mica de verdura crua que sigui tendra, per exemple, una mica d’enciam. Cal tallar-lo a trossets petits.
Les carns. Són preferibles les menys greixoses, començant pel pollastre i mai abans dels sis mesos, en una quantitat de 10-15 grams per dia i augmentant 10-15 grams per mes, fins a un màxim de 40 a 50 grams. Cal barrejar i batre la carn amb les verdures. Posteriorment s’introdueix la vedella i el xai. Aporten proteïnes d’alt valor biològic, lípids, ferro, zinc i certes vitamines.
El peix. Cal evitar el consum de peix espasa, emperador, caçó, tintorera i tonyina en infants menors de 3 anys pel seu contingut en mercuri, així com evitar el consum habitual de caps de gambes, llagostins i escamarlans o el cos de crustacis semblants al cranc a causa de la presència de cadmi. És convenient començar pels peixos blancs.
Les vísceres (fetge, cervells, etc.) no tenen avantatges sobre la carn magra i aporten excés de colesterol i greix saturat.
Els ous. Mai crus. Es poden introduir a partir dels 6 mesos. En casos d’al·lèrgia previa es recomana intoduir primer el rovell cuit, que és la part més al·lèrgena, i no introduir un aliment nou durant els 5 dies següents. Després es fa el mateix amb la clara. L’ou pot substituir la carn, i se’n pot prendre una unitat petita o mitjana al dia. El rovell és bona font de greixos, àcids grassos essencials, vitamina A, D i ferro. La clara aporta principalment proteïnes d’alt valor biològic, entre les quals hi ha l’ovoalbúmina, que té una gran capacitat de provocar al·lèrgies.
Els llegums. Es poden prendre a partir dels 6 mesos, sempre i quan estiguin ben cuits. Si es barregen amb arròs o altres cereals, substitueixen la carn, i es poden prendre 30 grams en cru (60-70 cuits) al dia. Després del pèsol, els més ben tolerats són les llenties. Les mongetes seques es poden deixar per a més endavant i finalment s’introduiran els cigrons. Les faves tenen una pell molt gruixuda. Cal assegurar-se que els llegums tinguin una textura adequada, en cas que s’opti per alimentació amb sòlids o baby-led weaning. Els pèsols es poden donar aixafats amb la forquilla.
L’ovoalbúmina és una proteïna que es troba essencialment a la clara de l’ou i pot provocar al·lèrgia alimentària.
El iogurt. Es pren a partir del novè-desè mes, natural sense ensucrar, en petites quantitats.
Sucres refinats, mel i altres dolços. No és recomanable el consum de sucre, ja que la dieta de l’infant té una aportació adequada d’hidrats de carboni. És molt important no alimentar els lactants amb mel ni xarop de blat de moro ja que aquests aliments s’han identificat com les úniques fonts dietètiques de les espores del Clostridium botulinum i, en aquesta edat, no tenen la immunitat per resistir el desenvolupament d’aquestes espores causants del botulisme.
L’aigua. Mentre el lactant rep només llet materna o fórmula adaptada, no sol necessitar líquids addicionals, excepte en situacions extremes de calor o pèrdues augmentades (febre, diarrea). En canvi, quan s’introdueix una alimentació complementària, com que suposa una càrrega renal superior de soluts (substàncies dissoltes en líquid: sals minerals, glucosa…), no n’hi ha prou amb els líquids aportats per la llet i altres aliments i s’ha d’oferir a l’infant aigua amb freqüència.
El botulisme és una malaltia provocada per la ingesta de la toxina elaborada pel bacteri Clostridium botulinum.
La llet de vaca. Mai s’introduirà abans de l’any, i quan s’inclogui en la dieta haurà de ser sencera, pel seu aportament de vitamines liposolubles i greixos, llevat que hi hagi alguna recomanació mèdica que especifiqui una altra cosa. S’aniran incorporant, de manera gradual, diversos derivats de la llet, com el formatge.
El període transicional va dels 6 mesos fins a l’any, aproximadament. Durant aquest període s’inicia la diversificació d’aliments (alimentació complementària) amb aliments diferents de la llet, que es van introduint progressivament. Els nous aliments s’han de preparar de forma adequada en consistència i quantitat per a no sobrepassar el ritme de maduració digestiva i renal, així com el progressiu desenvolupament neuromuscular. Aquest últim li permetrà conèixer els aliments, mastegar-los i distingir sabors, olors i colors d’aquests.
Aquest període ha d’afavorir el desenvolupament dels sentits, aprofitant l’ampliació d’aliments per a passar de la succió a la cullera, la qual cosa li permetrà assaborir millor i canviar la textura, de líquid a triturat i quan tingui dents a trossejat. D’aquesta forma, cap als 18 mesos l’infant és capaç de conèixer els aliments bàsics i els sabors fonamentals: dolç, salat, àcid i amarg.
En la taula es detalla un exemple de menú per a infants de 6-8 mesos. Val a dir que el menú concret dependrà en cada cas de les característiques i les necessitats dels infants.
| 6 mesos | 8 mesos | |
|---|---|---|
| A demanda | Llet materna o adaptada | Llet materna o adaptada |
| Esmorzar | Sis cullerades soperes de farinetes de cereals sense gluten i llet de continuació, en total 200 ml | Pa amb oli |
| Dinar | Puré de verdures amb patata, tapioca o sèmola de blat de moro i 1 cullerada petita d’oli cru (200 ml, més o menys) | Verdures amb patata i trossets de pollastre |
| Berenar | Puré de fruita amb un volum de 180 ml, més o menys | Plàtan |
| Sopar | Uns 200 ml de llet de continuació amb farinetes de cereals sense gluten | Arròs amb verdures |
Fruita fresca. Es recomana menjar fruita fresca del temps. Es sol oferir per esmorzar, berenar o per postres.
Si s’opta per puré de fruita, s’ha d’utilitzar fruita fresca i madura (però que no ho sigui massa). Al principi s’utilitza plàtan, poma, pera. Per preparar el puré de fruita s’ha de pelar tota la fruita, sense les llavors, col.locar-la en un recipient, afegir-hi el suc de taronja i triturar amb la batedora fins a aconseguir un puré amb una certa consistència pastosa. Cal que es consumeixi immediatament després de la seva preparació, per tal d’evitar que s’oxidin les vitamines de la fruita en contacte amb l’aire.
-

- Aliments necessaris per elaborar el puré de fruita.
Puré de macedònia per a un infant de 6 mesos
Els ingredients necessaris per un puré de macedònia per a un infant de 6 mesos són:
- ¼ de pera madura
- ¼ de poma
- ¼ de plàtan
- ½ pruna
- suc de taronja
- suc de llimona
La preparació consisteix a netejar i pelar totes les fruites, tret de la taronja i la llimona, es trituren juntes i al final s’hi afegeix el suc de la taronja i una mica de suc de llimona.
Farinetes. Aquestes farinetes es troben en pols en el mercat. Per preparar-les es barreja el producte, els cereals en pols (mesurat amb una cullereta) amb l’aigua i la llet. Les quantitats són especificades pel pediatre, tot i que l’envàs del producte també ho indica. També es poden prendre amb el biberó, en aquest cas, s’han de fer més líquides.
-

- El puré de verdura substitueix una presa de biberó en la dieta de l'infant.
Purés de verdura amb carn. La carn que s’utilitza ha de ser magra, de pollastre o de vedella, cuinada sense sal, amb una petita quantitat de verdures (porros, mongeta verda, patates, bledes, etc.), que han d’estar ben rentades. Un cop cuits tots els ingredients, s’hi afegeix una mica d’oli d’oliva cru i es tritura fins a aconseguir una barreja homogènia.
Aquest tipus de purés es poden donar a l’infant cap al 6è mes de vida. A partir de l’any, es poden realitzar canvis amb diferents verdures, carns o peix (que es prepararan seguint la mateixa tècnica). Així l’infant s’anirà acostumant a nous i diferents sabors.
Crema de pollastre amb pastanaga
A continuació es mostra un exemple específic de crema de pollastre amb pastanaga per a un infant de 6 a 9 mesos. Els ingredients necessaris són:
- 20 g de carn de pollastre
- 50 g de pastanagues
- 80 g de patates
- 50 g de ceba
- el brou de la cocció
- 1 cullerada de postres d’oli d’oliva
Per elaborar-lo es bull la pastanaga amb les patates i la ceba. Es cou la carn a la paella amb una mica d’oli. Es tritura tot plegat amb una part del brou, procurant que quedi una textura espessa i s’hi afegeix la resta d’oli cru.
Puré de verdura amb peix. La introducció del peix en l’alimentació de l’infant es fa molt més tard, cap als 8-9 mesos i s’ha d’iniciar amb la introducció del peix blanc (lluç, rap…).
Puré de verdura amb peix
Un exemple específic és el puré de patata i pèsols amb lluç per a un infant de 9 a 12 mesos. Els ingredients necessaris són:
- 100 g de patates
- 20 g de pèsols
- 50 g de lluç
- 50 g de ceba
- 1 cullerada de postres d’oli d’oliva
Per elaborar-lo es posen les patates en un recipient amb l’aigua freda i quan trenquen a bullir s’hi afegeix la ceba i els pèsols. Un cop enllestit això, es tritura fins a obtenir un puré. Es cou el peix a la planxa amb una gota d’oli. Es talla a trossos petits i es vigila que no hi quedi cap espina, i se serveix per sobre del puré amanit amb l’oli restant.
A grans trets, podríem definir una sèrie de consells que s’han de tenir en compte en l’alimentació de l’infant en el primer any de vida:
- És important no donar aliments a l’infant fora de l’horari de menjar.
- S’han d’introduir els nous aliments en quantitats petites. S’observarà sempre si els digereix bé o si es produeixen anomalies: vòmits, diarrees, etc.
- Cal que l’infant s’habituï a les infusions.
- L’aire, el sol i l’aigua són també “aliments” i no convé descuidar-los.
- Cal acostumar l’infant als sucs de fruites i verdures crus. Si no li agrada el gust, es barrejaran aquests sucs amb els purés de verdures i fruites poc abans de consumir-los.
El Baby-Led Weaning o alimentació complementària a demanda
A partir dels 6 mesos d’edat, quan els infants ja estan preparats per seure ells sols i començar a mastegar, moltes famílies es decideixen per introduir el mètode alternatiu d’alimentació complementària a demanda o Baby-Led Weaning. Aquest mètode s’introdueix complementant-lo amb la lactància materna a l’inici i consisteix en la introducció del menjar sòlid, de manera que el propi infant mengi sol. Per fer això, l’infant ha de seure amb la resta de comensals a taula i menjar pràcticament el mateix que els adults, o gairebé, trossejat o tallat a tires a l’inici per evitar que s’ennuegui. L’infant comença menjant amb les mans, per passar a utilitzar els coberts quan ja està preparat.
Alguns dels beneficis que aporta aquest mètode segons els seus defensors són:
- En aquest mètode l’infant descobreix les noves olors, sabors, i textures ell mateix.
- El fet d’experimentar fomenta la seva autonomia i la confiança en ell mateix.
- Evita situacions desagradables d’empènyer l’infant a menjar quan no vol. L’infant només menja el que vol ja que aquesta alimentació es completa a l’inici amb la lactància.
- L’infant desenvolupa habilitats motrius alhora que descobreix els aliments, com ara la coordinació oculomanual i la masticació.
- L’infant seu amb els adults, menja el mateix en la mesura del possible i els imita en els comportaments a taula, gaudint d’una estona lúdica, d’aprenentatge i descobriment.
L’alimentació de l’infant d’1 a 3 anys
El nen, una vegada superat el primer any o època de lactant, ha d’incorporar-se a poc a poc a la dieta familiar comuna, seguint uns patrons que influiran decisivament en els seus hàbits d’alimentació futurs.
A partir de l’any i fins als 6-7 anys. És l’etapa en què els mecanismes fisiològics i immunitaris van madurant fins arribar a nivells cada cop més eficaços. I per tant la seva dieta pot ser semblant a la dels adults. Per tant, la dieta serà variada i completa. L’infant s’ha d’acostumar a menjar de tot, ja que una dieta variada estimula la seva gana, cobreix les seves necessitats nutritives i conforma uns hàbits nutricionals adequats per al futur.
A partir dels 12 mesos, cal incloure en la dieta del nen aliments amb una textura més grossa per anar acostumant-lo a àpats trossejats. Per començar, s’oferiran aliments aixafats amb la forquilla i s’anirà canviant cap al trossejament petit. Tot això, depenent de cada nen i de la seva rapidesa per aprendre a mastegar. L’objectiu és que en arribar als 18-24 mesos, el nen mengi aliments trossejats. A més, representa l’inici del període de consolidació dels hàbits alimentaris i de l’adaptació als quatre sabors bàsics.
Cap als divuit mesos a l’infant li agrada cridar l’atenció i que estiguin per ell, per això és molt freqüent que digui no a tot; és una fase de maduresa psicològica per la qual ha de passar. És possible que a l’hora de menjar es negui a prendre un determinat àpat que fins ara volia. Això forma part d’aquesta etapa negativa i no se n’ha de fer gaire cas i tampoc obligar-lo a menjar. Les preferències alimentàries poden anar canviant constantment i a través de les menjades el nen/a pot sentir un cert plaer en manipular els adults; per això no se li ha de seguir el joc.
El llenguatge es desenvolupa de manera notable, pot anar adquirint més vocabulari coneixent el nom dels aliments.
Cap als 2 anys, ja té 16 dents. És capaç de menjar tot sol un plat de puré i prova de menjar amb forquilla, punxant trossos d’aliments i portant-los a la boca. Pot beure aigua i altres líquids, subjectant el got sense ajuda. S’ha de deixar que el nen mengi sol i ajudar-lo quan disminueixi el seu interès durant l’àpat.
Cap als 2-3 anys, cal que arribi a la consolidació definitiva d’uns hàbits alimentaris correctes. L’infant ha de ser capaç de menjar de tot i de mastegar-ho. S’ha de potenciar el sabor original dels aliments i no disfressar gaire els gustos amb barreges, així coneixerà millor els menjars. Gairebé ja no queden aliments per introduir, el grau de maduresa digestiva de l’infant és equiparable a la de l’adult i, per tant, pot menjar de tot.
Els infants, cap als vint-i-un mesos, són capaços de demanar menjar a través de la parla.
El menú més adequat
Els primers plats poden ser generalment a base d’arròs, pasta, verdures amb patata o llegums en puré. El valor nutritiu d’aquest primer plat radica en la seva contribució energètica, perquè aporten hidrats de carboni complexos. És important acostumar els infants a prendre’n perquè les necessitats energètiques són les primeres que s’han de cobrir si es vol que les proteïnes dels aliments del segon plat compleixin en l’organisme la funció de formar teixits i afavorir el creixement. Si això no es té en compte, l’organisme utilitzarà les proteïnes per resoldre les seves necessitats energètiques i es portarà a terme una alimentació desequilibrada.
Els segons plats han de ser sobretot a base de carns, derivats càrnics, peix o ous. Aquests aliments són rics en proteïna, ferro i altres nutrients i han d’aparèixer en quantitats moderades (la gana no s’ha de satisfer amb proteïnes). Poden anar acompanyats d’una guarnició d’amanida o verdures o patates. Convé incloure almenys 3 vegades per setmana peix (blanc i blau) i ous de mida petita o mitjana fins a 3 o 4 cops a la setmana.
Pel que fa a les postres, el millor és una peça o una ració de fruita, que pot alternar-se amb productes làctics senzills (iogurt…).
Àpat per a un infant de 12 a 18 mesos
Un exemple específic d’àpat per a un infant de 12 a 18 mesos és el xai amb patates i ceba. Els ingredients necessaris són:
- Uns 40 g de cuixa de xai
- 100 g de patates
- 50 g de ceba
- Un tomàquet madur petit
- Una cullerada sopera d’oli d’oliva
En el procés d’elaboració es tallen les patates i la ceba a rodanxes primes. En una cassoleta que pugui anar al forn es posa una capa de ceba i a sobre una de patates, i després el tomàquet tallat a trossets. Es posa l’oli i una mica d’aigua, ben “ofegat”. Quan ja està mig cuit, s’hi afegeix la carn i es deixa coure tot junt una estona més. Un cop llest, es treu l’os de la carn, es retira la pell i es tritura o s’aixafa amb una forquilla tot plegat. Si cal, s’afegeix brou vegetal per tal d’obtenir la textura adequada.
L’alimentació de l’infant de 3 a 6 anys
L’alimentació de l’infant d’aquestes edats ha de ser variada. Amb això s’aconsegueix l’aportació de nutrients de manera equilibrada i adequada a les necessitats que té.
És necessari repartir la ingesta d’aliments en diferents àpats. D’aquesta manera l’organisme rep nutrients gradualment i els pot assimilar i administrar molt millor que quan n’hi arriba molta quantitat de cop. La manera més pràctica de portar a terme una alimentació és per mitjà del sistema de racions diàries recomanades de cada grup d’aliments (vegeu la taula), establertes d’acord amb els requisits nutritius de l’infant.
S’assigna una quantitat determinada a cada ració que es pot intercanviar per altres aliments del mateix grup.
| Aliment | Quantitat per ració (en grams) | Edat |
|---|---|---|
| Feculents o farinacis | 3-3,5 | |
| Pa | 60-80 | |
| Arròs o pasta | 50-60 | |
| Patates | 150-200 | |
| Llegums secs | 60-75 | |
| Pèsols | 200 | |
| Cereals d’esmorzar | 60 | |
| Verdures i hortalisses | 100 | 2,5-3 |
| Fruita | 100 | 3 |
| Làctics | 2,5 | |
| Llet sencera | 200 | |
| Iogurt | 250 | |
| Formatge | 40 | |
| Carn, peix i ous | 2 | |
| Carn | 50-60 | |
| Peix | 60-75 | |
| Ou | 50-60 | |
| Greixos i oli | 10 | 3-3,5 |
| Sucres, cacau, melmelada o mel | 35-45 | Amb moderació |
És important recordar que l’equilibri alimentari s’aconsegueix al llarg del dia o de la setmana, de manera que un dinar ric en greixos es pot compensar amb un sopar lleuger o, fins i tot, amb els aliments que es prenguin l’endemà.
En aquestes edats s’han de repartir les calories entre els àpats de la manera que es mostra en la taula.
| Àpats | Aportació de calories |
|---|---|
| Esmorzar | 25% de l’aportació calòrica del dia |
| Dinar | 30% de l’aportació calòrica del dia |
| Berenar | 15% de l’aportació calòrica del dia |
| Sopar | 30% de l’aportació calòrica del dia |
Cal tenir en compte que els infants d’aquestes edats poden menjar tota mena d’aliments i que han d’estar plenament integrats en l’alimentació familiar. A més, ja admeten diferents tipus de coccions i textures.
Cadascun dels àpats de la jornada té unes característiques determinades:
- L’esmorzar és important no descuidar-lo, ja que és el primer àpat del dia i el que prepara l’organisme per iniciar l’activitat. L’infant ha de tenir temps per esmorzar, s’ha d’aixecar d’hora i menjar sense pressa, ja que l’ansietat treu la gana. És recomanable repartir l’esmorzar en dues fraccions, la primera a casa i la segona a l’escola. Aquestes dues aportacions han de constituir el 25% de les quilocalories totals del dia.
- El dinar permet incloure elements de tots els grups i diferents tècniques de cocció. Les postres poden ser a base de fruita o làctics. Convé no fer una aportació exagerada d’aliments, perquè, a banda que es desequilibra l’alimentació, comporta una sensació de somnolència durant la tarda. L’àpat del dinar representa el 30% de l’energia diària.
- El berenar ha de representar un petit àpat que doni plaer a l’infant després d’una jornada a l’escola. És un bon moment per oferir algun làctic, acompanyat de pa, cereals o alguna pasta senzilla. La xocolata s’hi pot incloure amb moderació. Els entrepans de pernil o embotit no són del tot indicats si es considera l’aportació que representa del grup dels carnis. L’excés de proteïnes no és aconsellable.
- El sopar és el darrer àpat del dia i ha de contribuir a arrodonir l’equilibri alimentari. L’aportació calòrica és la mateixa que la del dinar, però és millor fer coccions més simples en el sopar per alleugerir la digestió. És important que l’infant no vagi a dormir de seguida després de sopar.
L’esmorzar
És un dels àpats més importants del dia. Ha d’incloure, almenys, un làctic i cereals. Si a més s’hi inclou una peça de fruita o suc, millor.
En la taula s’ofereix un exemple de menú diari per a un infant de 3 a 6 anys en què es recullen les racions cobertes de cada grup d’aliments.
| Menú | Fècules | Verdures | Fruita | Carn, peix i ous | Làctics | Greixos |
|---|---|---|---|---|---|---|
| Esmorzar Llet amb cacau i cereals Ingredients: 1 got de llet 1 cullerada de cacau en pols 5 cullerades de cereals d’esmorzar Taronja | 0,5 | 1 | 1 | |||
| Mig matí Entrepà petit de formatge | 0,5 | 0,5 | 0,2 | |||
| Dinar Sopa de peix Patates gratinades Maduixes | 1 | 0,72 | 0,8 | 0,8 | 0,6 | 0,7-1,6 |
| Berenar Iogurt amb galetes | 0,5 | 0,5 | ||||
| Sopar Arròs amb verdures Ou dur amb tomàquet amanit Plàtan | 1 7 | 1,62-0,52 0 | 1 | 0,4-0,5 | ||
| Totals | 3,5 | 2,66 | 2,5 | 1,8 | 2,6 | 3,4 |
A continuació indiquem alguns aspectes que cal que tingueu en compte en l’elaboració d’una dieta infantil:
- Els menús han ser variats i equilibrats per evitar carències nutritives. A més, s’han de tenir en compte les diferents necessitats energètiques i nutritives que hi ha entre les diferents edats.
- La presentació ha de ser atractiva, respectant els costums gastronòmics de cada zona, les diferències religioses i culturals i les festivitats.
- Cal tenir en compte que hi ha infants, i cada vegada més, amb necessitats especials. Així, caldrà elaborar els seus menús en funció d’aquestes particularitats (per exemple, nens amb diabetis, celíacs o amb al·lèrgies alimentàries de diferents tipus).
- Cal evitar el consum excessiu de begudes refrescants ensucrades (refrescos de cola, taronjada o llimonada) i altres begudes comercials. Es poden substituir per sucs naturals, batuts casolans de llet, iogurt o fruites.
- S’ha de potenciar el consum d’aliments que accepten menys els nens: verdures o amanides com a primer plat o com a guarnició en els segons, la fruita fresca com a postres i el peix preparat i presentat de diferents maneres i no sempre en forma de barretes o similars.
- Si l’infant rebutja un aliment essencial, cal estudiar la manera de substituir-lo per un altre aliment de valor nutritiu similar o barrejar-lo amb condiments o amb altres aliments que en “disfressin” el gust. S’han de provar diferents maneres de preparar aquests aliments clau. Per exemple, puré de llegums i verdura, mandonguilles de peix, espinacs amb beixamel, etc.
- Cal incloure aliments de temporada i fer menús diferents segons l’estació de l’any.
- Es recomana eliminar el greix visible de les carns, riques ja per si mateixes en greixos saturats i colesterol, i procurar no cuinar amb gaire sal.
- És bo acompanyar sempre els segons plats amb guarnició, que pot incloure verdura, amanida o puré de patates, de manera que no sempre es recorri a les patates fregides.
- Cal evitar la preparació molt repetida de productes precuinats i ràpids d’elaborar com hamburgueses, salsitxes, etc., ja que no sempre asseguren l’aportació de nutrients que es necessiten.
Les presentacions més apropiades són...
… sopes, purés, cremes, guisats i estofats amb poc greix, carns triturades o tallades a trossets, croquetes, truites, etc., preparacions sucoses i fàcils de mastegar. S’han d’evitar preparats a la planxa (queda molt sec) i carns poc sucoses.
Els àpats s’han de distribuir, com a mínim, en quatre o cinc preses al dia, és a dir, respon a una capacitat digestiva limitada del nen/a.
Alteracions alimentàries
Hi ha situacions concretes en què les alteracions són passatgeres, és a dir, són esporàdiques, per tant, cal actuar amb el màxim de tranquil.litat possible, sense inquietar l’infant i evitant que la conducta de l’alteració alimentària es converteixi en un trastorn.
Algunes de les alteracions alimentàries més habituals en els infants són: la regurgitació, els vòmits, la inapetència i l’estrenyiment.
La regurgitació
Durant els sis primers mesos de vida molts nounats expulsen de manera involuntària petites quantitats de llet a mig digerir durant la seva ingesta o poc després dels àpats. Això es la regurgitació, i el més comú és que sigui a causa de la immaduresa del sistema digestiu del nounat, a més dels moviments bruscos i la posició horitzontal del nen durant la presa. Generalment, els nounats vomiten perquè el càrdies, la vàlvula de l’extrem superior de l’estómac, no es tanca molt bé. Aquesta manifestació sol ser habitual i es considera com un procés normal que amb el temps tendeix a desaparèixer i que no afecta la salut del nounat; tot i que sol ser motiu de preocupació per als pares i mares.
El Comitè de Nutrició de l’ESPGAN (European Society for Paediatric Gastroenterology, Hepatology and Nutrition) recomana un tractament en diverses fases per solucionar la regurgitació:
- Pel que fa a la postura, caldrà tenir en compte els aspectes següents, entre d’altres: mantenir el nen semiincorporat en posició prono amb una inclinació de 30º. Per a això és necessari aixecar el cap del matalàs uns 15 centímetres.
- Evitar la pressió sobre l’estómac del nen; els bolquers han d’estar més fluixos perquè no pressionis massa l’estómac. No permetre que altres persones juguin bruscament amb el nen després dels àpats.
- Mantenir el nen en posició vertical després d’haver menjat durant uns 30 minuts.
- Aguantar el nen amb el cap sobre l’espatlla i donar-li copets suaus a l’esquena o col·locar-lo assegut sobre les cames, fregant suaument el seu estómac, amb la finalitat d’ajudar-lo a fer el rot.
- El tractament dietètic amb agents que espesseeixin la llet. Avui en dia, existeixen fórmules dissenyades específicament per resoldre el problema d’espesseir la llet de manera satisfactòria.
- A més, cal seguir unes normes a l’hora d’alimentar el nen com és el cas de donar menys quantitat d’aliment per cada presa i amb més freqüència (si l’estómac té plena tota la seva capacitat hi ha més possibilitats que regurgiti). Una altra norma és esperar almenys dues hores i mitja entre una presa i l’altra, que és el temps mínim que triga l’estómac a buidar-se. També és aconsellable utilitzar tetines més dures i amb forats més petits (ajuden que l’infant no s’empassi aire, i per tant, no tingui gaire singlot).
- En cas que la regurgitació no respongui a les mesures anteriors es poden utilitzar diferents fàrmacs. En cas que calgui un tractament farmacològic, es requereix assessorament mèdic.
L’alimentació d’abans
En altres temps utilitzaven cereals que espesseïen la llet, i d’aquesta manera reduïen les regurgitacions. Però això significava una aportació extra de calories, amb el risc d’augment de pes i d’al·lèrgies o intoleràncies per la immaduresa de l’aparell digestiu, sobretot, per digerir les proteïnes dels cereals.
Els vòmits
El vòmit és l’expulsió més o menys brusca d’una quantitat d’aliment per la boca. Existeixen diverses causes que poden provocar el vòmit, que van des de processos inflamatoris del tub digestiu o gastroenteritis, intoleràncies alimentàries, infeccions del ronyó, indigestió, fins a la presència d’acetona.
És essencial buscar quin és el motiu dels vòmits per procedir al seu tractament. És de gran utilitat fixar-se en el color del vòmit, l’olor, el contingut o la manera d’expulsar-lo; aquestes dades ajuden l’especialista a establir un diagnòstic.
Pel que fa a l’alimentació, és important evitar la deshidratació, com en el cas de la diarrea, aportant aigua, infusions o sucs de fruita en poca quantitat i sovint. En ocasions, es pot intentar que mengi algun aliment sòlid de fàcil digestió, com una torrada o una mica de poma cuita, i observar-ne la tolerància. És possible que alguns infants ho acceptin millor que els líquids sols.
Un cop ja es pot reiniciar l’alimentació, cal buscar sempre aliments fàcils de pair com els fets a la planxa (pobre en greixos) o bullits, i evitar les verdures i les fruites crues.
La inapetència
Entre un 10% i un 25% dels infants petits (entre 2 i 6 anys) van al pediatre perquè no mengen res, i quan mengen ho fan amb desgana i protestes, i a més a més sembla que no creixin suficientment. Un cop està clar que no hi ha cap malaltia, cal tranquil.litzar la família i informar-la de quin és el creixement i desenvolupament normal de l’infant d’aquesta edat. Es tracta de la inapetència infantil.
La major part dels infants que rebutgen menjar tenen una gana apropiada per a la seva edat i el seu ritme de creixement. Tot i que la ingesta d’aliments variï d’un dia a l’altre i pugui semblar que no mengen durant llargs períodes de temps, el seu creixement i desenvolupament és normal.
En aquesta edat, els infants necessiten menys calories, ja que el seu creixement corporal és més lent, però la preocupació de la família pot donar lloc a actituds d’alimentació inapropiades o a mesures disciplinàries que puguin agreujar el rebuig per l’aliment per part dels infants.
Freqüentment, la raó per la qual els pares forcen a menjar els seus fills petits és perquè desconeixen la disminució fisiològica de la gana que es dóna entre els 2 i 5 anys. Durant aquestes edats, la major part dels infants guanyen entre 1-2 quilos per any. Aquest ritme de creixement és només el 20%-30% del que tenen durant el seu primer any de vida. Com a conseqüència, i de manera espontània, a aquesta edat els infants tenen menys requeriments nutricionals i menys gana.
El rebuig de l’alimentació també pot ser el resultat d’una tècnica d’alimentació inapropiada: càstigs, súpliques i suborns. Fins i tot una pressió familiar excessiva pot arribar al rebuig de l’aliment.
Altres interessos
Entre els 2 i 5 anys, els infants estan més interessats pel món que els envolta que pels aliments. Forçant-los a menjar un determinat aliment es pot aconseguir que els rebutgin tots, i pot quedar condicionat a rebutjar el menjar, ja que per a ell, l’acte de menjar es converteix en una cosa incòmoda i poc plaent.
Per a aquests infants, la família és el model ideal per al desenvolupament de les preferències i dels hàbits alimentaris. Si un membre de la família rebutja menjar un determinat aliment, el nen imita el seu comportament.
L’acte de menjar ha de ser sempre agradable (l’olor, la presentació, el gust i la varietat dels aliments), així com la companyia i l’atmosfera emocional són factors determinants per evitar una conducta de rebuig dels aliments.
És necessari diferenciar la inapetència recent de l’habitual. La inapetència recent és la que apareix quan l’infant pateix una malaltia aguda, i el més probable és que aquesta desaparegui quan es resolgui la malaltia. En aquests casos no s’ha d’obligar a menjar, sinó oferir-los abundant quantitat de líquids i fraccionar els menjars en diverses preses.
-

- Per evitar la inapetència és fonamental no permetre que l'infant mengi fora d'hores.
La inapetència habitual és la que es perllonga en el temps i pot ser falsa o vertadera:
- Si es tracta de falsa inapetència s’ha de sospitar que l’infant menja moltes llaminadures, pren sucs tot el dia, pren molta llet, menja a fora, menja dolços abans dels àpats o no accepta “determinats” tipus d’aliments, per exemple, verdures.
- La vertadera inapetència és aquella que freqüentment es presenta en un nen/a amb un pes per sota del normal per a la seva edat, sense energies o desganat. Aquesta situació sol ser generalment sinònim de malaltia, i el metge és l’encarregat de realitzar el diagnòstic i iniciar el tracta-ment al més aviat possible perquè el nen/a pugui reiniciar una alimentació adequada i recuperar el seu pes.
Les pautes que s’han d’aplicar per reduir la falsa inapetència són:
- Reduir el consum de llaminadures.
- Complir els quatre àpats principals diaris (esmorzar, dinar, berenar i sopar).
- Regular la ingesta de sucs o llet.
- No permetre que el nen mengi fora d’hores.
- Controlar què mengen fora de casa.
- Tenir en compte les seves preferències pel que fa a les formes de preparació i varietat dels aliments.
- Crear un ambient relaxat a l’hora dels àpats i evitar compaginar l’àpat amb altres activitats (televisió, ràdio, jocs…).
- Romandre a la taula durant el temps que duri l’àpat.
- Provar amb nous aliments a petites dosis, sense consentir tots els capricis.
- Quan el nen/a adopta una conducta inadequada a l’hora de menjar, no s’ha de manifestar amb crits, enutjos o càstigs. Es retira el plat, un cop finalitzat el temps acordat, i se li torna a presentar en el pròxim àpat.
No té sentit “comprar” o “castigar” el nen/a per aconseguir que mengi.
- Els nens que mengen poc en un àpat ho solen compensar menjant més en el següent.
No s’ha de forçar els infants a menjar. Quan la falta de gana és conseqüència d’una malaltia, la inapetència és sobtada i es relaciona amb tot tipus d’aliments, no és un rebuig selectiu o concret d’un aliment determinat de la dieta. En aquest cas, es poden seguir les següents pautes dietètiques:
- Fraccionar els aliments.
- Oferir abundant quantitat de líquids.
- No obligar-lo a menjar.
- Enriquir els plats perquè siguin més nutritius, afegint llet en pols al got de llet, formatges o clara d’ou al puré, galetes al batut de fruites…
En la majoria dels casos, el rebuig d’aliments concrets sol ser transitori i amb els anys, els més petits tornen a introduir-los en la dieta diària.
El restrenyiment
El restrenyiment és quan les deposicions es tornen dures i seques i són difícil i doloroses d’evacuar. Cada persona és diferent en els seus hàbits intestinals i no existeix un model únic, per la qual cosa és perfectament normal que un infant faci una deposició diària o cada tres dies. Per tant, l’estrenyiment no es pot diagnosticar per la freqüència de les deposicions, però sí per la consistència. El restrenyiment no s’ha de convertir en un motiu de preocupació, però sí que cal posar-hi remei. El restrenyiment afecta directament el funcionament de l’organisme i provoca malestar a l’infant; és possible que l’infant plori quan intenta evacuar o es queixi.
El restrenyiment és un problema freqüent en l’edat infantil i pot afectar de l’1,5% al 7,5% de la població en edat escolar.
Les causes més comunes que afavoreixen el restrenyiment infantil són:
- Les condicions durant l’aprenentatge dels hàbits d’higiene. Alguns pares obliguen precoçment el nen a avisar quan ha d’anar al lavabo o són massa insistents i fins i tot hi ha càstigs. Aquestes conductes creen en l’infant una actitud d’oposició o rebuig de la defecació.
- Els hàbits higiènics no gaire correctes ajudats per un ritme de vida atabalat fan que l’infant no faci cas dels seus impulsos per defecar: no presta atenció a la urgència de defecar o bé ho fa sense dedicar-hi el temps necessari.
- El desordre en les hores per menjar, sobretot quan es menja més entre els àpats que a l’hora que està establert. Aquest fet perjudica molt més infants amb restrenyiment.
- Una alimentació pobra en fibra; és a dir, pobra en fruites, verdures i llegums, cereals i fruits secs. També pot ser perquè el nen menja aquests aliments triturats, on queda retingut la major part de la fibra dels vegetals (puré de verdura o de fruita). Aquesta és la causa més comuna de restrenyiment i se soluciona amb el canvi d’hàbits alimentaris.
- L’abús d’aliments astringents (patates, plàtan, arròs, pastanagues cuites…) i la introducció de nous aliments com la xocolata, llaminadures i altres dolços.
- La ingestió insuficient de líquids. L’aigua i la fruita en suc afavoreixen la deposició gràcies a la seva acció humectant del budell.
- La transició de la llet materna a l’artificial, o durant la introducció alimentària. El que podem fer en aquest segon cas és potenciar els aliments amb fibra sense refinar, i reduir els aliments astringents, com la pastanaga, la carbassa i la patata.
- Causes emocionals. L’estrès o l’ansietat poden afectar directament al funcionament dels intestins.
Una higiene inadequada als lavabos escolars pot fer que els infants no hi vulguin anar i es produeixi restrenyiment.
El restrenyiment es pot millorar amb petits canvis en l’estil de vida i en la dieta. Aquests canvis s’han de mantenir igual després d’haver solucionat el problema:
L’inici del restrenyiment pot coincidir amb un esdeveniment familiar traumàtic, com dol familiar, canvi de casa o de ciutat, el naixement de un nou membre en la família…
1. Els canvis higiènics. En aquest cas cal establir un patró regular per anar al bany, l’infant s’ha de seure al vàter entre uns deu o quinze minuts després dels àpats. Cal insistir que mai retingui o “s’aguanti” quan tingui ganes d’anar al lavabo.
Alguns nens no poden evacuar mentre estan estirats. Se’ls pot ajudar doblegant suaument els genolls contra el seu pit, que és una posició més natural per evacuar. No s’han d’utilitzar supositoris o laxants sense consultar-ho prèviament amb el metge.
A la secció annexos del web trobareu informació sobre el botulisme del lactant.
2. Els canvis dietètics. Sobretot, augmentant la quantitat d’aliments amb fibra en la dieta de l’infant (fruites amb pell, verdures senceres, llegums, fruits secs). L’increment de la fibra s’ha de fer de manera gradual, ja que una dieta amb gran quantitat de fibra pot provocar flatulència, distensió de l’abdomen i còlics en l’infant i a més interfereix en l’aprofitament d’altres nutrients necessaris per al creixement. També cal eliminar temporalment o disminuir el consum d’aliments astringents. Si l’infant té més d’un any, ja ha de menjar fruita i verdures tres cops al dia. Pot menjar fruita ben neta i sense pelar, vegetals crus (trossets de tomàquet, de cogombre, enciam, pastanaga ratllada…) i també les verdures senceres (no sempre en puré).
Un aperitiu amb molta fibra són les crispetes.
Trastorns alimentaris
La problemàtica dels trastorns alimentaris és tan variada i multifactorial que exigeix una atenció i una actuació integrals i biopsicosocials que incloguin els aspectes clínics, familiars, culturals, socials i educatius, i que tinguin en compte el vessant de la prevenció, la detecció precoç i el tractament; per tant, no es poden tractar exclusivament des de la perspectiva sanitària.
Els trastorns alimentaris més habituals en els infants són: les al·lèrgies alimentàries, la malaltia celíaca, l’obesitat, la diabetis, l’anorèxia infantil i la bulímia.
Per a alguns dels trastorns el més adequat és modificar la forma i contingut del menjar, de manera que l’alimentació esdevé una part important del tractament o, en alguns casos, l’únic recurs per resoldre la situació.
Al·lèrgies alimentàries i intoleràncies
Les al·lèrgies i les intoleràncies són reaccions adverses en prendre determinats aliments. La diferència radica en el fet que en les al·lèrgies està implicat el sistema immunitari o de defensa de l’organisme. Les al·lèrgies són aquelles reaccions secundàries a la ingesta, contacte o inhalació d’aliments amb una base immunològica mitjançada per anticossos IgE.
Les al·lèrgies alimentàries es caracteritzen perquè només es produeixen en alguns individus, poden ocórrer després de prendre quantitats d’aliment molt petites i no es relacionen amb patologies.
Al·lèrgies
La incidència de malalties al·lèrgiques ha augmentat considerablement en els últims anys i ha assolit nivells preocupants que alguns especialistes en salut pública i epidemiologia no dubten a qualificar d’autèntica epidèmia, ja que afecten el 15% de la població.
Els al·lèrgens són proteïnes o glicoproteïnes presents de manera natural en els aliments, tant en els d’origen animal com vegetal. Moltes proteïnes tenen capacitat per actuar com al·lèrgens. En les al·lèrgies el component de l’aliment és reconegut com un cos estrany i fa que l’organisme produeixi una substància específica per atacar-lo.
Cal valorar l’interval de temps entre la ingesta de l’aliment i les primeres manifestacions al·lèrgiques; poden passar des de minuts fins a 3-hores o, a vegades, les reaccions immunològiques es presenten al cap de 48 hores.
Els principals símptomes de reaccions al·lèrgiques als aliments són de tres grans tipus:
- Els símptomes cutanis poden ser des d’urticàries o erupcions a la pell.
- Els símptomes digestius són, sobretot, edema i inflamació de la mucosa bucal, diarrees, coïssor o picor a la boca o a l’anus, vòmits, inflamacions hepàtiques i meteorisme (presència de gasos al tub digestiu).
- Els símptomes respiratoris van des de la tos irritant, a la inflamació de la mucosa nasal o tenir dificultats per respirar.
Quan sospitem que hi ha una al·lèrgia alimentària, cal que el metge confirmi el diagnòstic i verifiqui que un aliment és el causant de la reacció adversa. S’han de descartar altres possible causes d’al·lèrgia.
En la secció annexos del web trobareu informació sobre el marc legal de l’etiquetatge dels productes alimentaris susceptibles de poder provocar reaccions adverses.
Els principals components alimentaris causants d’al·lèrgies en l’infant són:
- El peix blau i marisc.
- La carn (proteïnes de la vedella, bou, cavall i pollastre).
- La llet (proteïnes de la llet de vaca).
- Els ous (l’albúmina o proteïna de la clara).
- La fruita (plàtan, taronja, maduixes i maduixots, préssec i albercoc, meló).
- Els llegums (proteïnes de les llenties, cigrons, soja, mongetes seques).
- Els cereals (blat, blat de moro, sègol).
- Les verdures (tomàquet, ceba, all).
- Les espècies com la canyella, el clau, la vainilla o la mostassa.
- La fruita seca com les ametlles, els cacauets i les nous.
- La xocolata i la mel.
- Els additius alimentaris (colorants i conservants).
El tractament principal de les al·lèrgies alimentàries consisteix en l’exclusió del component causant de la reacció immunitària, una vegada identificat per proves que ho justifiquin.
Segons l'OMS...
… la lactància materna exclusiva, la introducció retardada d’ous, peix i fruits secs, i un suplement de zinc d’1 mil·ligram per quilogram de pes durant sis mesos potencien la immunitat, especialment en els nascuts amb baix pes.
Es pot donar el cas que amb els anys el nen/a deixi de presentar al·lèrgies, o que un aliment suprimit de la dieta durant un cert temps, el toleri més endavant, després d’una reintroducció progressiva, amb l’aportació de petites quantitats.
Les intoleràncies es produeixen quan l’aliment no desencadena en l’organisme els mecanismes immunològics a través de la proteïna IgE. Les intoleràncies alimentàries són més freqüents que les reaccions al·lèrgiques pròpiament dites.
La intolerància indica la resposta anormal a un aliment que succeeix en alguns individus en la qual no hi ha o no s’ha demostrat cap mecanisme immunològic. La intolerància pot tenir una base metabòlica, relacionada amb un dèficit d’enzims involucrats en el metabolisme d’un aliment (per exemple, dèficit de lactosa, l’enzim responsable de metabolitzar el sucre de la llet), o indeterminada, en la qual els mecanismes no estan ben aclarits.
La intolerància a la lactosa consisteix en la incapacitat de l’organisme per reduir la lactosa a sucres senzills.
La malaltia celíaca
-

- Etiquetatge indicador de producte sense gluten.
El nen celíac ha de seguir tota la vida una dieta estricta sense gluten. Els infants celíacs aprenen a distingir el seu menjar, a preguntar si el poden menjar abans de provar-lo i a rebutjar menjar si no ho poden saber (taula).
Aquest autocontrol que van adquirint i que ha de ser fonamental al llarg de la seva vida necessita el suport i la comprensió de l’adult.
| Sí en pot menjar | No en pot menjar |
|---|---|
| Amanida, verdures i patates bullides, llegums i arròs bullits | Verdures i arròs precuinats, llegums cuinats |
| Carn i pollastre a la planxa o fregit (sense farina) | Carn amb salses o elaboració no controlada |
| Peix a planxa, bullit o fregit (sense farina) | Peix amb salses o elaboració no controlada |
| Ou ferrat i truita (sense additius) | Alguns restaurants posen farina a les truites |
| Tot tipus de fruita i sucs naturals | |
| Llet, mantega, formatges, iogurts naturals i de sabors (sense trossos) | Iogurts amb trossos o altres aliments afegits |
| Tot tipus d’oli | |
| Sopes i salses fetes a casa, sense farina de blat ni additius | Sopes i salses |
| Cafè i begudes, excepte les derivades de l’ordi | Whisky, cervesa, Bailleys |
| Farina i derivats: Els especials per a celíacs i Maizena | Farina i derivats: pa, galetes, pastissos |
| Pasta i arrebossats: Els especials per a celíacs | Pasta (macarrons, espaguetis) i arrebossats |
| Pernil tipus salat | Embotits i patés |
| Conserves de verdures, llegums bullits i conserves en oli | Conserves |
El nen celíac és totalment normal, la celiaquia no té cap repercussió en el rendiment escolar i, per tant, l’única diferència entre un infant celíac i un infant no celíac és que el primer ha de seguir una dieta sense gluten.
En la manipulació d’aliments hem de tenir en compte que diàriament es poden donar diverses situacions de contaminació:
Etiquetatge aliments sense gluten
La Generalitat de Catalunya, en col·laboració amb l’Associació Catalana de Celíacs i l’Associació de Diabètics de Catalunya ha registrat un model d’etiqueta que indica si la composició nutricional dels productes alimentaris conté la informació bàsica que necessiten els diabètics i adverteix si l’aliment conté gluten.
- Els estris: els estris per cuinar, remenar, servir, colar, etc. han de ser diferents dels que es fan servir per l’altre menjar o bé s’han de rentar acuradament a fi d’evitar contaminació amb gluten.
- Les superfícies: la superfície (marbre) on s’elabora el menjar sense gluten ha d’ocupar un espai diferent o separat del de la resta de menjar amb gluten.
- El rebost: és convenient que els aliments específics sense gluten ocupin un espai diferenciat i estiguin correctament etiquetats.
- Els olis: els olis sempre han de ser nets per evitar que puguin tenir restes de gluten (farines).
- Mantegues, melmelades, patés, cremes de cacau, etc.: els celíacs han de tenir les seves pròpies mantegues, patés, cremes de cacau, etc. per evitar que hi pugui haver restes de pa o galetes amb gluten.
L’obesitat
L’obesitat és l’acumulació excessiva de greix corporal (20% del pes ideal per a la talla, edat i sexe) i ja s’ha convertit en la malaltia principal dels països desenvolupats.
Quan es parla d’obesitat no es refereix al pes com una variable única, sempre s’ha de relacionar el pes amb l’edat, sexe i talla.
L’obesitat pot classificar-se en 2 tipus:
Certes creences
Popularment es creu que el nen obès, en arribar a la pubertat, presentarà una estirada de talla que li compensarà el sobreprès existent. No s’ha d’oblidar que l’adolescent mantindrà els mateixos hàbits nutricionals i físics, de manera que l’excés de pes es perpetuarà.
- Obesitat exògena o nutricional. Representa el 95% dels casos.
- Obesitat secundària en malalties endocrinològiques, neurològiques i polimalformatives.
Com es pot observar, la gran majoria dels nens obesos es deuen a factors exògens. Si bé és cert que existeix evidència científica d’una predisposició genètica, predominantment l’obesitat té més relació amb l’ambient familiar i social.
La probabilitat que un nen sigui obès s’incrementa si:
L'edat d'introducció dels aliments no làctics...
… ha tingut importants vaivens al llarg del temps. En les últimes dècades, a Europa i Amèrica es va posar de moda la iniciació precoç de l’alimentació complementària; en l’actualitat s’ha pogut demostrar que la introducció precoç de determinats aliments pot ser el factor responsable d’una sèrie de trastorns com l’obesitat, la hipernatrèmia, la hipertensió i una major incidència de malalties al·lèrgiques. La hipernatrèmia és l’excés de sodi, o de les seves sals, a la sang. La hipertensió és l’augment de la pressió a què es troben alguns líquids orgànics.
- Ambdós pares són obesos.
- Es manifesten hàbits d’alimentació familiar inadequats.
- Es fa una vida familiar sedentària.
- La família té l’hàbit de veure la televisió, especialment durant els àpats.
- Si es considera la disminució de la lactància materna la manera més adequada d’alimentació del nounat.
- Hi ha una tendència a compensar l’absència física dels pares amb menjar. La majoria dels pares treballen tot el dia fora de casa i quan arriben a casa, el nen requereix i demana la seva atenció. És fàcil caure en l’error d’intentar distreure’ls oferint aliments i asseient-los davant un vídeo.
- Hi ha una tendència a cobrir totes les necessitats o demandes del nen amb menjar. Molts cops el nen està enfadat, té por o se sent sol. El fet de cobrir tots els seus requeriments amb aliments el confon, no li permet diferenciar entre la sensació de gana i les seves necessitats afectives. Això el porta a la sobrealimentació i futura obesitat.
- Els pares inciten el seu fill a ingerir grans quantitats de menjar. S’ha de tenir en compte que a partir del segon any, el consum disminueix de manera fisiològica. L’augment de pes del primer any és de 6 kg, mentre que a partir del segon any només és de 2-3 kg l’any.
L’obesitat pot provocar problemes psicològics en el nen. La majoria dels nens obesos posseeix una baixa autoestima i un petit percentatge pot presentar depressió clínica. És sabuda la crueltat innocent dels nens. L’obès es víctima de les burles i de vegades dels insults dels seus com-panys. Això i genera angoixa i inseguretat, la qual cosa el porta a marginar-se del grup.
Trastorns afegits
L’obesitat infantil està relacionada amb:
- Hipertensió arterial.
- Intolerància a la glucosa i resistència a la insulina. Diabetis tipus 2.
- Malalties cardiovasculars.
- Alteracions ortopèdiques: arquejament de les extremitats inferiors i sobrecàrrega dels lligaments.
- Respiratòries: manca d’expansió toràcica durant la respiració.
- Apnea del son.
- Fatiga fàcil.
- Problemes d’alimentació: anorèxia nerviosa i bulímia.
- Hipercolesterolèmia i hipertrigliceridèmia.
- Problemes dermatològics: estries cutànies.
- Problemes psicosocials: discriminació escolar i social.
Hi ha 3 punts fonamentals de control de l’obesitat:
En la secció annexos del web podeu aprofundir en el tema de l’obesitat infantil i en el control del colesterol com a prevenció de malalties cardiovasculars.
- Hàbits alimentaris.
- Activitat física (3-5 dies a la setmana).
- Participació familiar.
El requisit clau és modificar els hàbits nutricionals erronis de la família. Els pares han de predicar amb l’exemple a l’hora de seleccionar els aliments, les quantitats i quan ingerir-los. No s’ha d’utilitzar l’alimentació per substituir altres necessitats emocionals ni per gratificar el nen. Aquest necessita que l’escoltin i juguin amb ell.
S’ha d’alimentar correctament els nens des del naixement. La lactància materna és l’aliment fonamental durant els primers 6 mesos de vida, ajuda a disminuir el risc d’obesitat infantil i reforça la relació afectiva del nen amb la seva mare. La introducció dels aliments ha de ser gradual.
És essencial el consum d’aliments naturals, sense addició de condiments. Així mateix, s’han d’intentar fixar els horaris dels àpats i evitar picar entre hores, promoure la masticació adequada i ensenyar a gaudir de la taula, del temps per dialogar i de la reunió familiar.
L’activitat física és molt important, no per la pèrdua de pes, sinó pel canvi de vida. Abandonar el sedentarisme i allunyar-se de les llargues hores asseguts davant la televisió consumint menjar escombraries. La implicació de tota la familiar és un requisit imprescindible. No s’han d’exigir canvis apressats. Els canvis d’hàbits són molt difícils d’aconseguir, per això sense el suport familiar, el nen obès no aconseguirà superar els seus objectius.
El nen obès està en creixement, així doncs la seva dieta alimentària ha de ser adequada per a la seva talla, pes i edat.
La majoria de les vegades n’hi ha prou de suprimir les llaminadures, la pastisseria industrial, les begudes gasoses i els sucs de fruita envasats per estabilitzar la corba de pes ascendent. No sempre és necessari arribar a una pèrdua de pes, ja que el creixement del nen/a permet que el pes s’equilibri amb la talla.
No s’ha de sotmetre el nen a dietes mancades i/o desequilibrades nutricionalment, sempre s’ha d’actuar d’acord amb les indicacions d’un especialista i a través del pediatre.
La diabetis
La diabetis es produeix com a conseqüència d’una utilització incorrecta dels sucres que tenen els aliments (hidrats de carboni) a causa de la falta d’insulina. Per això i per la necessitat de la seva aportació, la diabetis infantil es denomina diabetis insulinodepenent o diabetis mellitus tipus I. Val a dir que existeix un altre tipus de diabetis mellitus, la tipus II, on la insulina pot ser o no necessària, però es presenta preferentment en les persones adultes.
Què és la insulina i per a què serveix?
La insulina és una hormona fabricada per unes cèl·lules del pàncrees, glàndula situada a la part esquerra de l’abdomen molt a prop de l’estómac.
El nostre organisme està format per un conjunt d’òrgans (cor, cervell, ronyons, etc.), i cada un dels òrgans té una funció determinada.
De la mateixa manera que no hi ha res al món que vagi sense energia, el nostre organisme, per funcionar, també la necessita. Generalment, la meitat dels aliments que mengem contenen hidrats de carboni (sucre), que un cop arriben a l’estómac i al budell prim, es transformen mitjançant la digestió en glucosa, un hidrat de carboni més senzill. Quan els hidrats de carboni es troben en forma de glucosa, passen a la sang i és en aquest moment quan actua la insulina.
La insulina és necessària perquè la glucosa entri a les cèl·lules i així pugui ser utilitzada per l’organisme com a font d’energia. Si els falta la insulina, la glucosa no pot entrar a la cèl·lula i aquesta no funciona bé perquè li falta energia.
En la diabetis infantil, el pàncrees no fabrica insulina. Per aquest motiu, la glucosa no entra a les cèl·lules, i l’infant anirà posant-se malalt.
L’alimentació serà la mateixa que la dels nens de la seva mateixa edat. Però cal marcar-se una sèrie d’objectius, com els següents:
- Assegurar un equilibri nutricional correcte; per mantenir el pes i afavorir un creixement normal, l’infant haurà de rebre a través de la dieta la quantitat de calories, hidrats de carboni, proteïnes, greixos, vitamines i minerals adequats per a la seva edat.
- Evitar tant la hipoglucèmia com la hiperglucemia. La freqüència d’àpats s’adaptarà al règim d’administració de la insulina.
- Corregir els errors dietètics familiars: excés de greix, deficiència de fibra, etc.
Els factors desencadenants de la malaltia poden ser diversos:
- Una predisposició genètica.
- Un procés autoimmune, és a dir, l’organisme elabora defenses contra les pròpies cèl·lules del pàncrees encarregades d’elaborar la insulina. Calen factors ambientals que possibilitin l’inici del procés, entre els quals hi ha algunes infeccions de tipus víric i l’estrès. També s’ha constatat que els infants que han estat alimentats amb llet materna durant els primers mesos de vida tenen menys incidència de diabetis en edats posteriors.
El tractament es basa en la combinació de tres factors (alimentació, exercici físic i administració d’insulina), els quals s’han de tenir en compte a la vegada i no de manera aïllada. Són la clau per controlar la malaltia i evitar complicacions. Per tant, cal aconseguir un equilibri entre l’alimentació i la insulina administrada, de manera que es minimitzin les oscil·lacions de glucèmia.
En la dieta de l’infant diabètic és essencial el repartiment dels hidrats de carboni al llarg del dia, a més dels tres àpats principals (esmorzar, dinar i sopar): convé fer una aportació al migdia, per berenar i abans d’anar a dormir. D’aquesta manera la glucosa arriba a la sang de manera gradual. El que cal evitar són els hidrats de carboni senzills o sucres; es pot donar algun dolç excepcionalment, per exemple en una festa, però en tot cas després d’un àpat i no de manera aïllada.
L'exercici físic...
… augmenta els receptors cel·lulars per a la insulina, són els llocs on aquesta es fixa per realitzar la seva funció. Per això, és recomanable l’activitat física en aquests infants per evitar la hiperglucèmia.
En els nens diabètics s’han de controlar els greixos i moderar-ne els saturats. La fibra alenteix l’absorció dels hidrats de carboni, per això cal tenir cura en el consum de fruita i verdures.
L’alimentació del nen diabètic es quantifica en racions d’hidrats de carboni (taula). Cada ració n’aporta 10 g i és la unitat de referència per determinar aliments equivalents dins de cada grup.
| Grup d’aliments | Quantitat d’aliment que conté 10 g d’hidrats de carboni |
|---|---|
| Llet i derivats | 200 g de llet, 200 g de iogurt, 250 g de formatge fresc o mató |
| Verdures i hortalisses | 100 g de carxofes, cols de Brussel·les, pastanaga o remolatxa; 200 g de mongeta tendra, porro o nap; 300 g de la resta de verdures o hortalisses |
| Feculents o farinacis | 20 g de pa, 15 g d’arròs o pasta, 50 g de patata, 20 g de llegums, 80 g de pèsols |
| Fruites | 50 g de cireres, figues fresques, xirimoia, nespres, plàtans o raïm; 80 g de poma o pera; 100 g de taronja, pruna fresca, albercoc, maduixots, mandarina, préssec, pinya; 200 g d’aranja, meló o síndria |
El contingut d’hidrats de carboni a la carn, el peix i els ous és insignificant.
La família i l’infant diabètic han de seguir els consells alimentaris i han de saber les equivalències en hidrats de carboni de cada aliment que pren l’infant. També cal adquirir habilitat a llegir etiquetes d’aliments i cal saber que molts productes del mercat presentats com a “aptes per a diabètics” en realitat no ho són.
És important acostumar els nens diabètics a portar sucre al damunt per combatre la hipoglucèmia. Aquesta situació s’esdevé quan els nivells de glucosa en sang es troben baixos, sia per manca d’alimentació, per excés d’administració d’insulina o per un augment de l’activitat física. Es manifesta amb sudoració, pal·lidesa de pell i cansament acusat; si progressa pot desencadenar en convulsions per manca de glucosa al cervell. Per això és important administrar sucre a temps com a recurs per permetre una arribada ràpida de glucosa a la sang.
L’educació del nen diabètic és fonamental. L’infant ha de conèixer la seva malaltia i aprendre a conviure-hi perquè la tindrà tota la vida. Se li ha d’ensenyar a autocontrolar-se la glucèmia i a punxar-se ell mateix la insulina a mesura que es faci gran. També ha de saber com organitzar la seva alimentació i adquirir hàbits per garantir el control de la malaltia.
L’anorèxia infantil
La gana és l’impuls instintiu que ens porta a satisfer desitjos i necessitats, és la “fam moderada orientada cap a l’elecció de determinats aliments”. L’anorèxia és l’extrem contrari, és a dir, és el rebuig de la ingesta d’aliments. És provocada per una por irreal de guanyar pes i una imatge distorsionada sobre el propi cos.
Quan es parla d’anorèxia infantil se’n distingeixen diversos tipus:
- La del lactant (poc freqüent i quasi orientada a alguna malaltia que té aquest símptoma).
- La fisiològica està relacionada amb una disminució de les necessitats de l’organisme del nen en el segon any de vida, mentre que la família manté la idea errada que necessita la mateixa quantitat d’aliments que durant els primers 12 mesos.
- La psicògena, originada a causa de trastorns interns o factors ambientals (imposició d’una alimentació excessiva).
- La anorèxia nerviosa, que es presenta a partir dels 12 anys.
L’anorèxia pot començar en qualsevol etapa de la infància, sobretot en escolars i adolescents, i és freqüent en germans o fills de persones anorèctiques o obeses, de pares molt exigents, perfeccionistes i en nens models.
Anorèxia nerviosa
Segons el DSM-IV, l’anorèxia nerviosa es pot definir com el rebuig de mantenir el pes corporal igual o per sobre del valor mínim normal (85% menor a l’esperable), por intensa de convertir-se en obès, alteració de la percepció del pes o la silueta.
Les actuacions per prevenir i ajudar en aquest tipus de trastorns són:
- Ensenyar i educar des de la infància, a la família i als centres escolars, a portar una vida saludable inculcant hàbits d’alimentació sana i d’activitat física adequades a les seves facultats.
- Fomentar l’autonomia i criteris capaços d’evitar que els excessius missatges dels mitjans de comunicació i la publicitat sobre una imatge corporal falsament perfecta, es converteixi en una fita a aconseguir i en un model que s’oblida dels valors integrals de la persona.
- És molt convenient realitzar els àpats en família, si és possible mai en solitari, i aprofitar-los per a una vertadera comunicació i contacte.
- Si necessiten perdre pes per raons de salut, cal fer-ho sempre amb un estricte control mèdic.
- És necessari saber que la preocupació contínua pel menjar en aquest tipus de trastorns alimentaris es converteix en una cosa obsessiva, que la persona no pot deixar de fer, amb el consegüent sentiment de confusió i estats d’ansietat i depressió.
- Totes les persones relacionades amb l’educació també tenen un paper important en la detecció precoç d’aquests trastorns, observant els comportaments, canvis emocionals i d’aspecte físic que poden fer pensar en aquest tipus de trastorns alimentaris.
La bulímia
La bulímia consisteix en un intent de compensar la ingesta excessiva d’aliments amb conductes anòmales com ara vòmits, abús de laxants i diürètics, o dietes restrictives intermitents, la qual cosa s’acaba convertint en un costum que modifica la conducta de la persona malalta.
La bulímia nerviosa està lligada al sexe femení: un 90%-95% de les persones afectades són dones i l’edat d’aparició sol estar entre els 18 i 20 anys, i molts casos provenen d’una anorèxia mal curada.
L’OMS (Organització Mundial de la Salut) ha classificat l’anorèxia i la bulímia com a trastorns mentals i del comportament. És una malaltia mental ja que el temor d’engreixar-se i la falta d’autocontrol sobre l’alimentació, els senti- ments i els pensaments determinen l’estat anímic i mental, que acaben en processos depressius.
És incorrecte afirmar que les famílies són la causa d’un trastorn alimentari. No obstant això, determinades característiques familiars, juntament amb factors individuals de la persona malalta i factors socials, poden predisposar una persona a patir aquest tipus de trastorn.
Cal ensenyar, al malalt/a, la manera d’alimentar-se, mitjançant normes i pautes sobre l’alimentació i els hàbits alimentaris.
Els factors familiars de predisposició són:
- Model de dinàmica familiar: clima tens, agressiu, distant, poc afectuós, sobreprotector.
- Preocupació excessiva pel pes i les dietes en el pare o la mare.
- Obesitat d’algun membre de la família.
Per al tractament d’aquestes malalties és indispensable comptar amb la col·laboració de la família. El camí que porta a comprendre aquesta malaltia sempre és llarg i dolorós, i és necessari el suport familiar per poder ajudar a curar-la.