Sistemes de classificació de pacients. GRD
Els Grups relacionats pel diagnòstic (GRD) són una manera de classificar l’activitat hospitalària per tal d’integrar-la en el sistema de pagament de l’atenció prestada pels centres sanitaris, ja que mesura la complexitat i la qualitat de la producció dels hospitals pertanyents al Sistema Sanitari Integral d’utilització pública de Catalunya (SISCAT).
Els Grups relacionats pel diagnòstic o GRD són la peça clau en la gestió del sistema sanitari català.
Els GRD són importants per la gestió del sistema sanitari perquè:
- Una part de l’avaluació de la qualitat i l’eficiència assistencial es fan sobre la base d’indicadors ajustats per GRD.
- El sistema de pagament hospitalari basa l’ajust de la complexitat en els pesos associats als GRD.
En l’actualitat, el sistema d’agrupació de pacients que utilitzen els hospitals catalans és el GRP-APR, ja que classifiquen la tipologia de l’activitat a dos nivells d’agregació, el segon dels quals es pot detallar, bé per severitat, bé per risc de mort.
Tipus de GRD
Abans d’entrar en profunditat a explicar els tipus de GRD que existeixen, cal fer un recordatori del concepte case mix o complexitat casuística com un indicador que, tot i informar-nos sobre les causes que porten als pacients a l’ingrés hospitalari, ens determina quina és la complexitat de les seves malalties, les complicacions que es poden presentar, l’envelliment dels pacients i la idoneïtat de les estades, entre altres variables. Aquests determinants tindran una incidència directa en els costos de l’assistència sanitària. A major complexitat casuística, major serà la despesa de l’atenció sanitària.
La finalitat dels GRD és relacionar la casuística de l’hospital amb el consum de recursos. És un sistema que classifica als pacients en grups amb similar consum de recursos, i similar pronòstic.
Al “Mòdul 1. Gestió de pacients”, s’expliquen les característiques dels GRD i també és definir el concepte de case mix.
La informació necessària per generar els GRD és el CMBD. Les dades del CMBD són processades per un programari (software) que classifica els episodis d’hospitalització en grups segons els criteris comentats.
Objectius en desenvolupar els GRD
Hi ha tres objectius principals:
- Crear grups de pacients homogenis amb un consum de recursos similar i amb una similitud clínica.
- Obtenir un nombre limitat de grups (centenes).
- Que els grups siguin mútuament excloents.
Desenvolupament dels GRD
La forma de fer aquesta agrupació de pacients és la següent:
- Als Estats Units d’Amèrica (EUA) es van utilitzar bases de dades reals d’un milió d’altes hospitalàries amb informació de costos reals.
- Es van agrupar tots els motius d’ingrés (DP codificat amb CIM-9-MC) en 26 capítols.
- Els 26 capítols es van anomenar Categories Diagnòstiques Majors (CDM).
- Les CDM són mútuament excloents. Això vol dir que si una alta es classifica a la CDM de digestiu no es pot classificar a la CDM d’urologia.
- Les CDM es varen dividir en grups (GRD) quirúrgics i mèdics en funció de la presència, o no, d’intervenció.
- Es van analitzar la influència sobre el consum de recursos de:
- Diagnòstics secundaris (DS):
- Es va definir el concepte de complicació o comorbiditat (CC).
- És la malaltia que en aparèixer junt amb el DP perllonga l’estada almenys un dia en més del 75% dels casos.
- Posteriorment, es defineix el concepte CCM (complicació o comorbiditat major).
- Edat.
- Estat a l’alta.
- Cada GRD té un valor relatiu calculat en funció del consum mitjà de recursos utilitzats en l’assistència d’aquest tipus de pacient en base de dades reals de centenars de milers d’altes.
- Que un GRD tingui un pes d’1 significa que per atendre a aquest tipus de pacient es consumeix una quantitat de recursos que constitueix la mitjana de tots els processos.
Observeu les dades necessàries per agrupar els pacients en GRD a la figura.
Versions de GRD
Destaquem quatre versions de GRD:
- CMS: Centers for Medicare & Medicaid Services, abans coneguda com a HCFA, s’utilitza a EUA.
- AP: All patient,té quatre millores respecte al CMS. Què són la inclusió de:
- GRD perinatals.
- Nivell de complexitat (CCM).
- Politraumàtics.
- SIDA.
- APR: All patient refined. Aquesta versió es caracteritza per:
- Algoritme més detallat que existeix de GRD.
- Extremadament sensible als canvis de codificació i als errors i verificacions de la codificació i indexació antòloga.
- Reflexa molt les diferències.
- Molt bo en indicadors de qualitat.
- És l’agrupació de pacients que s’utilitza en els hospitals del SISCAT.
- IR2: International refined (segona versió). Es caracteritza per:
- Buscar la robustesa de què manca l’APR.
- Tolerar perfectament les diferents eines d’introducció de les dades.
- No permet realitzar una anàlisi quantitativa de les dades com la versió APR.
La classificació de GRD utilitzada actualment en els nostres hospitals és l’APR.
A la taula es recullen les diferències entre les versions de GRD: AP i APR.
| GRD AP | GRD APR |
|---|---|
| A vegades és difícil relacionar la nomenclatura del GRD amb el cas clínic. | La nomenclatura del GRD té una base clínica relacionada amb el diagnòstic del pacient. |
| Els GRD s’assignen a tres nivells: sense CC, amb CC o amb CCM, segons el consum de recursos. | Existeixen quatre graus de gravetat en funció de criteris clínics i relacionats amb consum de recursos. Existeixen quatre graus de mortalitat per a cada cas. |
| El GRD s’assigna segons la complicació més alta. | El GRD s’assigna en funció de tots els diagnòstics, les seves interaccions, l’edat i els procediments realitzats. |
Observeu aquestes diferències en l’exemple que es mostra a la figura
Aplicació dels GRD
Per explicar com s’apliquen la classificació de GRD-APR, ens adrecem a la Norma estatal RAE-CMBD 2020, de 21 de desembre de 2021, que en el moment d’elaborar aquests continguts era el que estava vigent, ja que es fan publicacions anuals.
El Registre d’activitat d’atenció especialitzada o RAE es va implantar l’any 2016 com un nou model de dades del CMBD de les altes hospitalàries, estenent el registre a altres àrees alternatives a l’hospitalització (hospital de dia, gabinets de tècniques i procediments d’alta complexitat i urgències) i al sector privat.
Norma estatal RAE-CMBD 2020
Per anar a la norma estatal RAE-CMBD de 2020 feu clic a l’enllaç següent: bit.ly/3HDX1Kd.
La Norma estatal 2020 està referida als resultats de funcionament d’hospitals aguts de l’SNS dels APR-GRD v.36.
La informació que s’inclou per cadascun dels GRD en la Norma estatal és la següent:
- Altes: totes les altes ateses en hospitalització.
- Altes depurades: nombre d’altes excloent aquelles amb valors extrems d’estada (que estan per sobre o per sota dels punts de tall calculats per a cada GRD i nivell de severitat).
- Estada mitjana: mitjana de dies d’estada total d’altes vàlides. Es calculen per a cada GRD i nivell de severitat i per als GRD basals (sense desagregar per nivell de severitat).
- Estada mitjana depurada: mitjana de dies d’estada de les altes depurades (sense comptar els valors extrems).
- Percentil 25: valor de l’estada per sota del qual es troben el 25% de les altes.
- Percentil 75: valor de l’estada per sota del qual es troben el 75% de les altes.
- Exitus: nombre d’altes per defunció. Es calcula per a cada nivell de risc de mortalitat per a cada GRD basal (sense tenir en compte els nivells de risc de mortalitat).
- Pes relatiu (Espanya): correspon a l’estimador de cost calculat en el procés d’estimació de pesos i costos d’hospitalització de l’SNS. Per a cada GRD i nivell de severitat se’ls anomena:
- “pes espanyol”. El pes relatiu correspon a la relació del cost mitjà del GRD i nivell de severitat respecte al cost mitjà a l’alta (en aquest cas, el cost mitjà estimat per una alta d’hospitalització per als hospitals generals de l’SNS en l’any de referència).
- Cost mitjà: correspon a la despesa mitjana per a cada GRD i nivell de severitat en el procés d’estimació de pesos i costos.
El pes mig s’obté aplicant la mitjana ponderada dels pesos dels GRD de tots els pacients d’una determinada unitat, grup o proveïdor. Es calcula multiplicant el nombre de casos de cada GRD pel seu pes relatiu (pesos espanyols corresponents a la versió en vigor de cada any), i dividint pel nombre total de casos de la dita unitat (grup d’hospitals, CA, Servei, CDM…).
Cost: és la mitja ponderada dels costos mitjans dels GRD de tots els pacients d’una determinada unitat, grup, proveïdor o procés. Es calcula multiplicant el nombre de casos de cada GRD pel seu cost mitjà (resultat del procés d’estimació de pesos i costos en vigor), i dividint pel nombre total de casos de dita unitat (grup d’hospitals, CA, Servei, CDM…).
Totes les dades i indicadors de la Norma estatal s’elaboren:
- Per al global de l’estada.
- Desagregats per mida d’hospital (nombre de llits).
- Desagregats per clúster d’hospital.
Es defineix com a clúster una organització amb visió territorial dels recursos hospitalaris feta a partir de l’anàlisi del volum de població, les ràtios de llits actuals, tant de crítics com convencionals, i la previsió de creixement, independentment de la regió sanitària on estiguin ubicats els centres.
Cada clúster, format per un o més eixos sanitaris i està coordinat per un hospital d’alta complexitat. Cada eix sanitari, per la seva banda, està conformat per hospitals d’aguts de diferents nivells i hospitals d’atenció intermèdia. La coordinació la duu a terme un hospital de referència.
Estructura dels GRD
Els GRD presenten la següent estructura:
- GRD-APR: cada episodi assistencial s’associa amb un sol GRD, malgrat que introdueix dos criteris addicionals de subclassificació:
- GRD severitat: estratificat en 4 nivells: menor (1), moderat (2), major (3) i extrem (4), d’acord amb les característiques del pacient, dels diagnòstics secundaris de l’episodi i dels procediments realitzats.
- GRD ric de mortalitat: estratificat en 4 nivells: menor (1), moderat (2), major (3) i extrem (4), amb base en algoritmes que combinen les característiques mencionades amb antelació.
- GRD CDM (Categoria Diagnòstica Major): cadascun dels grups mútuament excloents en què es classifiquen els GRD. Els diagnòstics de cada categoria corresponen a un determinat sistema orgànic com una etiologia en particular (per exemple neoplàsia maligna del ronyó), s’assignen a la categoria corresponent del sistema orgànic. Existeixen, també, algunes categories residuals, que per la seva singularitat no poden ser assignades a categories basades en el sistema orgànic, per exemple, malalties infeccioses sistèmiques, grans traumatismes, grans cremats o neoplàsies mal diferenciades i la precategoria 0 que conté els GRD singulars.
- GRD tipus GRD, que conté dos possibles valors: Mèdic i Quirúrgic.
Utilitat dels GRD
La utilitat d’aquest sistema de classificació està basada en el fet que els GRD s’han convertit en un indicador sanitari que permet la comparació entre hospitals del mateix nivell de complexitat, gestió clínica i l’avaluació de l’activitat, productivitat i eficiència hospitalària.
Els GRD determinaran una sèrie d’indicadors per cada grup de pacients: case mix, productivitat i qualitat, a més de costos.
Quant a l’àrea de gestió clínica, es poden analitzar quines han estat les variacions en el case mix, com han evolucionat les estades mitjanes (estada mitjana ajustada per GRD), la mortalitat a l’alta, la taxa de reingressos…
Indicadors de gestió utilitzant GRD
Els GRD són un instrument que proporciona informació sobre l’activitat assistencial dels serveis sanitaris i que permet comparar aquests entre si.
Un dels aspectes clau que permeten comparar els GRD en l’àmbit hospitalari és l’estada mitjana (EM), de manera que, segons aquest indicador, un hospital pot conèixer de quina manera es desvia de l’estàndard, que normalment sol ser un grup d’hospitals, que s’agrupen en 5 grups i que tenen una cartera de serveis i mida similar.
L’Estada mitja (EM) es calcula fent la mitjana dels dies d’estada a l’hospital o dividint el nombre de dies d’estada hospitalària pel nombre d’altes.
En el càlcul d’aquest indicador s’exclouen els episodis amb estades de < d’1 dia o les estades molt perllongades (estada mitjana depurada).
En el cas que l’hospital atengui casos d’obstetrícia, que solen tenir una freqüència alta i una estada menor, se solen calcular l’estada mitjana per al total d’altes hospitalàries i l’estada mitjana de les altes hospitalàries sense comptar les obstètriques.
La diferència entre l’estada mitjana d’un hospital amb d’altres pot ser deguda a:
- La complexitat casuística.
- Per saber si l’estada mitjana d’un hospital és millor (s’entén com millor si és menor) que un altre, s’ha d’ajustar.
- L’estada mitjana d’un hospital es pot ajustar per casuística o per funcionament.
- Quan s’ajusta aquest indicador per casuística es pren com referència la complexitat de l’estàndard i l’estada mitjana de l’hospital. Si s’ajusta per funcionament, es pren com referència l’estada mitjana de l’estàndard i la casuística de l’hospital.
Ajust d’alguns indicadors
En aquest apartat veureu com ajustar els indicadors següents:
- Estada mitja ajustada per funcionament (EMAF)
- Estada mitja ajustada per casuística (EMAC)
- Pes mitjà de l’hospital (PMH)
- Índex case mix (IC) o de complexitat
- Índex d’estada mitjana ajustat IEMA
- Pes relatiu de l’hospital (PRH)
- Índex d’eficiència en la gestió de llits
- Diferència entre EM deguda a la casuística (DEMC)
- Diferència entre EM deguda a funcionament (DEMF)
- Estades evitables (EE)
- Ingressos potencials (IP)
1. Estada mitja ajustada per funcionament (EMAF):
L’Estada mitja ajustada per funcionament (EMAF) és l’estada mitjana que hagués tingut l’hospital si hagués atès la seva casuística (altes per GRD) ajustat amb el funcionament (estada mitjana) de l’estàndard:
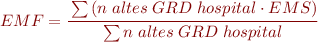
En aquesta fórmula, l’EMS (Estada mitjana de l’estàndard) és l’indicador que mesura l’eficiència i ens permet conèixer la complexitat assistencial que s’atén a l’hospital (si és major que la de l’estàndard).
Interpretació de l’EMF:
- Si es compara amb l’EM de l’estàndard, s’obté la diferència en la complexitat entre tots dos:
- EMAF > EMS: l’hospital atén una complexitat major que l’estàndard.
- EMAF < EMS: l’hospital atén una complexitat menor que l’estàndard.
- Si es compara amb l’EM de l’hospital, s’obté la diferència en el funcionament respecte a l’estàndard i mesura l’eficiència:
- EMAF > EM hospital: l’hospital té un millor funcionament (estada mitjana menor) que la de l’estàndard.
- EMAF < EM hospital: l’hospital té un pitjor funcionament (estada mitjana major) que la de l’estàndard.
2. Estada mitja ajustada per casuística (EMAC):
L’Estada mitja ajustada per casuística (EMAC) és l’estada mitjana que hagués tingut l’hospital si hagués atès la casuística de l’estàndard:
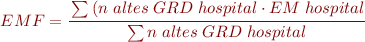
- Si l’EMAC és > EMS (estada mitjana estàndard) significa que l’hospital hagués registrat una estada major atenent la mateixa demanda que l’estàndard.
- Si l’EMAC és < EMS significa que l’hospital hagués registrat una estada menor que l’estàndard atenent la mateixa casuística.
Per tant, és desitjable que l’EMAC sigui sempre menor que l’EM de l’hospital.
3. Pes mitjà de l’hospital (PMH):
El Pes mitjà de l’hospital (PMH) per cada GRD té un pes relatiu com expressió del cost que implica dit GRD en relació amb el cost mitjà d’un ingrés. Es parteix del fet que el cost mitjà d’hospitalització d’aguts és d’1. Aquests pesos mitjans s’han de calcular anualment, i es poden tenir en compte els informes que fan els EUA com a referència.
4. Índex case mix (IC) o de complexitat:
L’Índex case mix (IC) o de complexitat és el quocient entre l’EMAF i l’EMS:

- IC > 1: l’hospital atén una complexitat major que l’estàndard.
- IC < 1: l’hospital atén una complexitat menor que l’estàndard.
5. Índex d’estada mitjana ajustat IEMA:
L’Índex d’estada mitjana ajustat IEMA és el quocient entre l’EM de l’hospital i l’EMAF. Serveix per conèixer si el funcionament de l’hospital és millor o pitjor que l’estàndard, entenent per millor una EM menor que l’estàndard i per pitjor una EM més gran que l’estàndard:
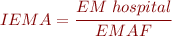
- IEMA > 1: l’hospital registra un pitjor funcionament (major EM) que l’estàndard.
- IEMA < 1: l’hospital registra un millor funcionament (menor EM) que l’estàndard.
6. Pes relatiu de l’hospital (PRH):
El Pes relatiu de l’hospital (PRH) és la raó entre el pes mitjà de l’hospital i el del conjunt hospitalari (estàndard). Expressa la complexitat relativa dels pacients en termes de costos per GRD:

7. Índex d’eficiència en la gestió de llits:
L’Índex d’eficiència en la gestió de llits també s’anomena Índex funcional (IF) i és la raó entre l’EMAC i l’EM de l’estàndard. S’utilitza per avaluar l’eficiència dels hospitals en la gestió de les estades. Si l’IF > 1, l’hospital tracta els seus pacients amb una estada mitjana per GRD major que l’estàndard, en igualtat casuística. És ideal que l’IF tingui un valor inferior o igual a 1:

8. Diferència entre EM deguda a la casuística (DEMC):
La Diferència entre EM deguda a la casuística (DEMC) i l’estada mitjana és la que existeix entre l’EM de l’hospital i l’EMS que és causada per diferències en complexitat de la casuística entre totes dues: DEMC = EMAF - EMS.
Si la diferència és > 1, l’hospital atén una major complexitat que l’estàndard. Si la diferència és < 1, l’hospital atén una menor complexitat que l’estàndard.
9. Diferència entre EM deguda a funcionament (DEMF):
La diferència entre EM deguda a funcionament (DEMF) és la que existeix entre l’EM de l’hospital i l’EMS que és causada per diferències en el funcionament entre tots dos: DEMF = EM hospital - EMAF.
Si la diferència és > 1, l’hospital registra un pitjor funcionament (EM més gran) que l’estàndard. Si la diferència és < 1, l’hospital registra un millor funcionament (EM menor) que l’estàndard.
10. Estades evitables (EE):
Les Estades evitables (EE) són aquelles que no s’haguessin produït en cas que l’hospital hagués registrat el funcionament de l’EMS: EE = DEMF · nombre d’altes de l’hospital.
Si el resultat és negatiu, serien les estades estalviades per l’hospital.
11. Ingressos potencials (IP):
Els Ingressos potencials (IP) són els ingressos (que generaran altes) que hagués tingut l’hospital en cas d’haver registrat l’EMS:

Si el resultat és negatiu, indicaria els ingressos (que generaran altes) que s’haguessin produït en cas que l’hospital hagués tingut l’EMS.