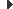Úlceres per pressió (UPP)
Les imatges d’aquest apartat provenen de Guía de actuación para la prevención y cuidados de las úlceras por presión (2017) i Cures d’Infermeria per a la prevenció i el tractament de les nafres per pressió (2002).
Les úlceres per pressió (UPP) constitueixen un important problema de salut pública i de seguretat del pacient. Segons l’últim estudi realitzat al nostre país, la prevalença en hospitals es situa en un 7,87%; en centres sociosanitaris, en un 13,41%, i en atenció primària, en un 8,51%.
En conjunt, integren una situació de salut que genera serioses implicacions sobre el pacient, els seus cuidadors, la família i la qualitat de vida a tots els nivells –físic, psicològic i social–, fet que incrementa el risc de mort en les persones que les pateixen. Les úlceres de pressió van causar 29.000 morts a tot el món com a mitjana anual en la dècada 2000-2010.
Per això és important conèixer-ne la classificació i localització, els agents causals i els factors predisposants, així com les situacions més comunes en què poden sorgir. Hi ha un ampli consens a l’hora de considerar que la prevenció constitueix el mètode més eficient d’afrontar el problema, respecte al cost del tractament, per la important disminució de despeses directes i indirectes.
A més, amb una prevenció adequada es disminueix el temps que els professionals sanitaris dediquen a curar-les, disminueix la despesa farmacèutica, es redueixen les estades hospitalàries derivades d’aquestes lesions i el sofriment intangible de pacients i familiars que han d’enfrontar-se diàriament a aquestes lesions.
Concepte i fisiopatologia
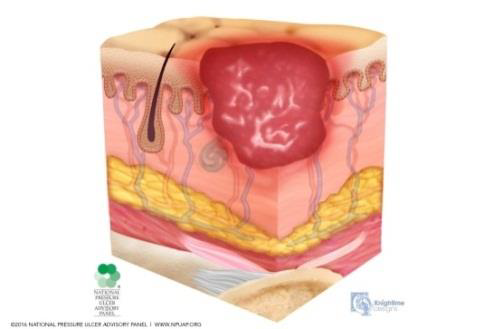
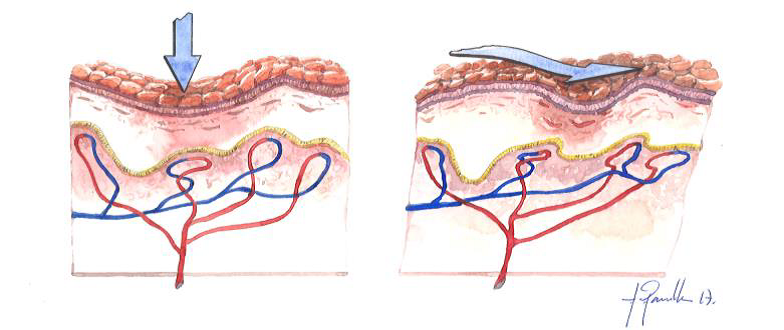
Les úlceres de pressió es produeixen a causa de la pressió aplicada als teixits tous i donen lloc al flux sanguini totalment o parcialment obstruït als teixits tous. El cisallament també n’és una causa, ja que pot atraure els vasos sanguinis que alimenten la pell (vegeu la figura).
Les úlceres de pressió es desenvolupen amb més freqüència en persones que no es mouen, com les que es troben en una cadira de rodes. Es creu àmpliament que altres factors poden influir en la tolerància de la pell a la pressió i el cisallament i fer augmentar el risc de desenvolupar úlcera a pressió. Aquests factors són:
- La desnutrició proteicocalòrica.
- El microclima (humitat de la pell causada per la suor o la incontinència).
- Malalties que redueixen el flux sanguini a la pell, com l’arterioesclerosi.
- Malalties que redueixen la sensació a la pell, com la paràlisi o la neuropatia.
La curació de les úlceres de pressió es pot alentir amb l’edat de la persona, les condicions mèdiques (com l’arterioesclerosi, la diabetis o la infecció), el tabaquisme o medicaments, com ara medicaments antiinflamatoris.
Pel que fa a la seva fisiopatologia, les úlceres de pressió poden ser causades per un subministrament de sang inadequat i lesions de reperfusió produïdes quan la sang es torna a introduir al teixit.
Un individu saludable pot experimentar un exemple senzill d’hipertensió lleugera durant un període de temps prolongat: el dolor experimentat és indicatiu del flux sanguini impedit a les zones afectades. Al cap de dues hores, aquesta escassetat de subministrament de sang, anomenada isquèmia, pot provocar danys en els teixits i la mort cel·lular.
Una isquèmia (del grec ‘retenir’ i ‘sang’) és el patiment cel·lular causat per la disminució transitòria o permanent del reg sanguini i conseqüentment una disminució de l’aportació d’oxigen d’un teixit biològic. Aquest patiment cel·lular pot ser suficientment intens per causar la mort cel·lular i del teixit. Una de les funcions principals de la sang és fer que l’oxigen que arriba als pulmons circuli per l’organisme i arribi a tots els teixits del cos.
Una pressió externa perllongada (més de 60’) i superior a la pressió capil·lar normal (entre 16 i 33 mmHg) és el principal factor en la producció de les úlceres. Aquesta pressió supracapil·lar redueix el flux sanguini i, per tant, el volum transportat d’oxigen, la qual cosa provoca una isquèmia que ja va ser demostrada per Koslac als anys seixanta.
La isquèmia de la membrana capil·lar augmenta la seva permeabilitat, amb la consegüent vasodilatació, extravasació de líquids i infiltració cel·lular. S’inicia, d’aquesta forma, un procés inflamatori actiu, que dona lloc a una hiperèmia reactiva, la qual es pot considerar úlcera de primer estadi, si no desapareix en 30 minuts. Si no desapareix la pressió, es produeix una isquèmia local intensa en els teixits i una trombosi venosa, amb alteracions irreversibles que porten a la necrosi i a la ulceració (estadis II, III i IV).
Per sobreviure a la isquèmia, les cèl·lules necessiten obtenir energia. En general, hi ha dues formes de generar-la (totes dues basades en processos químics) que aprofiten l’energia emmagatzemada en un o més enllaços químics: per via de la fermentació o bé a partir d’oxigen. Si la isquèmia és molt greu pot arribar a l’anòxia, fet que implica que els teixits d’aquesta regió no podran comptar amb l’energia necessària per sobreviure. D’aquesta forma, el teixit mor. Cada teixit té un nivell diferent de tolerància a la falta d’oxigen.
De vegades aquest tipus de lesions es produeixen de fora a dintre. Les forces de fricció produeixen distensió i angulació dels vasos sanguinis, fet que complica les alteracions isquèmiques produïdes per la pressió externa. Aquest tipus de forces són habituals en pacients enllitats, ja que es dona un desplaçament lent, però continu, cap als peus del llit i es produeixen unes forces tangencials i de sentit contrari a la superfície que friccionen els punts de pressió amb els llençols, i això ocasiona l’efecte denominat de cisallament.
El mecanisme de producció de les úlceres per pressió segueix aquest ordre (vegeu la figura):
- Pressió externa prolongada més de 60’ - 90’.
- Redueix el flux sanguini.
- Redueix el volum transportat d’O2.
- Isquèmia (es posen en marxa els mecanismes de defensa).
- Augment de la permeabilitat capil·lar.
- Vasodilatació, amb extravasació de líquids i infiltració cel·lular.
- Hiperèmia activa: estadi I (si l’eritema no desapareix en 30’).
La ferida començarà inicialment com una àrea vermella i dolorosa. L’altre procés de desenvolupament de l’úlcera de pressió es veu quan la pressió és prou elevada per danyar la membrana cel·lular de les cèl·lules musculars, que moren com a resultat de l’úlcera i la pell s’alimenta dels vasos sanguinis que passen per la capa muscular. Aquesta és la forma profunda de lesió de teixit de les úlceres de pressió, i comença amb la pell intacta de color violeta.
La hipòxia és una condició patològica en la qual no hi ha un subministrament adequat d’oxigen, ja sigui a tot el cos (hipòxia generalitzada) o en una regió del cos (hipòxia tissular). La hipòxia en la qual la privació de subministrament d’oxigen és completa s’anomena anòxia.
Vegeu el vídeo sobre el concepte d’isquèmia:
Classificació de les UPP segons NPUAP/EPUAP
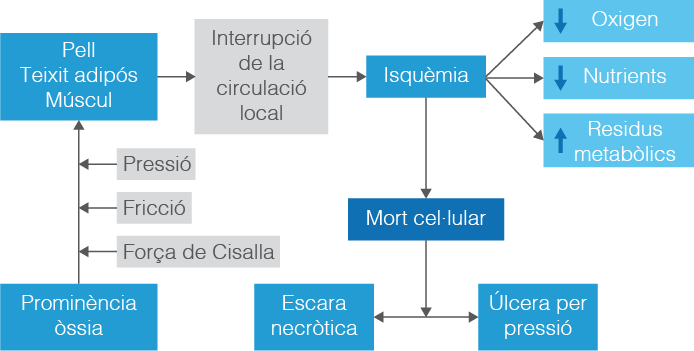
NPUAP/EPUAP són les sigles d’European and US National Pressure Ulcer Advisory Panels, és a dir, panels de consulta d’úlceres per pressió, a Europa i als Estats Units. Aquests panels ens indiquen el grau o etapa, de les quatre possibles, en què es troba una úlcera determinada (vegeu la figura); fet que ens permet la seva classificació.
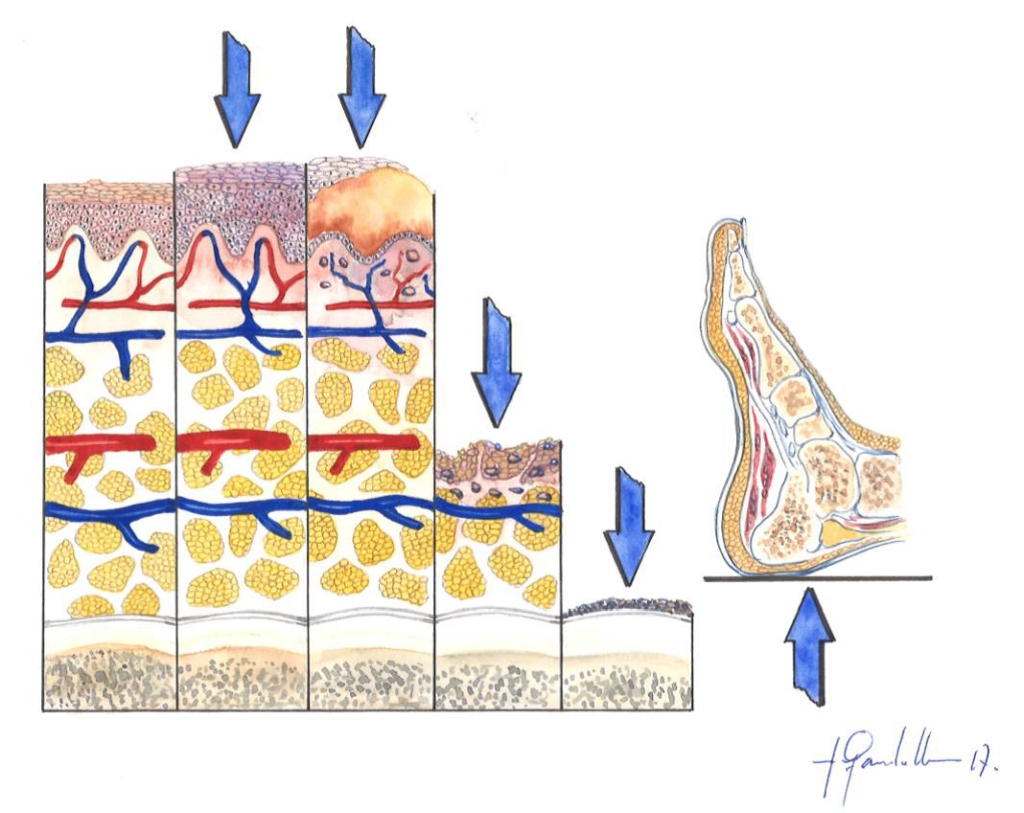
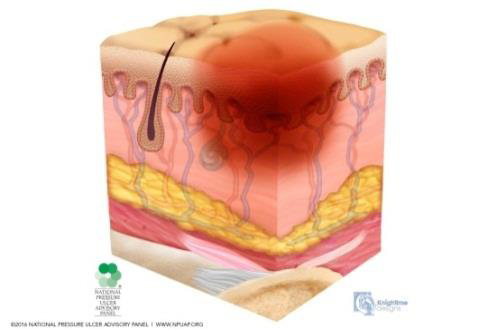
A l’etapa 1 la pell es troba intacta amb enrogiment no blanquejable d’una àrea localitzada generalment per sobre d’una prominència òssia. La pell pigmentada fosca pot no tenir una separació visible; el seu color pot diferir de la zona circumdant. La zona difereix en característiques com l’espessor i la temperatura en comparació amb el teixit adjacent. L’estadi 1 pot ser difícil de detectar en individus amb tons de pell fosca. També pot indicar o ser un senyal de persones “en risc” (vegeu la figura i la figura).
A l’etapa 2 es produeix una pèrdua parcial de la dermis d’espessor, que es presenta com una úlcera oberta poc profunda amb un llit de ferides de color rosa vermellós, sense escletxa. També es pot presentar com una ampolla intacta o oberta/trencada de sèrum. Es presenta com una úlcera poc profunda o brillant, seca sense escletxes o esclats (vegeu la figura i la figura)
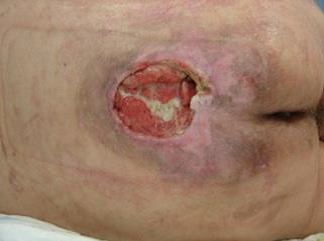
A l’etapa 3 hi ha una pèrdua total del teixit adipós. El greix subcutani pot ser visible, però l’os, el tendó o el múscul no estan exposats. La profunditat d’una úlcera de pressió a l’etapa 3 varia segons la ubicació anatòmica. El pont del nas, l’oïda, l’occípit i el mal·lèol no tenen (adipós) el teixit subcutani i les úlceres d’estadi 3 poden ser poc profundes. En canvi, les àrees d’adipositat significativa poden desenvolupar úlceres de pressió extremadament profundes de l’etapa 3. L’os/tendó no és visible ni palpable directament (vegeu la figura i la figura)
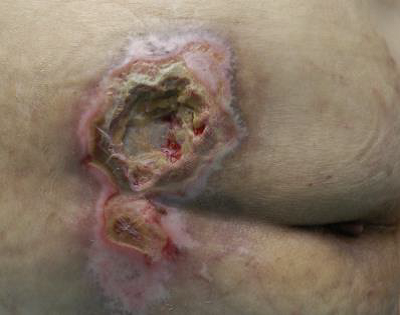
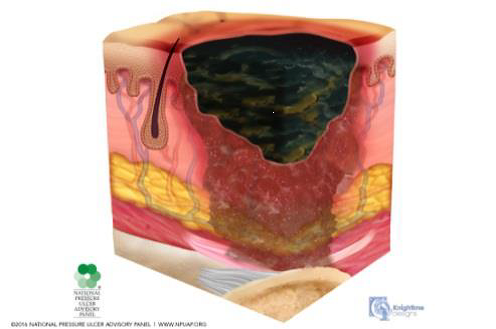
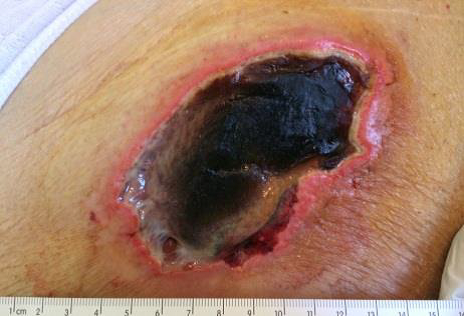
Finalment, a l’etapa 4 es produeix una pèrdua total de teixits amb ossos, tendons o músculs exposats. L’escara pot estar present en algunes parts del llit de la ferida. Sovint s’inclouen socors i túnels. La profunditat d’una úlcera de pressió d’etapa 4 varia segons la ubicació anatòmica. El pont del nas, l’oïda, l’occípit i el mal·lèol no tenen teixit adipós en el teixit subcutani i aquestes úlceres poden ser poc profundes. Les úlceres de la fase 4 es poden estendre a estructures musculars i/o de suport (p. ex., fàscia, tendó o càpsula) fent probable que es produeixi osteomielitis. L’os/tendó exposat és visible o palpable directament (vegeu la figura i la figura). El 2012, l’NPUAP va declarar que les úlceres de pressió amb cartílag exposat també es classifiquen com a etapa 4.
Etapes d'una UPP
Podeu trobar més informació sobre les etapes d’una UPP, en el següent document: tinyurl.com/yclyaj6s.
Categories addicionals propostes per l'NPUAP
La classificació de l’NPUAP als Estats Units inclou dues categories addicionals que val la pena descriure, ja que no estan contemplades a escala europea per l’EPUAP. En ambdues, la profunditat real i la categoria de la UPP es determinarà una vegada desbridada o evolucionada la lesió.
Es diu que una UPP és inestadiable / sense classificació quan presenta una pèrdua total del gruix de la pell o els teixits (profunditat desconeguda). Pèrdua del gruix total dels teixits on la profunditat real de la UPP està completament coberta per esfàcels i/o escares en el llit de la ferida (vegeu la figura i la figura).
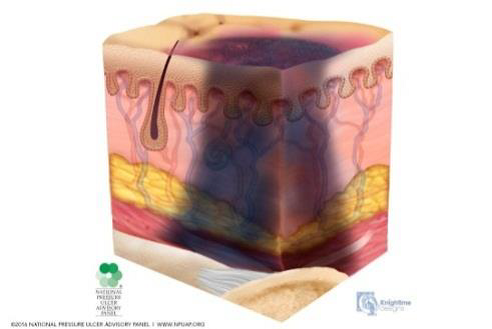
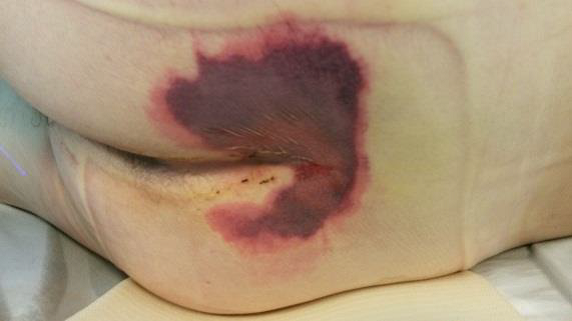
De la mateixa manera, es diu que hi ha sospita de lesions de teixits profunds / profunditat desconeguda quan l’àrea localitzada és de color porpra o marró de pell descolorida o butllofa plena de sang a causa del mal dels teixits tous subjacents per la pressió i/o la cisalla. L’àrea pot anar precedida per un teixit que és dolorós, ferm o tou, més calent o més fred en comparació amb els teixits adjacents (vegeu la figura i la figura).
Localització més habituals de les UPP
Les localitzacions més freqüents de les UPP es corresponen amb zones de suport que coincideixen amb prominències o màxim relleu ossi, és a dir, zones del cos que suporten més pressió. Aquestes zones varien depenent de la posició del pacient; vegem-les detingudament:
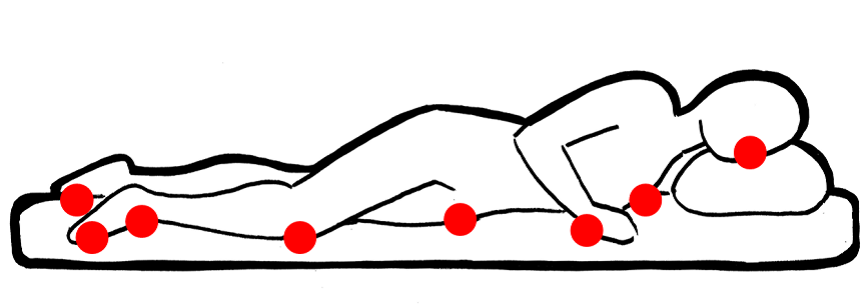
- Pacient en posició de decúbit supí: la regió sacra, els talons, el còccix, els colzes, els omòplats i l’occípit són les zones de més pressió (vegeu la figura).
- Pacient en posició de decúbit lateral: són els mal·lèols, els trocànters, les costelles, les espatlles, les orelles, les crestes ilíaques i la cara interna i lateral dels genolls (vegeu la figura).
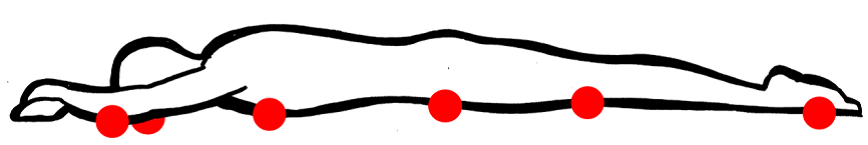
- Pacient en posició de decúbit pron: suporten més pressió els dits dels peus, els genolls, els genitals masculins, les mames, els pòmuls, les orelles, el nas i les crestes ilíaques (vegeu la figura).
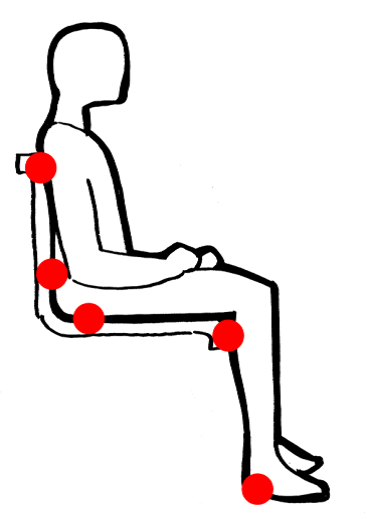
- Pacient en posició de sedestació: són l’isqui, el còccix, els omòplats, els trocànters, els talons i els dits dels peus (vegeu la figura).
Lesions cutànies associades a la humitat
El GNEAUPP (Grup Nacional per a l’Estudi i Assessorament en Úlceres per Pressió i Ferides Cròniques) defineix les lesions cutànies associades a la humitat, també conegudes com a LESCAH, com lesions localitzades a la pell que no solen afectar teixits subjacents i que es presenten com una inflamació, eritema, i/o erosió d’aquests causades per l’exposició perllongada (contínua o gairebé contínua) a diverses fonts d’humitat amb potencial irritatiu per a la pell (com per exemple: orina, femta, exsudats de ferides, efluents d’estomes o fístules, suor, saliva o moc).
La correcta diferenciació entre lesions per humitat i UPP és de gran importància clínica; tant des de l’enfocament de prevenció com des del de tractament, amb una repercussió directa en el pacient (vegeu la taula).
| Concepte diferencial | UPP | LESCAH |
|---|---|---|
| Causa | Pressió o cisalla | Humitat |
| Localització | Sobre prominències òssies | Hi pot haver prominències òssies però la humitat hi és present |
| Forma | Limitada amb vores regulars | Difusa |
| Profunditat | Segons categoria UPP | Superficial |
| Vores | Distingibles | Difuses |
| Color | Segons categoria UPP | Envermelliment |
| Necrosi | Hi pot haver necrosi | No hi ha necrosi |
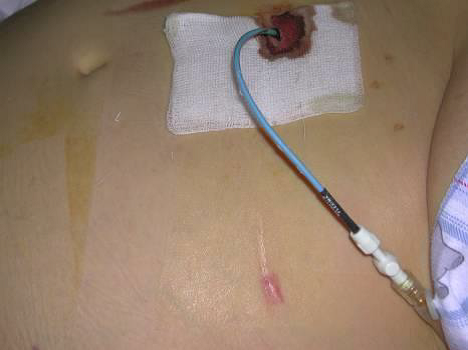
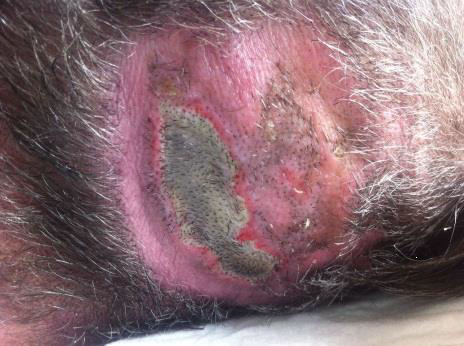
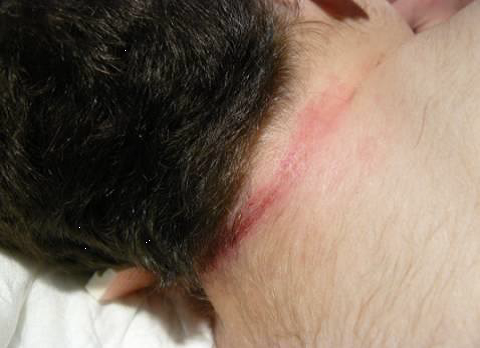
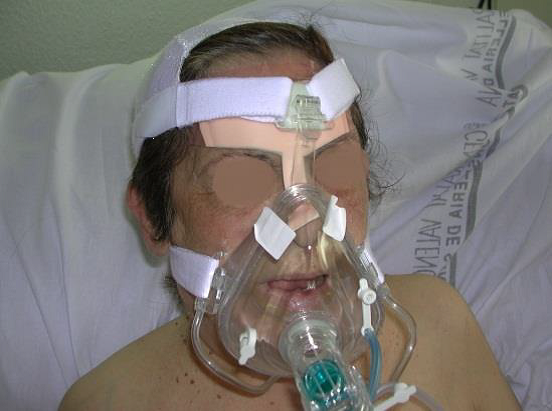
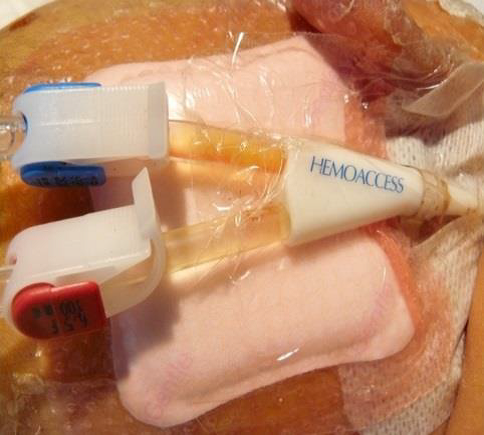
UPP relacionades amb dispositius sanitaris
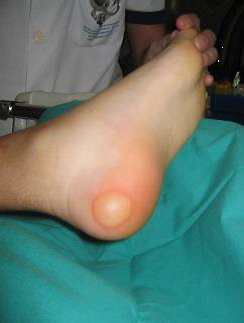
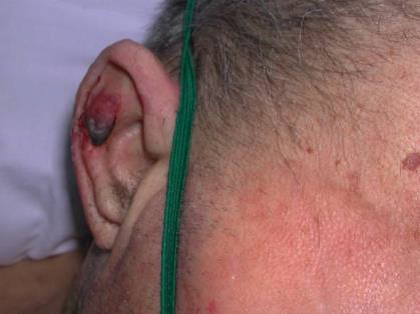
S’estima que un terç de les UPP són produïdes per dispositius sanitaris (DS), encara que varia considerablement i depèn de les característiques de la població que s’estudiï, i les categories I i II són les més comunes. La clau en el tractament d’aquestes UPP-DS és identificar la causa de la pressió i retirar-la. Malauradament, molts dels dispositius són necessaris per al tractament i cura del pacient i no poden ser retirats. De vegades, algunes d’aquestes lesions són resultat d’una mala posició del dispositiu o de la seva fixació (vegeu la figura).
Una UPP relacionada amb un dispositiu sanitari (UPP-DS) es defineix com una lesió localitzada a la pell o teixit subjacent com a resultat d’una pressió sostinguda causada per un dispositiu sanitari diagnòstic o terapèutic (mascareta o tub endotraqueal, cànula de traqueotomia, sondes, catèters, fèrules i aparells ortopèdics).
Les escales de valoració del risc de desenvolupar UPP no permeten identificar adequadament el risc de desenvolupar UPP-DS, de manera que els pacients depenen del judici clínic de la infermera com a mitjà d’identificació de riscos i de la implementació primerenca d’accions de prevenció (vegeu la figura).
Localització i prevenció de les UPP-DS
Les localitzacions de les UPP-DS depenen del tipus de dispositiu (vegeu la taula, la figura i la figura).
| Localització | Dispositiu causant |
|---|---|
| Nas | Oxigenoteràpia: mascaretes, ulleres nasals, sondes nasogàstriques. |
| Boca | Tubs endotraqueals. |
| Dits | Sensors de pulsioximetria. |
| Meat urinari | Sondes vesicals. |
Les estratègies de prevenció per a aquest tipus de lesions són les recollides a les següents recomanacions:
- Inspeccionar la pell al voltant dels dispositius diagnòstics i terapèutics almenys dues vegades al dia per a buscar senyals relacionats amb la pressió en el teixit circumdant (equip d’oxigenoteràpia, sondes, equip de VMNI, fèrules, guixos…).
Situacions especials relacionades amb les UPP
A banda de les prevencions i cures de les UPP que es puguin dur a terme dins d’un context general, hi ha una sèrie de situacions especials que representen un seriós problema i necessiten unes cures més específiques. Aquestes situacions especials s’han classificat en quatre blocs (posteriorment, també caldrà continuar amb les cures); vegem-los detingudament.
1. Prevenció d’UPP a quiròfan:
El risc que presenta un pacient hospitalitzat de presentar UPP es veurà incrementat si és sotmès a una intervenció quirúrgica. Independentment del paper fonamental que la pressió mantinguda exerceix en el desenvolupament de les UPP, hem de tenir en compte la influència de determinats factors extrínsecs o ambientals relacionats amb el procés quirúrgic, com la superfície de suport en la taula d’operacions, la posició en aquesta taula, el tipus d’intervenció, el tipus d’anestèsia utilitzada, la utilització de manta de calor, els procediments terapèutics i diagnòstics. La recomanació és:
- Considerar altres factors de risc específics per a les persones que reben cirurgia, com ara:
- Durada de temps immobilitzat abans de la cirurgia
- Durada de la cirurgia
- Augment d’episodis d’hipotensió durant la cirurgia
- Temperatura baixa durant la cirurgia
- Mobilitat reduïda en el primer dia postoperatori
- Considerar la redistribució de la pressió abans i després de la cirurgia.
2. UPP en pacients crític:
El pacient en situació crítica normalment presenta un gran nombre de factors de risc que afavoreixen l’aparició d’UPP: ventilació mecànica, administració de fàrmacs vasoactius i/o presència d’un estat d’hipercatabolisme. En aquest cas, la recomanació és:
- Avaluar la necessitat de canviar la superfície de suport a una SEMP de majors prestacions en pacients amb perfusió i oxigenació pobres i en aquells als quals no se’ls pugui fer canvis posturals per raons mèdiques (inestabilitat medul·lar i/o hemodinàmica).
- Iniciar els canvis posturals tan aviat com sigui possible després de l’ingrés.
- Considerar petits canvis posturals més sovint en aquells pacients que no poden tolerar canvis posturals importants.
- Considerar l’ús d’un apòsit preventiu per a la prevenció d’UPP relacionats amb dispositius mèdics.
3. UPP i pacients amb lesió medul·lar:
Els danys en la medul·la tenen com a conseqüència alteracions en la comunicació de les vies motores i/o sensitives i donen com a resultat graus variables de disfunció en la motricitat, en la sensibilitat i en la funció autònoma. Els efectes de la lesió varien d’acord amb el tipus i amb el nivell de la lesió produïda. Això no només afavoreix l’aparició d’una UPP, sinó que retarda la seva cicatrització.
A més, les persones amb dificultat per a la mobilització es veuen obligades a la utilització de cadires de rodes i a romandre asseguts durant l’activitat diària, alternant únicament amb la posició al llit durant el descans nocturn. Aquestes circumstàncies fan que les zones d’isqui, sacre, còccix, trocànters i talons siguin zones que suporten una gran pressió. La recomanació és:
- Individualitzar la selecció i la reavaluació periòdica d’una SEMP per a la cadira de rodes i els equips associats, en consideració amb la grandària i la configuració del cos, a l’efecte de la postura i la deformitat en la distribució de la pressió i les necessitats de mobilitat i estil de vida.
- Considerar períodes de descans al llit per a promoure la cicatrització d’UPP isquiàtica i sacra.
- En pacients amb UPP isquiàtiques, evitar la posició completament alçada quan estiguin asseguts a la cadira o al llit.
4. Cures pal·liatives i úlceres per pressió:
Encara que un pacient es trobi en fase terminal de la seva malaltia, això no justifica que s’hagi de claudicar en l’objectiu d’evitar l’aparició d’úlceres per pressió. En el cas que apareguin, haurem de plantejar objectius terapèutics realistes d’acord amb les possibilitats de curació i evitant tècniques agressives. En aquest cas, la recomanació és:
- Mantenir neta i protegida la ferida per evitar la infecció, seleccionant els apòsits que ens permetin distanciar la freqüència de les cures per evitar la incomoditat que produeixen.
- Millorar el benestar del malalt i evitar i controlar la mala olor de les lesions.
- Prioritzar el confort per sobre de la cicatrització de la lesió en pacients al final de la vida.
- En situació d’agonia, caldrà valorar la necessitat de realitzar o no els canvis posturals.
Finalment, també cal tenir en compte la continuïtat de les cures després de l’alta hospitalària d’un pacient amb risc d’UPP. En aquest sentit, per tal d’assegurar la continuïtat de cures, es recomana:
- Utilitzar els recursos de què disposa l’hospital, infermera d’enllaç, HAD (hospitalització domiciliària), assistent social, UFIS geriàtriques per reforçar les cures a domicili. Reforçar l’educació sanitària al pacient i/o al cuidador principal si l’alta és domiciliària.
- Fer un informe d’alta als pacients traslladats a un altre centre (residència, sociosanitari, hospital) que orienti de l’estat del pacient i les cures.
Agents causals i factors predisposants de les UPP
Una úlcera per pressió (UPP) és una lesió localitzada a la pell i/o en el teixit subjacent, en general sobre una prominència òssia, com a resultat d’una pressió, fricció o pressió en combinació amb cisallament, que anomenem factors de risc primaris.
També s’associen a les UPP determinats factors intrínsecs que contribueixen a fer que apareguin i que són factors predisposants propis de l’estat del pacient. S’han inclòs, com a factors de risc primaris, tots els que redueixen la resistència tissular. Així, en la formació de les UPP hi participen tres tipus de forces o agents causals primaris: la pressió, la fricció i el cisallament.
La pressió és la força primària que afavoreix la formació d’úlceres, és la pressió directa. La pressió indueix anòxia, isquèmia i mort cel·lular. És una força que actua de manera perpendicular a la pell com a conseqüència de la gravetat i que provoca l’aixafament tissular entre dos plans, un relatiu al pacient (pla esquelètic, prominències òssies) i un altre extern (butaca, llit, sondes…).
Aplicar una pressió baixa durant un període de temps llarg provoca més dany tissular que una pressió alta durant un període de temps curt. També s’ha comprovat que el 90% dels pacients amb menys de vint moviments espontanis durant la nit desenvolupen UPP.
La formació d’una UPP depèn tant de la pressió que s’exerceix sobre una zona de la pell com del temps que es manté aquesta pressió. L’equació que defineix clarament el concepte d’UPP vindria a ser la següent: «pressió + temps = úlcera».
La fricció és una força tangencial que actua paral·lelament a la pell. Es produeix quan una part del cos del pacient (generalment els colzes, el sacre i els turmells) frega contra una superfície aspra com el llençol. Aquest frec causa la descamació de les cèl·lules epidèrmiques i redueix la resistència del teixit. La fricció minimitza la relació pressió-temps que determina l’aparició d’isquèmia cutània.
Finalment, el cisallament combina els efectes de la pressió i de la fricció. Les forces de cisallament són forces paral·leles que es produeixen quan dues superfícies adjacents llisquen una sobre l’altra. Aquestes forces es produeixen en lliscar la persona quan està mal asseguda i/o el capçal del llit s’eleva més de 30° (posició de Fowler alta).
En aquesta situació, els teixits externs (pell, fàscies superficials) romanen fixos contra els llençols, mentre que els teixits profunds (fàscies profundes, esquelet) llisquen, i els vasos sanguinis es retorcen i es comprimeixen, la qual cosa priva d’oxigen i nutrients a la pell. A causa d’aquest efecte, la pressió que es necessita perquè disminueixi l’aportació sanguínia és menor, de manera que la isquèmia del múscul es produeix més ràpidament.
Factors predisposants de les UPP
A banda dels agents causals directes, hi ha una sèrie de factors que predisposen a patir una úlcera per pressió (UPP); són els següents:
- Alteració de la nutrició: els estats de desnutrició greu comporten un dèficit global de proteïnes; aquesta hipoproteïnèmia retarda el procés de cicatrització. La vitamina C i l’àcid ascòrbic intervenen en la síntesi i formació del col·lagen de les ferides. Per tant, el dèficit de vitamina C provoca un retard en l’epitelització de la ferida i una demora en la retracció. Els oligoelements coure, ferro i zinc són també necessaris per a la correcta síntesi del col·lagen. En els estats d’obesitat i caquèxia s’ha observat un augment significatiu de la tendència a desenvolupar úlceres; així:
- Una persona amb obesitat té un excés de greix subcutani que actua com a encoixinat però també interfereix en la revascularització del teixit, que, unit a un excés de pes, fa entendre que aquests pacients siguin més susceptibles de desenvolupar aquestes lesions.
- A la caquèxia hi ha una reducció del teixit adipós subcutani, per la qual cosa augmenta l’aproximació al pla ossi, i això afavoreix l’aparició de les úlceres quan s’exerceix un augment de la pressió. A més, aquestes persones solen tenir dèficits nutricionals que agreugen la situació.
- Edat: l’edat avançada condueix a una pèrdua d’elasticitat i flexibilitat de la pell, provocada pel descens de la producció d’elastina (l’elastina és el que produeix elasticitat a la pell), i això afavoreix l’aparició de les úlceres. A més és comú en aquest tipus de persones un descens en la mobilitat, que afavoreix la seva aparició.
- Nivell de consciència: en persones amb estat mental alterat, disminució de la mobilitat o en coma o sota tractaments de tranquil·litzants o sedants tenen major risc de patir aquestes lesions.
- Incontinència: tant urinària com fecal, les substàncies són altament corrosives i provoquen maceració, arribant a erosionar el teixit. I a més, en el cas que es produeixi lesió, augmenta el risc d’infecció per la localització propera dels genitals.
- La pell: si la pell està poc vascularitzada a conseqüència de traumatismes (erosions i/o hematomes), macerada per dèficit d’higiene o per sudoració, afavoreix la formació d’úlceres.
- Intervencions quirúrgiques: hi ha dos factors que cal tenir en compte, la durada de la intervenció i la immobilització trans i postoperatòria. Tots dos factors augmenten el risc si no es prenen mesures preventives a quiròfan.
- Fixacions mecàniques: la presència de fèrules, traccions o guixos pot afavorir les úlceres per pressió o per fricció.
- L’entorn: la desmotivació professional per manca de formació i/o informació específica:
- El dimensionament inadequat de càrregues de treball dels professionals que els atenen.
- La manca de criteris unificats en la planificació de cures per part de l’equip assistencial, intraserveis i interservei.
- La manca o mala utilització del material de prevenció, tant del bàsic com del complementari.
- El deteriorament de la pròpia imatge de l’individu en la malaltia.
- La manca d’educació sanitària dels pacients.
- Administració de fàrmacs: estan considerats com a fàrmacs de risc aquells que produeixen limitació de la mobilitat (sedació, narcòtics…) o ús prolongat de corticoides, perquè pot disminuir la resistència dels teixits inhibint-ne el procés de cicatrització. Les catecolamines tenen efectes vasoconstrictors, especialment la noradrenalina, i poden produir isquèmies distals. També els antibiòtics en dosis altes inhibeixen la formació dels teixits nous. D’altra banda, el risc de necrosi està associat a la quimioteràpia agressiva per via endovenosa a llarg termini; els citostàtics són causa de l’augment del risc de necrosi associat a la quimioteràpia agressiva per teràpia IV.
- Malalties generals:
- Diabetis: per alteració de la microcirculació i risc d’infecció, així com qualsevol altra alteració del transport de l’oxigen.
- Malalties circulatòries i respiratòries (MPOC): produeixen alteració en el transport d’O2.
- Anèmia: per l’alteració que produeix el transport de l’oxigen.
- L’hospitalització: l’hospitalització ja de per si és un risc, pel canvi d’hàbits de vida. Hi ha quatre alteracions patològiques que, associades a aquesta causa, poden augmentar el risc:
- Alteracions de la sensibilitat: l’absència de sensació dolorosa com a mecanisme de defensa, provocada per la isquèmia o pels sedants, augmenta el risc de formació d’úlceres (malalties neurològiques, vasculars, intervencions quirúrgiques…).
- Alteracions en la circulació (arterioesclerosi, edemes, estats de xoc…).
- Alteracions respiratòries (dèficits de transport d’oxigen, hipòxies).
- Alteracions endocrinometabòliques (diabetis, obesitat, hipertèrmia, anèmia…).