Suport en la ingestió
L’alimentació és un acte elaborat que comprèn l’obtenció, la preparació i la ingestió d’aliments. L’alimentació té per finalitat aportar-nos, mitjançant els aliments, substàncies que el nostre organisme necessita per obtenir energia pels processos vitals, per créixer, per mantenir els òrgans i teixits corporals, per substituir estructures malmeses o envellides, per produir mecanismes de defensa enfront de les malalties (transmissibles i no transmissibles), per mantenir el medi intern hidratat i amb les concentracions d’ions adequada, i un llarg etcètera. Aquestes substàncies tan importants per al nostre organisme són els nutrients.
Els aliments tenen propietats organolèptiques (color, sabor, textura i olor) que els fa més o menys atraients per ser menjats. Els aliments canvien les seves propietats i esdevenen més digeribles quan són cuinats, tot i que també perden algunes qualitats.
Els aliments no només contenen nutrients, sinó altres substàncies, com:
- Substàncies pròpies no digeribles ni absorbibles com la cel·lulosa, la quitina…
- Substàncies afegides com els additius alimentaris: conservants, colorants, potenciadors de sabor, modificadors de textura, enriquidors (nutrients fabricats artificialment)… que, en definitiva, són substàncies químiques que absorbim.
La nutrició
La nutrició és el conjunt de processos que segueixen els aliments que ingerim fins que n’absorbim les seves substàncies. Una bona nutrició es caracteritza per tenir nutrients de qualitat i en les proporcions més equilibrades segons les necessitats individuals. Igual que els requeriments nutricionals no són els mateixos al llarg de les diferents etapes de la vida, tampoc ho són per a persones amb diferents intensitats d’activitat física, ni tampoc per a persones amb diferents alteracions de salut.
Important: alimentar-se no és el mateix que nodrir-se.
Tipus de nutrients
Els nutrients que necessitem en més quantitat són els glúcids, els lípids, les proteïnes i l’aigua. Són coneguts com a macronutrients. Però també n’hi ha que els necessitem amb menor quantitat, com les vitamines i els minerals, coneguts com a micronutrients.
Glúcids
Els glúcids o carbohidrats es coneixen popularment com a hidrats de carboni, sucres i farines. Estan formats per molècules senzilles com la glucosa, la fructosa, la manosa o la galactosa, que s’agrupen en estructures més complexes com el glicogen, el midó, la cel·lulosa o la pectina. L’aparell digestiu absorbeix molècules senzilles, i es troba en diverses formes:
- Glúcids d’absorció ràpida: seran els glúcids simples ingerits que no cal que l’aparell digestiu fragmenti per ser absorbits i per tant passen ràpidament a la sang, com la glucosa i la fructosa de les fruites i el sucre de taula o la farina blanca.
- Glúcids d’absorció lenta: seran els glúcids complexos digeribles, o sigui que l’aparell digestiu és capaç de fragmentar en unitats més petites (principalment en glucosa) i absorbir-les. És el cas del midó dels tubercles, com la patata i dels cereals integrals, o el glicogen de les carns.
- Glúcids no absorbibles: seran els glúcids complexos com la cel·lulosa o la pectina que ingerim amb els vegetals però que són tan complexos que el nostre aparell digestiu no és capaç de fragmentar. És el que es coneix com fibra alimentària, molt necessària per a la formació de la femta i per evitar l’estrenyiment, però no absorbibles.
Els glúcids absorbits s’utilitzen principalment per a la producció d’energia, especialment en el cervell, el fetge i el ronyó, però els glúcids també tenen funció estructural, ja que absorbeixen molta aigua i són ideals per formar part de la matriu extracel·lular, del teixit conjuntiu, del líquid sinovial (conferint viscositat i lubricació a les articulacions).
La ingesta de glúcids d’absorció ràpida incrementarà els nivells de glucosa en sang en poc temps, mentre que els glúcids d’absorció lenta aniran entrant al torrent sanguini gradualment. La velocitat d’absorció dels glúcids és important de tenir en compte a l’hora de repartir l’energia entre els àpats, per fer activitat física intensa i també pel control de la glucèmia en persones amb diabetis.
Matriu extracel·lular
Xarxa d’unió entre les cèl·lules per on passen els nutrients, l’aigua i l’oxigen cap a l’interior de les cèl·lules (per exemple: l’àcid hialurònic).
Quan la glucosa no és consumida per les cèl·lules, passa a formar:
- Glicogen: s’emmagatzema al fetge per anar regulant els nivells de glucosa en sang entre els àpats, i al múscul com a reserva per l’alta demanda de glucosa durant la contracció muscular.
- Lípids de reserva: el fetge converteix l’excés de glúcids en àcids grassos que s’acumulen en el teixit adipós.
Així com el glicogen és fàcilment degradat per obtenir glucosa ràpidament en moments de necessitat, els lípids de reserva s’utilitzen com a últim recurs per a l’obtenció de glucosa (per exemple en casos d’inanició o diabetis mal controlada), ja que aquest procés allibera a la sang gran quantitat de cossos cetònics tòxics i perjudicials per a l’organisme que s’excreten principalment per l’orina (sobrecarregant els ronyons) i pels pulmons (conferint una olor característica a l’alè).
Lípids
Els lípids o greixos són nutrients complicats d’absorbir perquè no es dissolen en l’aigua. És per això que calen les sals biliars i els sucs pancreàtics per emulsionar-los i formar microgotes absorbibles. Els menjars rics en greixos són pesats de digerir. Els greixos que trobem en els aliments són molt variats i per facilitar-ne la descripció els separarem segons el requeriment nutricional en:
Lípids essencials i de consum necessari:
HDL, LDL i VLDL
Són les sigles en anglès de high density lipids (‘lípids d’alta densitat’), low density lipids (‘lípids de baixa densitat’) i very low density lipids (‘lípids de molt baixa densitat’).
- Àcids grassos insaturats: són triglicèrids monoinsaturats i poliinsaturats (omega 3 i omega 6): l’organisme no els pot sintetitzar i els necessitem obtenir de la dieta; a més a més la seva absència està relacionada amb l’augment d’incidència de patologies cardiovasculars. Els obtenim principalment d’olis vegetals (d’oliva, de gira-sol…) i peix blau.
- Colesterol d’alta densitat (HDL): són lipoproteïnes amb baix contingut de greix i que ajuden a eliminar els triglicèrids de la sang transportant-los al fetge perquè els elimini amb les secrecions biliars cap a l’intestí.
Lípids no essencials i de consum limitat: el seu consum s’ha relacionat amb un risc més alt de patologies cardiovasculars. Són:
- Àcids grassos saturats: són triglicèrids provinents principalment d’aliments d’origen animal (embotits, carns grasses…).
- Àcids grassos trans: són greixos hidrogenats, creats artificialment per canviar les propietats organolèptiques i conservar aliments processats (margarines i pastisseria industrial).
- Colesterol de baixa o molt baixa densitat (LDL i VLDL): són lipoproteïnes capaces de formar plaques d’ateroma als vasos sanguinis.
Els lípids desenvolupen importants funcions en el nostre organisme.
- Són estructurals: els fosfolípids i colesterol formen les membranes cel·lulars.
- Regulen activitats biològiques: formen hormones com les hormones esteroides (sexuals i les suprarenals).
- Són missatgers intracel·lulars: fosfolípids de membrana que davant de certs senyals extracel·lulars activen/desactiven reaccions metabòliques internes de la cèl·lula.
- Són missatgers intercel·lulars: tromboxans, leucotriens, prostaglandines, entre altres, desencadenen potents reaccions d’inflamació, contracció o elevació de la temperatura corporal.
- Absorbeixen vitamines: com la vitamina A, D, E i K, perquè són vitamines liposolubles.
- Transporten electrons: les quinones lipídiques situades a les mitocòndries, per la producció d’ATP, l’energia de la cèl·lula.
- Fan reserva i protecció: són reserves energètiques i de protecció de vísceres, així com aïllant de temperatura externa.
Tot i haver de moderar la ingesta de lípids per obtenir una dieta equilibrada, els greixos són necessaris per a un bon funcionament de l’organisme.
Proteïnes
Les proteïnes dels aliments es degraden en molècules més petites, els aminoàcids, que al ser absorbits per l’organisme no solen utilitzar-se per a la producció d’energia (excepte si hi ha carència de glúcids i lípids) sinó per formar noves proteïnes, fan de recanvi proteic, ja que les proteïnes del nostre cos realitzen nombroses funcions com:
- Transport de molècules: per exemple l’hemoglobina dels eritròcits que transporta oxigen o diòxid de carboni.
- Regulació de reaccions químiques i enzimàtiques: per exemple l’ADN-polimerasa que duplica l’ADN durant la divisió cel·lular.
- Reserva i nutrició: per exemple les proteïnes de la llet materna per al nadó.
- Contràctil o motriu: per exemple l’actina i la miosina dels músculs esquelètics.
- Estructural: per exemple les fibres de col·lagen de la pell, l’elastina dels lligaments.
- Defensa: per exemple immunoglobulines o anticossos fabricades pels leucòcits.
- Regulació: per exemple les hormones, com la insulina que regula el metabolisme dels glúcids.
Hi ha centenars d’aminoàcids en els aliments, però només vint formen les proteïnes humanes. I d’aquests vint, nou els hem d’obtenir de la ingesta d’aliments com la carn i els llegums, perquè el nostre metabolisme no els pot sintetitzar.
En situacions d’excés de proteïna en la dieta, és utilitzada per obtenir energia, però implica un sobreesforç per a l’organisme. Concretament, el fetge haurà de transformar en urea l’amoníac alliberat a la sang per les cèl·lules i els ronyons per eliminar per l’orina l’excés d’urea a la sang.
Aigua
L’aigua representa el 60-70% del nostre pes, i es troba majoritàriament formant part del citoplasma cel·lular, en el líquid intersticial que banya les cèl·lules i en els líquids interns com la sang i la limfa. Les principals funcions de l’aigua en l’organisme són:
- Cohesió: fa les cèl·lules incompressibles, els dona volum.
- Regulació: de la temperatura corporal.
- Dissolvent: participa en el transport de substàncies.
- Amortidora: el líquid cefalorraquidi, el líquid sinovial de les articulacions, entre altres, fan de coixí als òrgans que envolten.
- Catalitzadora: participa en les reaccions cel·lulars.
Vitamines
Les vitamines són molt variades i regulen les reaccions metabòliques (per exemple en la calcificació dels ossos), formen part d’hormones, són antioxidants… Majoritàriament han de ser aportades per la ingesta perquè el cos no les sintetitza. N’hi ha d’hidrosolubles, que es perden per l’orina perquè no es poden emmagatzemar, i altres que són liposolubles, que es poden emmagatzemar en el teixit adipós però poden esdevenir tòxiques si s’acumulen en excés.
Minerals
Els minerals es troben en petites quantitats en els aliments però el nostre cos els necessita absorbir de la dieta perquè no els pot fabricar. Els minerals estan implicats en nombroses funcions:
- Regulació: la composició del líquid intra i extracel·lular, la transmissió neuronal, l’entrada de substàncies a la cèl·lula, processos metabòlics, el funcionament immunològic, el pH del medi intern.
- Estructural: d’ossos i dents.
Tot i que n’hi ha en poca quantitat, l’excés o la mancança d’aquest nutrient provoca greus desajusts en l’organisme.
Equilibri nutricional
Segons l’Organització Mundial de la Salut (OMS), les dietes insalubres i la manca d’activitat física són els principals factors de risc per a la salut arreu del món.
Cada persona en funció de l’etapa de la vida en què es trobi, el seu sexe, la seva activitat física i el seu estat de salut, té uns requeriments nutricionals concrets que s’han de cobrir mitjançant la dieta. Les calories han de ser aportades per:
- Glúcids (55-65%): màxim el 10% provinents de sucre lliure.
- Proteïnes (15-25%): tant d’origen vegetal com animal.
- Greixos (màxim el 30%): principalment reduint els greixos saturats i trans, i afavorint els greixos insaturats procedents de peixos, alvocats, fruits secs i oli d’oliva).
A més a més, una dieta saludable també:
- Limita el consum de sal per sota dels 5 grams diaris: cal tenir present no només la sal de taula sinó també aquella que es troba en processats i preparats industrials de purés, sopes, cremes, salses… i fins i tot medicaments efervescents.
- Conté fibra dietètica: menjant 400 g o cinc porcions de fruita i verdures al dia.
Com més rica i variada sigui la nostra dieta, més fresca i provinent de cultius i produccions exemptes de químics i conservants, més qualitat tindran els nutrients que ingerim i més beneficis n’obtindrem per la nostra salut.
Els desequilibris nutricionals poden reduir la capacitat immunològica, augmentar la vulnerabilitat a les patologies (diabetis, cardiopaties, ictus i càncers), alterar el desenvolupament físic i mental, i reduir la capacitat reproductora.
La dieta
La dieta ha de subministrar l’energia i els nutrients essencials en quantitat suficient segons els requeriments de cada persona, evitant les carències de dietes massa restrictives. Així doncs, cal que sigui el màxim d’individualitzada possible, fins i tot en centres i institucions assistencials.
La dieta terapèutica és una dieta equilibrada, amb aliments de tots els grups i amb excepcions nutricionals adequades a la patologia, doncs els objectius són evitar o reduir els símptomes de la patologia, disminuir la morbiditat d’aquesta i en definitiva, millorar la qualitat i l’esperança de vida de la persona malalta.
En institucions i centres assistencials, el servei de menjars ha d’estar molt ben planificat per tal de cobrir els requeriments nutricionals de les persones a qui assisteixen. Per tal de sistematitzar el procés, els centres disposen de manuals de dietes en els quals queden recollides les dietes que s’ofereixen. Aquest document ha d’incloure diversos aspectes:
- Viabilitat: els recursos humans, tècnics i econòmics per posar en pràctica la dieta.
- Eficàcia: l’efecte terapèutic desitjat.
- Criteris dietètics i gastronòmics: pautes de manipulació, preparació, elaboració i presentació dels menús:
- Tipus d’aliments indicats
- Pes per ració
- Condiments adequats
- Dietes equilibrades, variades i agradables
- Presentació, temperatura i quantitats adequades
- Adaptació estacional
- Hàbits alimentaris (preferències i necessitats)
La manera més pràctica per assolir aquests objectius és partir d’una dieta basal, que és l’adequada per a una persona sana que no requereix modificació específica segons edat, sexe i grau d’activitat física. La dieta basal és suficient per cobrir les demandes metabòliques de macro i micronutrients, és equilibrada i amb aliments de tots els grups. A partir d’aquesta dieta basal es dissenyen els menús per tal que amb el menor nombre de plats es pugui cobrir la demanda individual. A continuació s’estudia cada plat valorant els seus ingredients i tècniques culinàries per elaborar-lo i s’adapta a les característiques particulars de cada dieta, obtenint així les dietes terapèutiques i les dietes amb modificació de textura.
Les variacions més habituals dels plats de la dieta basal són:
- Els canvis de textura dels plats (aixafat, triturat, púding i nèctar).
- Variació de la quantitat d’un o diversos ingredients del plat.
- Introducció o exclusió d’un ingredient o aliment específic.
- Utilització de tècniques culinàries alternatives.
- Substitució de la guarnició.
El manual de dietes inclou:
- El receptari: amb el nom del plat, els ingredients i les quantitats per ració.
- L’anàlisi nutricional: aportació calòrica i de nutrients i la seva relació amb la ingesta diària recomanada.
- La descripció de la dieta: perfil nutricional al qual va dirigit, quin objectiu pretén, les característiques i per quines situacions patològiques o especials està indicada.
- La distribució de les preses diàries: tot i que els àpats principals de dinar i sopar centren la major atenció i complexitat, la resta de preses han d’estar especificades en composició i volum energètic.
En la mesura del possible, cal prioritzar pautes dietètiques equilibrades i amb productes de qualitat, com per exemple:
- Augmentar el consum de llegums.
- Evitar aliments fregits o arrebossats, prioritzant la planxa, el forn, el vapor, els bullits…
- Substituir la brioixeria industrial per cereals (millor si són integrals).
- Fraccionar la ingesta calòrica diària en 5 o 6 preses (sobretot en persones amb diabetis, afeccions gàstriques, úlceres, hèrnies de hiat, dispèpsies i el tractament de la malnutrició tant per obesitat com per desnutrició).
- Oferir un menú opcional (tot i que complica el disseny i el seguiment nutricional).
- Moderar l’ús de la sal en tots els casos i substituir-la per herbes aromàtiques, nou moscada o pebre.
- Realitzar totes les preparacions amb oli d’oliva verge.
Les dietes amb modificació de textura i terapèutiques que solen tenir els centres són:
- Fàcil masticació o tova mecànica
- Triturada o túrmix
- Protecció gàstrica
- Rica en fibra
- Pobra en fibra
- Diabetis
- Hipocalòrica
- Hiperlipèmies
- Hepatobiliar
També tenen pautes i recomanacions dietètiques per a casos més concrets, com hipertensió arterial, nefropaties, hepatopaties, malalties biliars, patologia òssia i articular, disfàgia i desnutrició.
En resum, la dieta saludable és...
- Equilibrada: cobreix les recomanacions alimentàries diàries (RDA).
- Suficient: cobreix les demandes energètiques segons les necessitats de la persona usuària, evitant les situacions de malnutrició ja sigui per excés o per defecte.
- Variada: en aliments, receptes i tècniques de cocció per una aportació nutricional correcta, especialment de vitamines i minerals.
- Satisfactòria: que sigui un plaer i no una obligació o monotonia. Els plats variats, de temporada i regionals coneguts per les persones usuàries (en aquest cas mediterranis) són més ben acceptats i valorats.
Podeu consultar el següent vídeo, on es tracta l’alimentació en persones grans:
El servei de menjars en institucions
El servei de menjars en institucions pot venir proporcionat per la direcció o gerència del centre (servei de cuina pròpia), gestionat per una empresa externa (cuina pròpia però gestió externa) o mitjançant un servei extern amb transport i servei d’àpats (cuina i gestió externalitzada).
El servei de cuina pròpia requereix una infraestructura i instal·lacions de cuina i magatzem d’aliments, així com personal dirigit i gestionat pel mateix centre. Això permet llibertat de decisió i poder adaptar-se millor a les preferències i requeriments de les persones usuàries, però al mateix temps molta dedicació, ja que cal també supervisar tot el circuit d’alimentació (homologació de proveïdors, compres, registres de seguretat alimentària…).
En canvi, quan les instal·lacions de cuina i magatzem són al propi centre però gestionats per una empresa externa que aporta els treballadors i els aliments, la càrrega de treball queda compartida, però cal eficàcia i acords per ambdues bandes tant pel que fa als requeriments nutricionals de les persones usuàries com als costos econòmics d’aquest tipus de servei.
-

- Servei d'àpats en un centre hospitalari (font: Banc d'Imatges Infermeres, www.coib.cat)
Finalment, el servei de cuina externalitzada comporta la contractació d’una empresa amb cuina localitzada fora de la institució. Allà s’elabora, es conserva i després es transporta el menjar fins al lloc de consum. Això comporta un servei de línia calenta (els plats elaborats es mantenen a temperatura superior als 65 °C fins que són servits) o d’una línia freda (els plats es conserven per sota del 4 °C, es transporten i es reescalfen a la institució just abans de ser servits). La línia freda sol ser la més utilitzada, perquè garanteix més seguretat alimentària.
Aquest tipus de servei permet optimitzar en espai i manteniment d’una cuina pròpia i només s’ha de gestionar un únic proveïdor. Però l’elaboració de plats tradicionals o la personalització dels menús és menor perquè aquests tipus de serveis sovint serveixen a nombrosos i diversos col·lectius (escoles, hotels, hospitals, centres residencials…).
El suport en la ingestió
L’alimentació és un acte important per al manteniment de la vida. Per aquest motiu, és important realitzar aquesta activitat en unes condicions ambientals adequades que l’afavoreixin i no n’alterin el desenvolupament.
Alimentar-se és un acte vital, per tant, cal implicar la persona en situació de dependència en la seva realització, en la mesura del possible, però fomentant al màxim la seva autocura relacionada amb el procés d’alimentació.
Anàlisi de les condicions ambientals en l’alimentació i el suport a la ingestió
L’activitat d’alimentació, sigui quin sigui l’estat de la persona, s’ha de fer en certes condicions per garantir-ne un desenvolupament correcte. Aquestes són les principals recomanacions:
- Sempre s’ha d’efectuar en un lloc adequat, net, ventilat, amb temperatura confortable, tranquil i sense sorolls ni distraccions (s’aconsella apagar els televisors i els equips de música, o altres aparells electrònics com tauletes o mòbils).
- S’ha de facilitar que la persona usuària pugui menjar tota sola sense necessitat de suport. Per això cal:
- Supervisió durant els àpats per afavorir la recuperació de les alteracions de la deglució i per la seguretat de la persona amb disfàgia.
- Adaptar a les necessitats de la persona usuària tant l’espai (taula i seient) com els utensilis necessaris per a l’alimentació.
- L’horari dels àpats, si és possible, ha de ser sempre el mateix, evitant les hores de cansament o somnolència.
- És preferible realitzar els àpats amb companyia agradable. Per tant, si és possible, afavorir que la persona triï amb qui vol realitzar els àpats.
- Verificar el tipus de dieta prescrita, així com possibles restriccions per raons mèdiques, culturals o preferències de la persona usuària.
- Comprovar i supervisar l’administració de la medicació, si escau.
- La persona encarregada de donar suport en l’alimentació ha de mostrar calma i seguretat, seient davant de la persona usuària i a la mateixa alçada, anticipant amb paraules el que li està a punt de donar per menjar i ensenyant-n’hi el contingut.
- No s’ha d’utilitzar el menjar com a premi o càstig, sinó reforçar petits avenços com tastar un aliment nou.
- No forçar les persones usuàries a menjar, donar el temps necessari però alhora intentar que la durada de l’àpat no sigui superior a 30-40 minuts i que el temps entre plat i plat no sigui excessiu.
- No és bo tenir a la vista tot l’àpat, perquè en ocasions crea neguit o sensació de sacietat abans de completar l’àpat sencer.
- Cal mantenir la boca neta i la mucosa oral hidratada per estimular la salivació i evitar que quedin restes d’aliment a la boca. Unes gotes de llimona a l’aigua estimulen la salivació.
- Si la persona usuària porta pròtesi dental, se n’ha de fer la higiene i assegurar que està ben ajustada per evitar problemes de masticació.
Trobareu més informació sobre els suports i ajuts tècnics a la persona usuària, en aquest mateix apartat.
Estratègies per a la promoció de l’autocura
Mitjançant els coneixements i les habilitats comunicatives, els professionals de la salut (personal mèdic, d’infermeria i tècnics), han de contribuir, amb una actitud oberta, a una relació més compartida amb la persona que atenen, promovent l’autoresponsabilització i l’autocura mitjançant:
- L’establiment d’un vincle de confiança mútua que facilita la formació i l’educació de la persona atesa;
- Donar-li a conèixer la responsabilitat que l’afecta en el procés de curació i dels comportaments que pot adoptar per millorar el seu estat de salut o qualitat de vida;
- Promoure la presa de decisions compartida.
Per aconseguir-ho, cal una alfabetització en salut no només de la persona atesa sinó de la ciutadania en general durant totes les etapes del cicle vital, mitjançant la informació i la formació de totes les parts implicades en el procés i trencar amb el model paternalista que fins ara s’ha utilitzat. Això implica també treballar i escoltar com a experts les persones en situació de dependència i les persones cuidadores (vegeu la figura).

Paral·lelament, també s’està treballant en la implantació d’un nou model d’educació sanitària relacionat amb l’ús de recursos assistencials com el consentiment informat, el document de voluntats anticipades i el pla de decisions anticipades, així com en el projecte “Decisions compartides”, que relaciona l’evidència científica amb les preferències i els valors dels pacients.
Focalitzant-nos en l’atenció i el suport en la ingesta, la promoció de l’autocura ha d’anar encaminada a l’educació sanitària de la persona en situació de dependència en els àmbits relacionats amb:
- Procés de la malaltia: establir hàbits nous, fer un pacte de cures, alertar dels factors de risc relacionats amb la malaltia.
- Estratègies d’adaptació a la nova situació: ajudar a trobar alternatives a les preocupacions que es puguin generar, estimular la responsabilitat i l’autocura.
- Dieta: disseny conjunt adequant gustos i necessitats i suport en el compliment.
- Entrenament a la tècnica requerida: per exemple en la tècnica complexa de cures de l’estoma; prevenció de complicacions de l’estoma (signes d’alarma i actuació).
- Compliment de les indicacions terapèutiques prescrites: la presa de medicació, les activitats permeses o desaconsellades…
També cal establir el pla de cures davant les reaccions emocionals derivades de l’afectació dels canvis en relació amb l’activitat d’alimentació:
- Risc de deteriorament de l’adaptació al nou estat de salut:
- Suport d’afrontament davant el trastorn de la imatge corporal (per exemple si a la persona se li ha practicat una ostomia).
- Suport emocional per encoratjar la persona a afrontar els canvis.
- Reforç positiu en el compliment dels canvis imposats.
- Implicar el cuidador informal (la família) com a suport davant la nova situació.
- Risc de baixa autoestima situacional:
- Escolta activa envers la persona en situació de dependència.
- Mantenir l’autoestima de la persona en situació de dependència.
- Estimular l’expressió dels sentiments.
- Temor i por:
- Escolta activa envers la persona en situació de dependència.
- Comunicació que permeti l’expressió i reconducció d’emocions negatives.
- Procurar el repòs i el descans nocturn de la persona en situació de dependència.
Necessitats d’atenció per a l’alimentació i el suport a la ingestió de les persones en situació de dependència
L’estil de vida i la manera d’alimentar-se són punts clau en l’augment de l’esperança de vida. Per conservar l’autonomia i la salut és necessària una alimentació adequada a les característiques individuals, adaptada a la situació fisiològica i funcional de la persona, que permeti un bon estat de salut i un bon control de les patologies associades (en cas d’haver-n’hi) i alhora realitzar les activitats de la vida diària amb la màxima normalitat.
Les persones en situació de dependència poden presentar dificultats en l’alimentació i, en conseqüència, una mala nutrició. Serà important, doncs, fer-ne una valoració per determinar el millor pla de cures relacionat amb la ingestió.
D’entre els diferents models d’infermeria utilitzats en l’atenció sanitària, el més utilitzat és el model de Virginia Henderson, que permet realitzar el diagnòstic d’autonomia i el diagnòstic d’independència de la persona usuària en cada una de les diferents necessitats bàsiques per al desenvolupament de la vida diària.
La manifestació de dependència d’una persona són les conductes o indicadors de conductes (evidència observable) de la persona que resulten erronis, inadequats i/o insuficients per satisfer les necessitats bàsiques, actualment o en el futur, d’acord amb la seva situació de vida.
Hi ha diferents causes que poden desenvolupar una manca d’autonomia en la nutrició de les persones (per exemple una malaltia de base com la fibrosi quística, en què la persona produeix molt moc que altera la funció respiratòria i digestiva, un ictus que paralitza musculatura relacionada amb la deglució, un trastorn de la conducta alimentària…) i aquesta manca d’autonomia es manifesta per característiques definitòries i observables (per exemple problemes de deglució, debilitat i disminució de to muscular, augment de l’activitat física per compensar la ingesta d’aliments).
Aquestes característiques definitòries poden ser degudes a tres àrees de dependència:
- Falta de coneixements: no saber què fer ni com fer-ho, no percebre, ni processar, ni recordar la informació (per exemple en les demències) o tenir la informació però ignorar-la (per exemple en trastorns mentals).
- Falta de força:
- Física: manca de capacitat física i habilitats. La manca de capacitat psicomotriu, força o to muscular (per exemple en cas d’ictus).
- Psíquica: manca de capacitat psicològica. Ignorar els beneficis de les accions que ha de dur a terme, no relacionar-les amb la seva situació de salut, no ser capaç de prendre una decisió o prendre’n una que no és l’adequada (per exemple en els trastorns de conducta alimentària com l’anorèxia nerviosa i la bulímia).
- Falta de voluntat: voler-ho fer implica una conducta adequada mantinguda en el temps amb freqüència i intensitat suficients. En la manca de voluntat la persona expressa la decisió adequada, manifesta el desig de posar-la en pràctica però no persisteix amb prou intensitat o durant el temps necessari.
Així doncs, és important analitzar quina de les àrees de dependència és la que presenta la persona usuària per abordar-la i millorar-la per afavorir l’autocura personal.
Patró funcional II: nutricional/metabòlic. Valoració i diagnòstic d’infermeria
Pel que fa a la necessitat bàsica de menjar i beure, la seva valoració recull dades objectives (mesurables i observables de l’exploració física) i dades subjectives (idees, sentiments, percepcions) tant del que diu la persona com la família (vegeu la figura).
Cal tenir en compte, també, altres manifestacions i factors relacionats, com ara:
- Disminució o falta d’activitat física (estil de vida sedentari o incapacitat física) o, al contrari, augment desmesurat de l’activitat.
- Desequilibri entre activitat física i ingesta calòrica.
- Ingesta com a gratificació substitutiva o en resposta a factors emocionals (ansietat, avorriment, estrès, culpa, conflictes emocionals, depressió…).
- Patró alimentari inadequat (per falta de coneixements nutricionals, coneixement erronis, o per influència familiar o cultural).
- Canvi en les necessitats metabòliques (canvi d’etapa de la vida, canvis d’activitat física…).
- Tractament amb medicaments que alteren la percepció de la gana.
- Imatge corporal negativa.
- Falta de suport per la pèrdua/guany de pes en l’entorn social.
- Pèrdua d’autocontrol.
- Disminució de l’autoestima.
- Aïllament social.
- Trastorns de l’assimilació o la malabsorció.
- Alteració del sentit del gust o de l’olfacte.
- Disfàgia.
- Dispnea.
- Afeccions bucals.
- Dificultat o incapacitat per mastegar (pròtesis desajustades, manca de peces dentàries…).
- Trastorns de salivació (xerostomia deguda a medicació o a l’edat).
- Trastorns de la consciència.
- Nivell socioeconòmic.
- Gestió dels recursos.
A més a més de l’anamnesi, cal realitzar una valoració nutricional de l’estat de la persona mitjançant la recollida de dades antropomètriques, com són:
- Mesures bàsiques: pes i talla per al càlcul de l’índex de massa corporal, indicador bàsic de l’estat nutricional de la persona.
- Altres mesures biomètriques: perímetre cranial, perímetre braquial i plec tricipital.
- Patrons de creixement: per observar la velocitat de creixement i el perfil de desenvolupament en infants i adolescents.
També poden ser d’utilitat altres exploracions complementàries:
- Analítiques de sang i orina.
- Anàlisi de composició corporal: densitometria òssia, radiografia del carp en infants, exploració de malalties específiques (paràsits, celiaquia, malaltia inflamatòria…).
Així com els tests de valoració nutricional adaptats a situacions concretes, com són:
- Pacients adults (comunitat): malnutrition universal screening tool (MUST). Eina dissenyada per identificar persones adultes malnodrides per excés (obesitat) o per defecte (desnutrició), incloses directrius de tractament per al desenvolupament del pla de cures individualitzat.
- Pacients hospitalitzats: nutritional risck screening (NRS). Inclou ítems del test MUST i hi afegeix un grau de severitat a la patologia de la persona ingressada que reflecteix l’increment de requeriments nutricionals. Així doncs, dues persones ingressades amb la mateixa patologia poden tenir requeriments diferents.
- Persones grans: mini-nutritional assessment (MNA). Senzill, ràpid i fiable, i es troba disponible en 34 idiomes diferents. És recomanable repetir-lo cada tres mesos en persones institucionalitzades i en persones identificades com a desnodrides o en risc de malnutrició, així com quan hi hagi qualsevol canvi en la situació clínica de la persona.
En finalitzar la valoració, s’elabora el diagnòstic, individuant els aspectes rellevants que cal tenir supervisats segons les circumstàncies particulars de cada persona usuària.
Trobareu més informació sobre els tests de valoració nutricional a la secció “Referències bibliogràfiques”, del web del mòdul.
Patró funcional II: nutricional/metabòlic. Pla de cures
El pla de cures sempre és individualitzat i inclou el grau d’autonomia en la persona usuària:
- Totalment dependent: la persona no pot fer l’activitat sense ajuda i li cal un suport total.
- Necessita ajuda: que pot ser un suport intermitent de supervisió i ajuda o la utilització d’ajuts tècnics facilitadors i potenciadors de l’autonomia personal.
- Totalment independent: la persona pot fer l’activitat sense ajuda.
També cal tenir en compte les seves circumstàncies personals de patologia que, com veurem a continuació, poden incloure diferents vies d’alimentació:
- Via oral: a través de la boca.
- Via enteral: a través del tub digestiu però no per la boca, a través d’una sonda.
- Via parenteral: a través d’un catèter intravenós es subministren els nutrients directament al torrent sanguini.
El pla de cures serveix per anticipar i planificar les intervencions que cal fer entorn de l’activitat d’alimentació relacionades amb el diagnòstic de la persona en situació de dependència; tal com podem observar a la taula.
| Diagnòstic | Intervencions |
|---|---|
| Dèficit d’autocura: alimentació | • Ajuts tècnics • Suport en la ingesta |
| Deteriorament de la deglució | • Suport en la ingesta • Risc de broncoaspiracions |
| Nàusees i vòmits | • Risc de deshidratació • Actuació en cas de vòmits • Cura de la boca |
| Desequilibri nutricional: per excés o per defecte | • Educació sanitària: dieta • Control: ingesta, deposicions, vòmits i activitat física. |
| Nutrició enteral per sonda nasogàstrica | • Preparació i administració de la nutrició per sonda nasogàstrica • Cura de la sonda nasogàstrica: valoració de la permeabilitat • Comprovació de les fixacions |
| Nutrició enteral per ostomia | • Cures de l’estoma • Preparació i administració de la nutrició enteral per ostomia • Cura de la sonda de gastrostomia |
| Nutrició parenteral | • Administració del preparat nutricional • Higiene bucal • Balanç hídric |
Cal recordar que totes les intervencions han de quedar correctament registrades als fulls de registre i a les històries personals per:
- Tenir constància que s’han realitzat.
- Deixar constància d’incidències i observacions per seguir-ne l’evolució.
- Poder reavaluar l’evolució global de la persona en situació de dependència i valorar possibles canvis en el pla de cures individualitzat.
El pla de cures individualitzat és un document viu, que cal anar adaptant segons l’aparició, extinció o evolució del diagnòstic de la persona en situació de dependència. Per la proximitat i regularitat d’atenció, les aportacions dels tècnics són de gran valor perquè proporcionen una atenció ajustada a les necessitats de la persona en situació de dependència. Per aquest motiu, revisem alguns dels signes i símptomes freqüents relacionats amb alteracions en la ingestió.
Signes i símptomes freqüents relacionats amb alteracions en la ingestió
Les alteracions durant la ingestió o immediatament després d’aquesta poden advertir la presència d’algun trastorn en l’organisme. Per això és necessari l’hàbit d’observació i registre de les alteracions observades durant l’atenció a les persones en situació de dependència. Les més freqüents són: regurgitació i ruminació, dificultat per empassar, nàusees i vòmits, hemorràgies digestives i dispèpsia.
Regurgitació i ruminació
La regurgitació és el retorn a la cavitat bucal de menjar que ja es trobava a l’esòfag, sense nàusees ni contraccions fortes de la musculatura abdominal. Quan aquesta circumstància es dona sense causa física aparent, sense dolor ni dificultat per empassar, es parla de ruminació.
Aquestes secrecions de gust àcid o amarg poden contenir moc o menjar no digerit. Entre l’esòfag i l’estómac hi ha un esfínter (anell muscular) que evita la regurgitació, però aquesta es pot donar quan hi ha un control nerviós anòmal que afecta la seva coordinació (acalàsia), o hi ha una obstrucció o un diverticle. L’estrès o els trastorns emocionals poden provocar regurgitació ocasional, però si és molt repetitiu o dilatat en el temps cal descartar una alteració física.
Dificultat per empassar
La dificultat en la deglució (disfàgia) es dona quan els aliments i/o els líquids no es desplacen correctament des de la gola (faringe) cap a l’estómac, amb una sensació com si quedessin encallats. No s’ha de confondre amb un nus a la gola (sensació de globus) en què es té una sensació de tenir una massa a la gola quan en realitat no s’hi té res, i a més a més no hi ha dificultat per empassar i sol relacionar-se amb un estat emocional de tristesa o orgull molt intens.
Els perills de la disfàgia són l’aspiració de secrecions bucals (saliva) o aliment o beguda, o sigui, que aquests passaran a l’aparell respiratori en comptes de seguir el seu camí per l’aparell digestiu. Això pot provocar infecció i pneumònia aguda, o fins i tot, si es dona durant un llarg període de temps, una malaltia pulmonar crònica. A més a més, es corre el risc de tenir una mala alimentació i perdre pes.
La deglució implica la coordinació inconscient de nombrosos músculs de la gola i l’esòfag, que s’han de contreure eficaçment i de forma seqüenciada per empènyer el bol alimentari de la part posterior de la boca cap a l’esòfag. Al mateix temps, cal una relaxació de la part inferior de l’esòfag per permetre l’entrada del bol alimentari a l’estómac. La deglució es veu alterada en trastorns cerebrals o neurològics (com l’ictus, el Parkinson, l’esclerosi múltiple i l’ELA), trastorns musculars (com la distròfia muscular, la miastènia greu i la dermatomiositis).
Cal fer una valoració mèdica quan la persona amb disfàgia presenta símptomes, com ara:
- Tos o ofec cada vegada que menja o beu
- Baveig o incapacitat per empassar res en absolut
- Pèrdua de pes
- Dolor a l’empassar (odinofàgia)
- Aparició de problemes cerebrals
- Sortida de menjar pel nas
L’exploració mèdica en aquests casos és general, per cercar signes de debilitat en qualsevol part del cos, falta d’equilibri, problemes en la marxa, moviments involuntaris com ara tremolors o sense coordinació (atàxia), dificultat per parlar, entre altres. També pot ser necessari fer una endoscòpia digestiva alta, proves amb sensors de pressió per valorar la motilitat esofàgica, o fins i tot una ressonància magnètica mentre la persona engoleix una farineta amb bari (RM amb contrast).
La manera de tractar la disfàgia és tractant-ne la causa. Però hi ha algunes accions que poden ajudar, com ingerir petits volums i mastegar correctament l’aliment, col·locar el cap inclinat cap al tòrax, o fins i tot exercicis de força i coordinació de la llengua. Si tot i així la persona no pot empassar, caldrà valorar la col·locació d’una sonda a través d’una ostomia abdominal que arribi a l’estómac o a l’intestí prim.
Amb l’envelliment, les persones poden patir disfàgia degut a la debilitació de la musculatura implicada en la deglució, especialment si la persona porta pròtesi dental. També l’efecte d’alguns fàrmacs en la disminució de la producció de saliva empitjora la situació.
Nàusees i vòmits
Les nàusees són la sensació desagradable de necessitar vomitar desencadenada per estímuls al centre del vòmit del bulb raquidi. Poden o no desencadenar en vòmits.
El vòmit és l’expulsió sobtada i forçada (per tant violenta) del contingut gàstric per la contracció involuntària de la musculatura abdominal.
Els vòmits intensos poden provocar deshidratació, alteracions electrolítiques (alcalosi metabòlica amb hipopotassèmia) o hematèmesi (sang en el vòmit).
Tant les nàusees com els vòmits poden tenir etiologia digestiva, del sistema nerviós o de malalties sistèmiques. Les causes més comunes són la gastroenteritis, els fàrmacs i les toxines.
Hipopotassèmia o hipocalèmia
És un trastorn en l’equilibri hidroelectrolític del cos que es caracteritza per un descens en els nivells d’ions potassi en sang. Aquest desajustament pot provocar cansament i debilitat, rampes, alteracions en l’activitat elèctrica del cor, restrenyiment i paràlisi intestinal.
Hemorràgies digestives
La sang al tub digestiu pot donar-se en qualsevol punt entre la boca i l’anus (vegeu la taula). Depenent del punt on s’ocasioni pot tractar-se d’una hemorràgia manifesta (observable a simple vista) o d’una hemorràgia oculta (quantitats massa petites per ser observades). Aquesta última és únicament detectable mitjançant una anàlisi química de les femtes.
| Sang en… | Nom tècnic | Coloració i significat | Provinença |
|---|---|---|---|
| Vòmit | Hematèmesi | Vermell intens: hemorràgia activa i persistent. | Tub digestiu alt (estómac o duodè). |
| Pòsit de cafè: hemorràgia detinguda i digerida en part. | |||
| Femta | Melena | Fosca, brillant i enganxosa (tipus quitrà). | Esòfag, estómac o intestí prim. |
| Hematoquèzia | Vermell viu en poca quantitat sobre les femtes o al paper higiènic. | Patologia anorectal. | |
| Rectorràgia | Vermell viu en gran quantitat i barrejada amb les femtes. | Intestí gros o hemorràgia molt activa procedent de la part alta del tub digestiu. |
Les pèrdues abundants i brusques de sang poden produir una acceleració del pols, descens de la pressió arterial, sensació de fred, disminució de la circulació cerebral, i causar confusió, desorientació, somnolència i fins i tot estat de xoc. Per altra banda, les pèrdues lentes i perllongades en el temps produeixen anèmia, i causar debilitat, cansament, pal·lidesa, dolor toràcic i mareig.
Dispèpsia
El terme indigestió és un terme imprecís i genèric que comunament es fa servir per a un ventall ampli de símptomes com el dolor a la part alta de l’abdomen (dispèpsia), nàusees i vòmits, regurgitació i sensació de tenir “un nus a la gola” (sensació de globus).
Tècniques d’administració de l’alimentació oral
Els problemes d’alimentació de persones en situació de dependència depenen de les característiques i necessitats individuals. Així doncs, no requereix el mateix suport durant els àpats una persona amb patologia mental que una persona amb dificultats motores.
Hi ha certes pautes bàsiques que ajuden a regular algunes conductes de rebuig envers l’alimentació:
- Descartar problemes metabòlics: al·lèrgies i intoleràncies que desenvolupen conductes de rebuig pel malestar que produeixen.
- Analitzar el perfil sensorial: quines textures, temperatures, gustos són més ben acceptats.
- Establir rutines: tant d’horaris com dels espais on es fan els diferents àpats, evitant que coincideixin els espais de joc o lleure amb els d’alimentació.
- Utilitzar una rutina molt motivadora per després de l’alimentació: per exemple primer menjar i després mirar la tele.
- Buscar reforçadors: explorar quins aliments escull la persona davant una varietat (per exemple a l’hora de berenar, posar diversos aliments com quicos, xocolata, crispetes, rosquilles, galetes, rosquilles… i observar quins escull i en quin ordre).
- No forçar a menjar aliments que no agraden, anar-los alternant amb altres més tolerats.
- Introduir nous aliments poc a poc, acompanyats d’altres més tolerats, servits en poca quantitat i analitzar si els aspectes com la temperatura, la textura, la mescla d’aliments o altres factors poden estar influint en l’acceptació o rebuig del nou aliment; utilitzar els reforçadors per aconseguir la ingesta; reforçar inicialment les petites quantitats provades, i posteriorment espaiar el reforç, fins aconseguir augmentar progressivament la quantitat del nou aliment. Mantenir la calma i respectar els temps són importants per aconseguir l’objectiu.
- Treballar també els hàbits alimentaris i l’autonomia: moltes vegades no només són els aliments el problema sinó tot el que envolta els àpats. Per tant, cal treballar els hàbits a taula (seure en una bona posició; ajudar a parar i recollir la taula, per exemple utilitzant una plantilla d’estovalles; posar-se aigua; netejar-se la boca durant l’àpat; l’ús correcte dels coberts; rentar-se les mans abans i després de menjar; rentar-se les dents després dels àpats) i reforçar l’execució d’aquests hàbits de forma autònoma, cosa que requereix l’ús de tècniques de modelatge (o sigui, mostrant com es fa o acompanyar mà amb mà, sense parlar ni donar instruccions), tenir molta constància i paciència, i proporcionar les ajudes tècniques més adients en cada cas.
Les tècniques bàsiques per a la ingesta oral d’aliments s’apliquen quan la persona usuària presenta una sèrie de mancances que impedeixen el seu desenvolupament autònom de l’alimentació però la funció gàstrica no està afectada (vegeu la figura i el protocol de la taula).

| PROTOCOL DE SUPORT EN LA INGESTA ORAL |
|---|
| El suport en l’alimentació oral consisteix en introduir a la boca de la persona usuària el menjar inclòs en la seva dieta. |
| OBJECTIU |
| • Facilitar la ingestió oral d’aliments. |
| MATERIAL NECESSARI |
| • Graella de dietes • Safata individual amb el menjar i la beguda adequats • Estris per als àpats: coberts i got (convencionals o adaptats, segons calgui) • Tovalló • Pitet (si cal) |
| PROCEDIMENT |
| 1. Preparar el material. |
| 2. Rentar-se les mans i col·locar-se els guants, si cal. |
| 3. Comprovar la identitat de la persona usuària preguntant-li el nom o comprovant el braçalet identificador. |
| 4. Comprovar que els aliments corresponen a la dieta del pacient (amb l’ajuda de la graella de dietes). |
| 5. Informar la persona usuària del procediment que ens disposem a fer i demanar-li el seu consentiment i col·laboració. Preservar la seva intimitat. |
| 6. Col·locar-la en posició Fowler alta (90°) si ha de menjar al llit i no hi ha contraindicació, o asseure-la en una cadira (preferiblement al menjador amb altres persones usuàries, si és possible). La posició del cap ha de ser lleugerament inclinada endavant. |
| 7. Regular la taula o la superfície on s’hagi de col·locar la safata amb el menjar. |
| 8. Col·locar el pitet o el tovalló al voltant del coll per evitar embrutar la roba. |
| 9. Col·locar la safata amb el menjar a la taula i ajudar el pacient segons les seves necessitats: • En cas de baixa visió, ajudar a localitzar el menjar o els estris amb indicacions com si fossin les agulles del rellotge. • En cas de manca de força o tremolor, acompanyar la mà de la persona usuària. • En cas d’immobilitat o absència de les extremitats superiors, donar el menjar a la boca. • Administrar el menjar en petites porcions per evitar que s’ennuegui i facilitar la deglució. • Oferir líquid cada tres o quatre mossegades o cullerades, per facilitar la deglució de tot el contingut oral. • Animar a menjar però sense forçar. • Netejar amb el tovalló la sortida de menjar de la cavitat oral. |
| 10. Un cop es dona per finalitzat l’àpat, treure el pitet i recollir la safata. |
| 11. Netejar les restes de menjar de la roba i del llit o cadira (segons el cas). |
| 12. Col·locar la persona usuària en una posició semiasseguda, còmoda i estable, que li permeti fàcil accés al timbre i als objectes personals, almenys durant 15-30 minuts després de l’àpat. |
| 13. Recollir el material utilitzat i rebutjar els residus als contenidors corresponents. |
| 14. Acomiadar-se de la persona usuària. |
| 15. Treure’s els guants i fer la higiene de mans. |
| 16. Registrar el procediment i el control d’ingesta, així com les incidències o observacions (per exemple: aparició de dolor, fatiga, nàusees, inapetència…). |
| OBSERVACIONS |
| En cas de disfàgia: |
| • Els aliments freds i condimentats estimulen la deglució, també unes gotes de llimona a l’aigua. • Els aliments han de ser homogenis i amb la textura adequada segons el cas. |
Hi ha situacions en què no és possible mantenir una ingesta adequada de nutrients mitjançant l’alimentació oral. Llavors la persona necessita suport nutricional. Si el tracte digestiu és funcional, la tècnica de suport nutricional consistirà en l’administració de preparats nutricionals a través de sondes. És l’anomenada nutrició enteral (vegeu la figura).
Trobareu una versió imprimible d’aquest i altres protocols als annexos de la unitat.
En canvi, quan el tracte digestiu no és funcional o requereix repòs (com en el cas de cirurgies o d’algunes patologies), la tècnica de suport nutricional consistirà en l’administració de preparats extradigestius directament al torrent circulatori, sense la intervenció del procés digestiu ni el filtre hepàtic. És l’anomenada nutrició parenteral, que pot ser parcial quan proporciona només un complement a l’aportació feta per via enteral, o total quan és exclusiu (vegeu la figura).
Dispositius per a l’administració d’aliments per via enteral
La nutrició enteral està indicada en casos de nadons prematurs, pacients cremats, malnutrició, algunes cardiopaties i broncodisplàsies, incapacitat per deglutir degut a alteracions orofaríngies, alteracions metabòliques en les quals la persona no pot estar temps prolongats en dejú, fibrosi quística… Però, en qualsevol cas, la persona no ha de tenir obstrucció intestinal.
Aquest tipus de suport nutricional manté la funcionalitat de l’aparell digestiu i és compatible amb la ingesta oral i amb la nutrició parenteral.
Hi ha diferents tipus de sondes, depenent del temps previst de la durada de la nutrició enteral. Bàsicament tenim la sonda nasogàstrica i les sondes de gastrostomia.
La sonda nasogàstrica
S’utilitza si és per un temps curt (menys d’un any). S’introdueix per un dels orificis nasals i connecta l’exterior directament amb l’estómac. En cas que l’estómac no funcioni correctament, sigui absent o necessiti repòs, es col·loca una sonda transpilòrica que pot ser nasoduodenal (quan vessa al duodè) o nasojejunal (quan vessa al jejú). S’utilitzen sondes de silicona o poliuretà de llarga durada, flexibles i toves, que no s’endureixen un cop col·locades i d’un diàmetre fi per evitar incomoditats (ja que els vòmits fàcilment les expulsen). N’hi ha de diferents tipus (vegeu la taula).
-

- Sonda nasogàstrica (font: Wikimedia Commons. Autor: Nanoxyde)
Les sondes porten una guia radioopaca que cal extreure un cop comprovada que està col·locada correctament mitjançant raig-X. Les sondes transpilòriques porten, a més a més, un petit llast (pes) a la part distal per facilitar-ne la col·locació i mantenir-ne la posició.
| Descripció | Imatge |
|---|---|
| Sonda Levin • És de les més utilitzades. • És semirígida i disposa de material radioopac que en permet visionar la ubicació radiològicament. • La mida de sonda més utilitzada en adults és de 14 frenchs. | 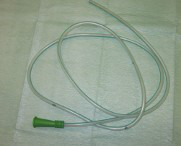 |
| Sonda Salem • Utilitzada per a buidatge o drenatge gàstric. • És gruixuda i disposa d’entrada d’aire (vegeu el punt 1 de la imatge). • És rígida. • Disposa de material radioopac que permet visionar-ne la ubicació radiològicament. |  |
| Sonda Freka • S’utilitza per administrar nutrició enteral. • És més fina (8-12 frenchs) i disposa de fiador metàl·lic per facilitar la col·locació. • És flexible i de llarga durada. • Disposa de material radioopac que permet visionar-ne la ubicació radiològicament. |  |
Tot i que el sondatge nasogàstric és una tècnica d’infermeria, és important que el tècnic la conegui per poder col·laborar en la seva col·locació (vegeu taula) i en la seva retirada (vegeu taula).
Unitats French (Fr)
És la unitat de mesura del calibre (diàmetre) de l’instrumental mèdic tubular com les sondes i els catèters. Una unitat french equival a un terç de mil·límetre, és a dir: 3 Fr = 1 mm.
| PROTOCOL DE COL·LOCACIÓ DE SONDATGE NASOGÀSTRIC I COL·LABORACIÓ DEL TAPD | ||
|---|---|---|
| La col·locació de la sonda nasogàstrica (SNG) és una tècnica que duu a terme el personal d’infermeria però el tècnic ha de conèixer el material necessari i el desenvolupament de la tècnica per col·laborar i fer un manteniment adequat de la sonda. | ||
| OBJECTIU | ||
| • La tècnica de sondatge nasogàstric consisteix en la introducció d’una sonda a través de les fosses nasals fins a l’estómac i així mantenir una via d’accés a la cavitat gàstrica des de l’exterior. La finalitat pot ser preventiva, terapèutica i/o diagnòstica: - Evacuar el contingut gàstric - Fer un rentat gàstric - Administrar alimentació enteral - Administrar medicació - Obtenir mostres per analitzar |
||
| MATERIAL NECESSARI | ||
| • Guants d’un sol ús • Tovallola estèril o amarador • Sonda nasogàstrica • Got d’aigua • Retolador • Gases estèrils • Lubrificant hidrosoluble • Mocadors de paper • Xeringa de 50 ml amb con ample • Fonendoscopi • Esparadrap antial·lèrgic o material de fixació • Bossa col·lectora amb suport o tap de sonda • Batea |
||
| PROCEDIMENT | ||
| 1. Preparar el material. | ||
| 2. Rentar-se les mans i posar-se els guants. | ||
| 3. Comprovar la identitat de la persona usuària preguntant-li el nom o comprovant el braçalet identificador. | ||
| 4. Informar la persona usuària del procediment que ens disposem a fer i demanar-li el seu consentiment i col·laboració. Preservar la seva intimitat. | ||
| 5. Col·locar la persona usuària en posició de Fowler si està conscient i és possible. Si està inconscient o obnubilat, col·locar-la en posició de decúbit lateral esquerre. | ||
| 6. Observar l’estat de les fosses nasals. Demanar a la persona usuària que es moqui o netejar-li les fosses nassals amb una gassa humida i escollir l’orifici que no presenti deformitats ni obstruccions. Mantenir una correcta higiene bucal. | ||
| 7. Col·locar la tovallola o l’amarador damunt del tòrax de la persona usuària. | ||
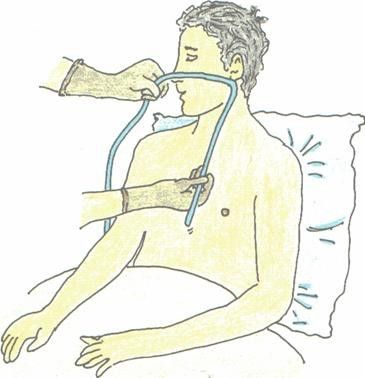
| 8. Determinar la longitud de la sonda que s’ha d’introduir mesurant amb la mateixa sonda la distància des de la punta del nas fins al lòbul de l’orella i d’aquí fins a l’apèndix xifoide de l’estèrnum. | ||
 | ||
| 9. Marcar la distància de la sonda que cal introduir amb un retolador. | ||
| 10. Lubrificar l’extrem de la sonda. | ||
| 11. Demanar a la persona usuària que tiri el cap enrere (hiperextensió del coll) i introduir lentament la sonda per la fossa nasal. En passar pels cornets nasals es pot provocar llagrimeig. Cal proporcionar mocadors a la persona usuària. Si es nota resistència, retirar, lubricar i canviar de fossa. No s’ha de forçar l’entrada per evitar lesions. | ||
| 12. En passar la sonda per l’orofaringe, la persona usuària pot presentar nàusees. Se li ha de demanar que tiri el cap endavant i que empassi saliva i, si no està contraindicat, que faci petits xarrups d’aigua. Introduir la sonda cada vegada amb més rapidesa fins a arribar a la longitud marcada. Si la sonda no segueix la via digestiva, sinó que s’introdueix a la via respiratòria, desencadenarà tos, dispnea i, si no és retirada, cianosi. | ||
| 13. Per comprovar que la sonda està ben col·locada i que arriba a l’estómac: • Aspirar contingut gàstric mitjançant una xeringa d’alimentació. • Col·locar el fonendoscopi a l’epigastri i injectar 20 ml d’aire amb una xeringa. Cal sentir un soroll característic “gloc-gloc” si està ben col·locada. • Realitzar una radiografia si és una sonda radioopaca i hi ha indicacions mèdiques. |
||
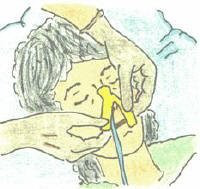
| 14. Fixar la sonda amb esparadrap a l’aleta nasal de la persona usuària (formant una “corbata”) per evitar traccions i la sortida de la sonda. | ||
 | ||
| 15. Depenent de les indicacions mèdiques, la sonda: • Es deixa tapada: per exemple si la pauta és nutrició enteral intermitent amb xeringa o una prova diagnòstica. • Es connecta a la nutrició enteral (regulada per bomba d’infusió o per gravetat). • Es connecta al sistema de buidatge gàstric: a la bossa col·lectora situada sempre per sota el nivell de l’estómac o a l’aspirador. |
||
| 16. Retirar el material i acomodar la persona usuària. | ||
| 17. Treure’s els guants i realitzar la higiene de les mans. | ||
| 18. Registrar el procediment realitzat, dia, hora, tipus de sonda, calibre i motiu del sondatge, així com possibles incidències. | ||
| 19. Anotar característiques del líquid drenat (si escau). | ||
| OBSERVACIONS | ||
| • Sempre cal comprovar la correcta col·locació de la sonda, especialment en usuaris inconscients o amb l’agitació motriu. • Si la sonda porta un fiador radioopac, no s’ha de retirar fins que s’hagi comprovat radiològicament la ubicació correcta de la sonda. • Comprovar la permeabilitat de la sonda abans d’utilitzar-la o, si està protocol·litzat, en cada torn. La comprovació es pot realitzar amb rentats amb aigua no destil·lada (és hipotònica). • Cal comprovar que no hi hagi retenció gàstrica abans d’administrar la següent presa. • En cas d’aspiració gàstrica o quan la sonda està connectada a la bossa col·lectora, planificar controls del contingut drenat segons la pauta prescrita i anotar la quantitat recollida i característiques. • En cas de rentat gàstric, anotar i planificar fulls de balanços d’entrades i sortides. • Tenir en compte la màxima durada segons el tipus de sonda utilitzada. |
||
| Com a tècnics, es col·labora en: • L’orientació i col·locació de la persona usuària en els diferents moments del procediment. • Sostenir el got d’aigua amb una canyeta per tal que la persona usuària pugui fer glops quan el personal d’infermeria ho indiqui i facilitar la introducció de la sonda. • Donar suport psicològic a la persona usuària (tranquil·litzant-la, agafant-li la mà, animar assossegadament…). • Proporcionar el material a mesura que es vagi necessitant: esparadrap de fixació, bossa col·lectora o nutrició, fonendoscopi…) • Netejar l’orifici nasal amb una gasa humida. • Aplicar lubricant hidrosoluble a l’orifici nasal. • Conservar la integritat de la mucosa nasal i bucal diàriament, fent-ne la higiene i la humidificació corresponent. • Mobilitzar la sonda canviant els punts de recolzament cada dia i l’esparadrap quan sigui necessari per evitar nafres per pressió. • Controlar periòdicament que la marca d’inserció no es desplaci, i si és així, comunicar-ho immediatament. • Controlar el bon estat de la sonda i comunicar immediatament si aquesta presenta esgrogueïment, rigidesa o algun canvi d’aspecte. • Mantenir el pacient incorporat 30° per evitar reflux gastroesofàgic. |
||
| PROTOCOL DE RETIRADA DE LA SONDA NASOGÀSTRICA |
|---|
| La retirada de la sonda nasogàstrica (SNG) és una tècnica que duu a terme el personal d’infermeria però el tècnic ha de conèixer el material necessari i el desenvolupament de la tècnica per col·laborar-hi. |
| OBJECTIU |
| • La tècnica de sondatge nasogàstric consisteix en la introducció d’una sonda a través de les fosses nasals fins a l’estómac i així mantenir una via d’accés a la cavitat gàstrica des de l’exterior. |
| MATERIAL NECESSARI |
| • Guants d’un sol ús • Tovallola estèril o amarador • Sonda nasogàstrica • Got d’aigua • Retolador • Gases estèrils • Lubrificant hidrosoluble • Mocadors de paper • Xeringa de 50 ml amb con ample • Fonendoscopi • Esparadrap antial·lèrgic o material de fixació • Bossa col·lectora amb suport o tap de sonda • Batea |
| PROCEDIMENT |
| 1. Preparar el material |
| 2. Rentar-se les mans i posar-se els guants |
| 3. Comprovar la identitat de la persona usuària preguntant-li el nom o comprovant el braçalet identificador |
| 4. Informar la persona usuària del procediment i de quina manera pot col·laborar. |
| 5. Desconnectar la sonda del sistema d’aspiració o del sistema de nutrició enteral, si cal i pinçar-la. |
| 6. Retirar la fixació de la sonda del nas. |
| 7. Demanar a la persona usuària que realitzi una aspiració profunda i aguanti l’aire. |
| 8. Retirar la sonda amb suavitat i rapidesa. |
| 9. Proporcionar a la persona usuària mocadors de paper per netejar-se el nas. |
| 10. Anotar al registre: dia, hora, tipus de sonda, calibre i motiu de la retirada del sondatge, i les incidències. |
Podeu consultar el següent vídeo, on es mostra la col·locació d’una sonda nasogàstrica:
Trobareu una versió imprimible d’aquest i altres protocols als annexos de la unitat.
Trobareu una versió imprimible d’aquest i altres protocols als annexos de la unitat.
Les sondes de gastrostomia
En canvi, quan es preveu una alimentació per sonda de durada llarga o les vies digestives altes no són funcionals (per lesions, problemes de deglució…), s’instaura una gastrostomia endoscòpica percutània, o sigui, mitjançant una intervenció quirúrgica es realitza una obertura artificial que connecta l’exterior amb l’estómac.
Complicacions i cures
Podeu ampliar la informació amb el següent enllaç: bit.ly/2Wmxbm6.
Inicialment, s’utilitza una sonda PEG (per les sigles en anglès) que es substitueix després de sis mesos per un botó gàstric. En alguns casos, és possible que a les persones amb una gastrostomia endoscòpica percutània se’ls pugui administrar algun tipus d’aliment per via oral, per mantenir la funcionalitat de les vies digestives altes i per gaudir dels sabors, però al mateix temps a través de la sonda es garanteix una alimentació equilibrada i adequada a les seves condicions de salut.
Podeu consultar el següent vídeo, on es tracta la informació principal que cal saber del botó gàstric:
Tècniques d’administració del preparat nutricional per via enteral
La infusió o administració d’alimentació enteral pot fer-se mitjançant la nutrició enteral fraccionada o la nutrició enteral contínua (per gravetat o amb bomba d’infusió).
Botó gàstric i cura de la PEG
Podeu ampliar la informació amb els següents enllaços: sobre el botó gàstric, bit.ly/2x2FSaS; sobre la cura de la PEG, bit.ly/2IV5gBV.
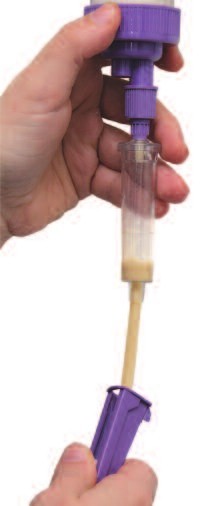
La nutrició enteral fraccionada es fa a l’estómac. És molt simple i requereix poc material. Dona mobilitat a la persona amb sonda i l’estímul anabòlic és millor. Però hi ha més risc de vòmit i aspiracions, ja que el volum intragàstric és més alt que en els altres mètodes. L’administració de l’embolada amb xeringa: és l’administració manual del preparat nutricional mitjançant una xeringa de 50 ml. Cal repetir la injecció a petits volums diverses vegades i cal controlar molt bé la velocitat d’injecció per evitar reflux i malestar (vegeu la figura).
La nutrició enteral contínua permet l’administració de més volum de nutrients i afavoreix la tolerància digestiva. A vegades aquest tipus de nutrició és fa de nit, permetent ingesta oral durant el dia. Hi ha dos tipus d’infusió:
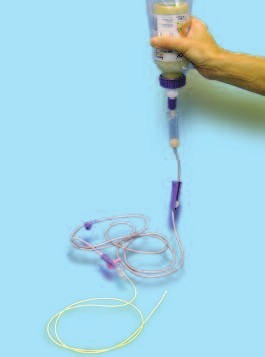
- Per gravetat: la velocitat d’infusió es controla amb un mecanisme que disminueix el calibre de la via. Material necessari per a la nutrició enteral contínua per gravetat: preparat nutricional, sistema d’administració, regulador i tub de connexió amb la sonda. Cal penjar el preparat ja connectat al pal de sèrum, uns 20 cm per sobre el cap del pacient. El tub de connexió té una segona entrada per si cal administrar medicació (fletxa verda). (Vegeu la figura).
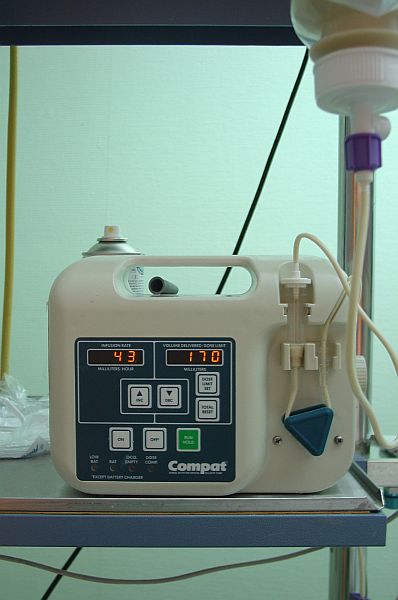
- Bomba d’infusió: assegura un flux constant, redueix el volum de fórmula retinguda a l’estómac reduint així el risc d’aspiració (vegeu la figura).
Trobeu detallat en els protocols com preparar i administrar la nutrició enteral per sonda nasogàstrica (vegeu taula) i per sonda de gastrostomia (vegeu taula).
| PROTOCOL DE PREPARACIÓ I ADMINISTRACIÓ DE NUTRICIÓ ENTERAL PER SONDA NASOGÀSTRICA | ||
|---|---|---|
| La nutrició enteral es fa quan la persona no pot efectuar o no està recomanada la ingestió oral. La sonda nasogàstrica és un tub que s’introdueix per una de les fosses nassals i arriba a l’estómac o a l’intestí prim (al duodè s’anomena sonda nasoduodenal, i al jejú s’anomena nasojejunal). | ||
| L’administració de l’alimentació per sonda nasogàstrica pot efectuar-se de forma intermitent amb xeringa o per gravetat, o de forma contínua amb bomba d’infusió. | ||
| MATERIAL NECESSARI | ||
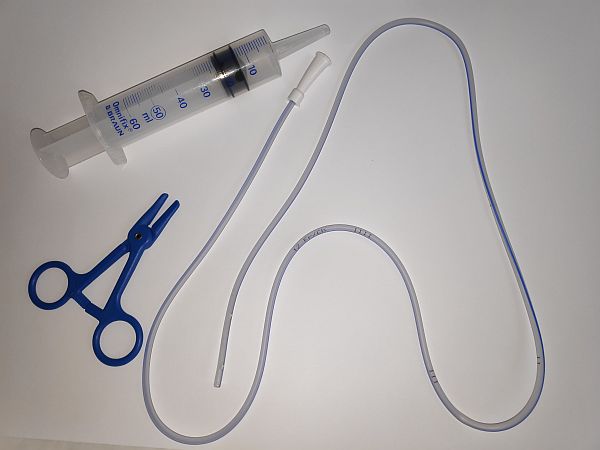
| • Guants no estèrils. • Recipient amb preparat nutricional. • Dues xeringues de 50 ml (una per a l’aliment i l’altra per al rentat amb aigua). • Got d’aigua. • Pinces Kocher de plàstic. • Ronyonera. • Tovallola o xopador. |
||
| Per gravetat també necessitarem: • Envàs del preparat nutricional (ampolla de vidre o plàstic). • Equip o línia d’administració (plàstic). • Peu de sèrum per penjar el preparat amb l’equip. |
||
| PROCEDIMENT | ||
| 1. Preparar el material necessari. | ||
| 2. Rentar-se les mans i col·locar-se els guants, si cal. | ||
| 3. Comprovar la identitat de la persona usuària preguntant-li el nom o comprovant el braçalet identificador. | ||
| 4. Informar la persona usuària del procediment que ens disposem a fer i demanar-li el seu consentiment i col·laboració, preservant-ne la intimitat. Col·locar-la en posició Fowler, si no està contraindicat. | ||
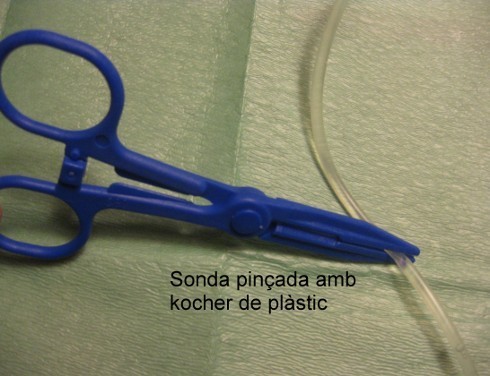
| 5. Pinçar la sonda amb el Kocher de plàstic, destapar-la i connectar la xeringa buida. Despinçar la sonda i aspirar per comprovar el residu gàstric. Pinçar la sonda i desconnectar la xeringa. | ||
 | ||
| 6. Carregar 20 ml d’aigua amb la xeringa, connectar-la a la sonda, despinçar i introduir l’aigua per comprovar-ne la permeabilitat i eliminar residus i l’aire. Pinçar la sonda i desconnectar la xeringa. | ||
| 7. Comprovar el bon estat i la temperatura del preparat nutricional. | ||
| 8. Administrar el preparat en: | ||
| Embolada en xeringa: 8.1 Carregar 50 ml amb la xeringa d’alimentació i connectar a la sonda. 8.2 Despinçar la sonda i pressionar l’èmbol de la xeringa lentament per introduir l’aliment. La velocitat d’administració ha de ser inferior a 20 ml per minut. 8.3 Un cop administrat el volum total prescrit, pinçar la sonda. |
||
| Infusió per gravetat: 8.1 Tancar el regulador i connectar l’extrem d’infusió a l’envàs del preparat nutricional. |
||
 | ||
| 8.2 Penjar l’envàs i l’equip d’administració que hi està connectat al peu de sèrum, a uns 60 cm per damunt del cap de l’usuari. 8.3 Purgar el sistema obrint el regulador per permetre el pas del preparat fins al final del sistema d’administració. Tancar el regulador. |
||
| 8.4 Connectar l’equip d’infusió a la sonda, despinçar-la i regular la velocitat d’administració en funció del volum i velocitat prescrites. 8.5 Un cop administrat el volum total prescrit, pinçar la sonda i desconnectar l’equip d’administració. |
||
| 9. Carregar 30 ml d’aigua amb la xeringa de rentats. Connectar-la a la sonda, despinçar i realitzar el rentat (lentament). | ||
| 10. Pinçar la sonda, desconnectar la xeringa i col·locar el tap a la sonda. Despinçar i comprovar que la col·locació i fixació de la sonda són correctes. | ||
| 11. Acomodar la persona usuària, en posició estable i còmoda, amb el timbre i els objectes personals a l’abast. Cal mantenir-la en posició de Fowler per evitar reflux gàstric. | ||
| 12. Recollir el material utilitzat i rebutjar els residus als contenidors corresponents. | ||
| 13. Treure’s els guants i fer la higiene de les mans. | ||
| 14. Acomiadar-se de la persona usuària. | ||
| 15. Registrar el procediment i les incidències que s’hagin pogut donar. | ||
| PRECAUCIONS | ||
| • Comprovar que no hi hagi retenció gàstrica abans d’administrar la següent presa. • Si hi ha presència de residu gàstric abundant caldrà avisar per valorar la interrupció de la nutrició. • Comprovar la identitat de l’usuari, el producte, l’hora, la dosi i la via d’administració. • Comprovar que l’usuari no pateix al·lèrgies. • Comprovar la data de caducitat del producte i, si s’ha obert prèviament, comprovar-ne la conservació. • Si el producte està en nevera, s’haurà de treure 30 minuts abans perquè el producte ha d’estar a temperatura ambient. • Mantenir la sonda pinçada amb una pinça Kocher de plàstic quan la connectem o desconnectem a la xeringa o l’equip d’infusió. D’aquesta manera evitarem l’entrada d’aire a la cavitat gàstrica. |
||
| OBSERVACIONS | ||
| • Es recomana no mantenir el preparat nutricional més de vuit hores. Si cal continuar l’administració s’haurà de renovar el preparat. • Si l’envàs ja està començat cal conservar-lo a la nevera i treure’l uns 30 minuts abans de l’administració mantenint-lo fora de la llum solar o la calefacció, per arribar a la temperatura ambient adequada. • Si durant l’administració s’observa que l’usuari presenta nàusees o vòmits, aturar l’alimentació i avisar el personal d’infermeria. • Per administrar la medicació per sonda nasogàstrica, s’utilitza la mateixa tècnica que l’administració de nutrició amb xeringa. Evidentment, la medicació ha d’estar en estat líquid. • Durant el procediment s’ha de mantenir la sonda pinçada per evitar l’entrada d’aire a la cavitat gàstrica i el reflux. |
||
-
- Purgar el sistema obrint el regulador per permetre el pas del preparat fins al final del sistema d'administració
| PROTOCOL D’ADMINISTRACIÓ DE NUTRICIÓ ENTERAL PER GASTROSTOMIA |
|---|
| La nutrició enteral es fa quan la persona no pot efectuar o no està recomanada la ingestió oral. La gastrostomia és una sonda introduïda quirúrgicament que travessa la paret abdominal per connectar l’estómac (gastrostomia) o l’intestí (enterostomia) amb l’exterior. |
| MATERIAL NECESSARI |
| • Guants no estèrils. • Recipient amb preparat nutricional. • Dues xeringues de 50 ml (una per a l’aliment i l’altra per al rentat amb aigua). • Got d’aigua. • Pinces Kocher de plàstic. • Ronyonera. • Tovallola o xopador. |
| PROCEDIMENT |
| 1. Preparar el material necessari. |
| 2. Rentar-se les mans i col·locar-se els guants, si cal. |
| 3. Comprovar la identitat de la persona usuària preguntant-li el nom o comprovant el braçalet identificador. |
| 4. Informar la persona usuària del procediment que ens disposem a fer i demanar-li el seu consentiment i col·laboració, preservant-ne la intimitat. La persona en situació de dependència ha d’estar incorporada 30-45° durant l’administració i fins una hora després. |
| 5. Es comprova el residu gàstric només si hi ha indicació mèdica (no per sistema com en la SNG). Si el volum aspirat és igual o superior al 30% de l’aliment administrat en la presa anterior, cal rebutjar-lo i esperar una hora abans d’administrar la nova presa. |
| 6. Comprovar el bon estat i la temperatura del preparat nutricional. |
| 7. Cal utilitzar el material i les línies d’administració adequades a cada sistema. |
| 8. En finalitzar l’administració, netejar la sonda amb aigua per mantenir la permeabilitat. Utilitzar 5-20 ml (depenent de l’edat de la persona usuària). |
| 9. Acomodar la persona usuària, en posició estable i còmoda, amb el timbre i els objectes personals a l’abast. La persona en situació de dependència ha d’estar incorporada 30-45° durant l’administració i fins una hora després. |
| 10. Recollir el material utilitzat i rebutjar els residus als contenidors corresponents. |
| 11. Treure’s els guants i fer la higiene de les mans. |
| 12. Acomiadar-se de la persona usuària. |
| 13. Registrar el procediment i les incidències que s’hagin pogut donar. |
| OBSERVACIONS |
| Per a un bon manteniment de la gastrostomia és necessari: |
| • Fer la higiene perigastrostòmica irrigant amb aigua o aigua bidestil·lada i assecant per contacte suaument amb una gasa. • Mantenir el voltant de l’ostomia sempre sec i net. • Mantenir sempre la sonda ben tancada. • Mobilitzar cada dia la sonda per evitar adherències, fent-la rodar circularment i fent-la lliscar endins i enfora (suaument, sense treure-la ni fer mal). • Passar aigua després de cada presa per evitar obstrucció. • Comprovar un cop al mes que el volum d’aigua bidestil·lada que conté el globus es manté constant. Si no és així, s’ha de reomplir. • En cas de sortida accidental, col·locar una sonda Foley a l’ostomia i anar a urgències per a una bona col·locació de la sonda. |
Podeu consultar el següent vídeo, on es mostra l’administració del preparat nutricional a través de la sonda nasogàstrica:
Trobareu una versió imprimible d’aquest i altres protocols als annexos de la unitat.
Trobareu una versió imprimible d’aquest i altres protocols als annexos de la unitat.
Podeu consultar el següent vídeo, on es tracten les pautes d’alimentació d’una persona amb gastrostomia endoscòpica percutània (portadora de sonda PEG):
La nutrició enteral extrahospitalària
Quan la situació clínica de la persona portadora de sonda enteral és estable i la malaltia de base està controlada, per tal de no allargar l’estada hospitalària es valora la possibilitat d’alimentació enteral en el seu domicili o centre de residència. És necessari valorar no només la necessitat mèdica, psicològica i financera de la persona portadora de sonda enteral, sinó també:
- La tolerància demostrada durant l’ingrés pel que fa a la nutrició enteral.
- La voluntat i habilitat de la persona portadora de sonda enteral i/o de les persones que en tenen cura.
- La certesa que la persona portadora de sonda enteral es beneficiarà de continuar portant la sonda.
L’estratègia per aconseguir una nutrició enteral extrahospitalària satisfactòria inclou un entrenament d’uns 4-6 dies, i és recomanable que hi intervinguin tant la persona que la porta (promocionar l’autocura sempre que sigui possible), com diversos membres de la família i persones cuidadores. La informació sempre ha de ser clara i concisa per evitar confusió i ansietat, així com completa (entrenament de la cura de la sonda, manipulació dels preparats nutricionals i detecció de possibles complicacions).
També cal subministrar tot el material necessari, en màxima consonància amb l’estil de vida de la persona portadora de sonda enteral. Cal sempre una valoració evolutiva de les necessitats de mantenir o retirar la nutrició enteral i de la possibilitat o no de la promoció concomitant de l’alimentació oral.
Riscos i complicacions de la nutrició enteral
La nutrició enteral comporta un risc de contaminació de la fórmula. La contaminació pot succeir en qualsevol punt a través de la producció, preparació, emmagatzemament i administració de la fórmula, especialment si es tracta de preparats en pols que cal reconstituir en aigua. Els reconstituïts no poden guardar-se més de quatre hores a temperatura ambiental o 24h refrigerades, per això és important anotar al contenidor l’hora i el dia de reconstitució.
Tant en preparats reconstituïts com en preparats líquids llestos per utilitzar, la manipulació ha de ser asèptica (bon rentat de mans i ús de guants).
Complicacions de la nutrició enteral per sonda nasogàstrica
La nutrició enteral és una tècnica bastant segura sempre que el mètode d’administració, la fórmula nutricional i el seguiment de monitoratge per part de professionals sanitaris siguin els apropiats, i per tant les complicacions es minimitzen. De totes maneres cal tenir present que és una forma agressiva de suport nutricional, amb un alt cost personal i econòmic, i cal conèixer quines complicacions podrien donar-se, com evitar-les i com actuar en cas que es donin per minimitzar-ne les conseqüències:
- Aspiració pulmonar. És la complicació més important i sol ocórrer quan el buidatge gàstric està alterat. Depèn de la quantitat i les característiques del preparat nutricional administrat, que pot fer que l’estómac es buidi massa lentament i per tant que el preparat al no cabre a l’estómac ompli l’esòfag, arribi a la faringe i s’introdueixi a les vies respiratòries. Per això és important administrar el preparat a la temperatura correcta, a una velocitat lenta, i amb la persona portadora de sonda enteral en posició semi-Fowler (30° d’inclinació del tors) si no pot estar en Fowler o asseguda, durant l’administració i 30 minuts després.
- Infeccions. Especialment infeccions d’oïda, laringe i faringe en persones amb sonda nasogàstrica, per la qual cosa són importants la higiene i la hidratació oral (oferir per glopejar aigua diverses vegades al dia, glopejar col·lutori dues vegades al dia; si la persona no pot glopejar, utilitzar una gasa o una turunda humides, evitant que regalimin, perquè la persona portadora de SNG podria aspirar el líquid).
- Complicacions mecàniques de la sonda:
- Obstrucció: pot donar-se quan hi ha restes seques de preparat nutricional o medicaments a l’interior. Per això que és important fer-ne un rentat (pas de 50 ml d’aigua tèbia) després de les administracions, i fer-ne un ús correcte (no introduir aliments triturats o preparats no ben homogeneïtzats o reconstituïts massa espessos o amb grumolls).
- Retirada accidental o desplaçament: per tracció o vòmits. Per això cal fixar-la correctament amb un apòsit adhesiu realitzant una corbata i si pot ser també a la galta (veure figura) i assenyalar amb retolador permanent el límit exterior de la sonda, per visualitzar-ne fàcilment la possible descol·locació (vegeu la figura).
- Irritació o ulceració de l’orifici nasal: és deguda a la pressió o la fricció que produeix la sonda amb la pell. Per això cal anar canviant el punt de pressió, netejar i hidratar la zona amb locions adequades.
- Nàusees o vòmits: cal interrompre l’administració del preparat nutricional entre 1 i 2 hores i comprovar si el problema podria ser:
- La velocitat d’administració: massa alta (màxim 20 ml per minut).
- La posició de la persona portadora de la sonda: massa horitzontal.
- Massa contingut gàstric: fer aspiració per comprovar si s’aspiren fluids o preparats nutricionals.
- La mala col·locació de la sonda: comprovar la marca del límit exterior.
- Diarrea: pot ser deguda a una administració massa ràpida o per la contaminació del preparat.
- Estrenyiment: pot ser deguda a la manca de fibra o a la immobilitat de la persona portadora de sonda. Si és possible, fer-la passejar.
Complicacions de la nutrició enteral per sonda de gastrostomia
La cura i higiene del botó gàstric és fonamental per tal d’evitar complicacions en la nutrició per sonda de gastrostomia i estar atents a les possibles complicacions:
- Endarreriment de la cicatrització: comporta la sortida de contingut gàstric així que cal mantenir l’administració contínua, separar la creueta externa, fer-ne rotació i mantenir la zona seca per evitar que els àcids gàstrics irritin la zona.
- Pèrdua de contingut gàstric i cremada gàstrica: cal protegir la pell amb vaselina i/o gases, i resoldre el que la provoca (infecció de vies digestives, infecció del tracte urinari, obstrucció intestinal…).
- Ruptura accidental del baló de subjecció: comportaria la sortida o descol·locació de la sonda, que ha de ser substituïda immediatament per evitar el tancament de l’ostomia. Transitòriament pot utilitzar-se una sonda Foley durant el desplaçament al centre sanitari.
- Infecció local o granuloma: són molt poc probables després de la cicatrització.
La nutrició parenteral
La nutrició parenteral és l’administració intravenosa dels nutrients. Es recorre mèdicament a aquesta situació quan no es pot utilitzar el tracte digestiu, quan la persona es nega a l’alimentació oral o quan no pot ingerir o digerir les necessitats cetòniques i proteiques diàries.
La nutrició parenteral més habitual és la via perifèrica (si és temporal) o la via central, però depèn del cas pot estar inserida en altres punts del sistema venós.
Aplicació d’ajuts tècnics per a la ingestió
L’autonomia de la persona usuària ha de ser prioritària. En l’àmbit de les activitats domèstiques, els ajuts tècnics fabricats especialment o disponibles per facilitar, donar suport i reduir les limitacions o restriccions en la participació de la persona en situació de dependència en els àpats i preparació d’aquests, són variats.
Tots els ajuts tècnics estan catalogats per la norma UNE-EN-ISO 9999:2011.
Els ajuts tècnics que són útils per a activitats relacionades amb l’alimentació es troben als grups ISO 15 Productes de suport per a activitats domèstiques (n9.cl/dezc) i ISO 24 Productes de suport per manipular objectes i dispositius (n9.cl/hg53), ja que serviran per cobrir les activitats bàsiques com:
- Apropar la beguda a la boca
- Tallar o trossejar el menjar
- Utilitzar els coberts per portar el menjar a la boca
Però també altres activitats més elaborades, com:
- Preparar menjar i beguda: agafar el menjar, obrir paquets/ampolles/llaunes, cuinar…
- Servir el menjar
- Anar a comprar
- Rentar els estris de cuina
El següent vídeo mostra el funcionament del Liftware, un dispositiu electrònic desenvolupat per Lift Labs i comprat i millorat per Google, que permet detectar els moviments de la mà i cancel·lar-ne les tremolors o les posicions antigravetat, estabilitzant la cullera i evitant així la caiguda del menjar que conté:
Recull d'ajuts tècnics
Trobareu un recull d’ajuts tècnics per facilitar l’alimentació a les persones amb diversitat funcional a l’article de J. Gorgues: tinyurl.com/rzoh5ap. I al catàleg de productes de suport del CEAPAT (Centre de Referència Estatal d’Autonomia Personal i Ajudes Tècniques): tinyurl.com/m27qnkz.
També podeu consultar el següent vídeo, on es mostra l’ús d’ajuts tècnics relacionats amb l’alimentació:
I en aquest vídeo, veureu diferents estratègies per promocionar l’autonomia personal de les persones en situació de dependència a l’hora dels àpats:
Prevenció de situacions de risc associades a l’alimentació
Els canvis fisiològics propis de l’envelliment (com en la percepció de la set o dels sabors), alteracions digestives o de l’estat de salut de la persona, situacions que produeixen inseguretat, alteració en la percepció de la pròpia imatge, la qualitat i quantitat d’allò que ingerim, els accidents, entre altres, són factors predisposants de situacions de risc envers l’estat nutritiu de la persona.
Caldrà prevenir situacions de risc, com ara: la deshidratació, la malnutrició, la inapetència, el sobrepès i l’obesitat, el “culte al cos”, la broncoaspiració i l’ennuegament.
Deshidratació
L’aigua és essencial per al nostre organisme i n’és l’element més abundant. La ingesta d’aigua és vital i el seu requeriment varia segons l’edat, l’activitat física, la temperatura ambiental i situacions patològiques especials (per exemple: vòmits i diarrea, febre, grans cremats…). Es recomana la ingesta de 20-45 ml d’aigua per quilogram de pes corporal, cosa que equivaldria a 1,5-3 litres d’aigua diaris per a una persona de 70 kg (cal tenir en compte que els aliments també aporten aigua).
Un balanç hídric equilibrat és fonamental per al bon funcionament del nostre organisme. Els infants i les persones grans són més vulnerables a la deshidratació i és per això que cal insistir-los en la presa de líquids. Una bona hidratació ajuda al trànsit intestinal, a la salut de les vies urinàries i a la fluïdificació de les secrecions del tracte respiratori.
Protocol de maneig en cas de vòmits
Què podem fer quan una persona vomita?
- Si la persona està conscient, calmar-la i proporcionar-li mocadors.
- Vigilar amb les pròtesis dentals i retirar-les si és possible.
- Afluixar la roba que oprimeixi la gola i la cintura.
- Refrescar la cara i el clatell de la persona amb un drap net i humit.
- Si la persona està al llit, col·locar-la de costat, semiasseguda. Protegir la roba de llit amb una tovallola o palangana per facilitar la neteja.
- Si la persona està inconscient, col·locar-la de costat o girar-li el cap per evitar broncoaspiracions i ofec amb el propi vòmit. Avisar a infermeria o a urgències.
- Registrar l’hora, el procés del vòmit, quantitat i característiques (color, restes d’aliments, sang…), l’estat de la persona abans i després del vòmit.
Cura de les dents en cas de vòmit
Després del vòmit, glopejar al més aviat possible aigua o aigua amb bicarbonat, sense utilitzar el raspall de dents.
Els àcids de l’estómac desmineralitzen les dents, i les fan més vulnerables a l’erosió si immediatament les rentem amb el raspall de dents. Així doncs, cal evitar-ho fins passades unes hores.
En cas de bulímia nerviosa, malalties digestives (malaltia de Crohn, regurgitacions), xerostomia, acidesa de la saliva…, en les quals el pH intraoral es veu alterat, cal aplicar Tooth Mousse a nivell tòpic sobre les corones per afavorir la remineralització de l’esmalt. Un cop al dia, després de la higiene bucal, s’aplica una petita quantitat amb el dit net i es deixa actuar 3 minuts, després es passa la llengua però no s’ha d’empassa ni escopir durant uns altres 1-2 minuts i deixar actuar. És important no menjar fins 30 minuts després de l’aplicació (per això és recomanable aplicar-lo a la nit).
Malnutrició
L’alimentació ha de ser suficient per cobrir les necessitats energètiques de la persona. Un excés o un dèficit en l’aportació d’energia pot comportar situacions de malnutrició. Per aquest motiu, és molt important el registre de la ingesta per assegurar una bona comunicació interna entre els diferents torns i professionals, i facilitar el seguiment o evolució de la ingesta de la persona usuària.
Així doncs, els registres d’avisos com “Avui no ha sopat”, “Ha vomitat perquè diu que la pera li ha fet fàstic” o “Ha menjat molts bombons que li ha portat la família”…, són observacions rellevants de cara als següents àpats i, fins i tot, per detectar possibles desajustos dietètics, alteracions fisiològiques o trastorns de conducta alimentària.
Inapetència
Amb la disminució o falta de gana, o inapetència (anorèxia), la persona no té ganes de menjar. La inapetència per un breu període sol anar associada a una malaltia aguda. Quan és de llarga duració (crònica) va lligada a malalties greus com el càncer, la sida, l’MPOC, i la insuficiència cardíaca, renal o hepàtica greu. La fase terminal de patologies greus i algunes medicacions també la provoquen.
L’anorèxia no s’ha de confondre amb la caquèxia, pèrdua del 10-20% del pes corporal degut al deteriorament del teixit adipós i el múscul esquelètic, molt freqüent en el càncer. La causa primària de la caquèxia no és l’anorèxia ni la disminució de la ingesta calòrica, sinó un quadre metabòlic complex que implica catabolisme (destrucció) tissular.
Tampoc s’ha de confondre amb els trastorns de la conducta alimentària com l’anorèxia nerviosa o la bulímia nerviosa, en els quals la persona té gana però restringeix la ingestió d’aliments o vomita després d’ingerir-los per l’excessiva preocupació a augmentar de pes.
Sobrepès i obesitat
El sobrepès i l’obesitat són l’acumulació anormal o excessiva de greix que pot ser perjudicial per la salut. Segons l’OMS, la prevalença de l’obesitat a escala mundial s’ha triplicat des de 1975. El 2016 es van registrar mundialment les xifres de 1.900 milions d’adults amb sobrepès i 650 milions amb obesitat, i 340 milions de nens i adolescents (de 5 a 19 anys) i 41 milions de nens menors de cinc anys amb sobrepès o obesitat.
Per identificar les situacions de sobrepès i obesitat en adults s’utilitza l’índex de massa corporal (IMC) que relaciona el pes i la talla (kg/m2), els valors iguals o superiors a 25 són indicadors de sobrepès i igual o superior a 30 indiquen obesitat. En el cas dels nens i adolescents no és tan senzill i cal tenir en compte el patró de creixement individual. Per aquest motiu és important el seguiment anual a pediatria.
La causa fonamental del sobrepès i l’obesitat és el desequilibri energètic entre calories consumides i gastades, principalment degut a:
- Augment d’ingesta d’aliments d’alt contingut calòric que són rics en greixos.
- Disminució de l’activitat física, sedentarisme.
El sobrepès i l’obesitat incrementen el risc de malalties com:
- Les malaltes cardiovasculars (principalment cardiopaties i accidents cerebrovasculars).
- Trastorns de l’aparell locomotor (osteoartritis, malaltia degenerativa i altament discapacitant).
- Alguns càncers (endometri, mama, ovaris, pròstata, fetge, vesícula biliar, ronyons i còlon).
L’obesitat infantil s’associa a una probabilitat més alta d’obesitat, mort prematura i discapacitat en l’edat adulta. A més d’aquests riscos futurs, els nens amb obesitat pateixen dificultats respiratòries, més risc de fractures i hipertensió, i presenten marcadors precoços de malalties cardiovasculars, resistència a la insulina i efectes psicològics.
Segons l’OMS, l’estratègia de prevenció del sobrepès i l’obesitat individualment són:
- Limitar la ingesta energètica procedent de greixos totals i sucres simples.
- Augmentar el consum de fruites i verdures, llegums, cereals integrals i fruits secs.
- Fer activitat física periòdica (60 minuts diaris en joves i 150 minuts setmanals en adults).
Socialment, cal ajudar les persones a seguir les recomanacions mencionades. I pel que fa a la indústria alimentària:
- Reduir el contingut de greixos, sucres i sal en els aliments processats.
- Assegurar que les opcions saludables i nutritives estiguin disponibles i siguin assequibles per a tots els consumidors.
- Limitar la comercialització d’aliments rics en sucres, sal i greixos, sobretot els aliments destinats a infants i adolescents.
- Garantir la disponibilitat d’opcions alimentàries saludables i donar suport a la pràctica d’activitats físiques periòdiques en el lloc de treball.
La morbiditat associada al sobrepès i l’obesitat és notòria i això ha fet augmentar els costos en despesa sanitària. D’aquí les fortes campanyes de prevenció i foment de l’estil de vida saludable de les polítiques governamentals en temes de salut comunitària.
Una moda del segle XXI: el culte al cos
La pressió social per estar prim ja no només ens prové de missatges del sectors de l’estètica personal (moda, cosmètica i higiene personal) que a través de la publicitat dels seus productes reparteixen missatges subliminals dels cànons o models de bellesa, sinó que actualment també rebem nombrosos missatges de les indústries alimentàries.
Constantment rebem missatges (TV, premsa escrita, cartells publicitaris, eslògans en llocs més inversemblants, SMS, bàners en jocs del mòbil, correus electrònics, a internet, a les xarxes socials…); principalment dels sectors:
- Tèxtil quan no trobem les talles de roba que ens estan bé o no es corresponen a l’edat (com passa amb la roba infantil).
- Cosmètica i la higiene personal mostrant “cossos perfectes”, ben musculosos.
- Indústries alimentàries: amb missatges enganyosos com “zero en calories” però l’únic que amaguen és un baix valor nutricional (perquè substitueixen nutrients naturals per versions químiques i additius).
Ens fan viure pendents de la nostra imatge, de si agradem als altres pels likes que obtenim a les nostres fotografies, de menjar porqueria però sense calories, d’anar al gimnàs no per mantenir-nos sans sinó per fer sobreesforços fins a marcar músculs. Aquesta obsessió i falsa creença d’estar-se cuidant està derivant en l’augment de la incidència en malalties com:
- La dismorfisme muscular: desproporcions en el cos, esquinços, falta d’agilitat i escurçament de músculs i tendons.
- Els trastorns hormonals i metabòlics provocats per les dietes miracle amb restriccions abusives, desequilibris nutricionals i plenes de complements alimentaris.
- Els trastorns de la conducta alimentària: l’avançament de l’edat d’aparició dels trastorns de conducta alimentària; la seva prevalença deixa de ser quasi exclusivament del sexe femení, amb inicis precoços (abans dels dotze anys).
Ja el 2011 l’Associació en Contra de l’Anorèxia i la Bulímia (ACAB) alertava del perillós augment en el nombre de pàgines web que promouen i defensen l’anorèxia nerviosa i la bulímia nerviosa com un estil de vida, noves xarxes socials que inciten conductes de risc perilloses per a la salut i que donen suport a curses per perdre pes sense control mèdic, així com també la manca de marc legal per tal de regular-ho i de compromís o interès per part dels proveïdors d’informació.
Segons l’OMS, el paper dels governs és fonamental, permetent que les persones puguin adoptar i mantenir pràctiques alimentàries sanes, mitjançant la inversió en polítiques comercials, alimentàries i agrícoles que promoguin l’alimentació saludable i protegeixin la salut pública; com per exemple:
- Més incentius al comerç de proximitat de fruita i verdura fresca.
- Penalitzar la producció de productes processats amb excés de greixos, sal, i sucre (com l’impost de begudes ensucrades).
- Disponibilitat d’aliments saludables, nutritius, innocus i assequibles en centres educatius, centres públics, i llocs de treball.
- Revisar les racions.
- Promoure programes educatius de nutrició i aptituds culinàries.
- Facilitar la informació nutricional de l’etiquetat de forma exacta, normalitzada i comprensible.
- Oferir assessorament nutricional i alimentari als centres d’atenció primària.
Tal com promou l’ACAB, l’afirmació “Les persones som molt més que el nostre físic” ha de ser la frase més repetida i compartida; el criteri crític el més aplicat davant dels mitjans de comunicació i la cerca d’assessorament professional (i segones opinions professionals), la principal font d’informació experta en temes relacionats amb la salut.
Broncoaspiració
El pas de partícules minúscules de la boca cap a les vies respiratòries s’anomena broncoaspiració. Normalment aquestes partícules s’expulsen per mecanismes naturals de defensa com la tos i el moc. Però quan aquests mecanismes fallen o el volum del material aspirat és massa gran, hi pot haver inflamació i infecció, i es pot desenvolupar una pneumònia per aspiració. Quan aquest contingut no prové de la boca o la gola, sinó del reflux gàstric, al ser molt àcid pot produir greus danys als pulmons.
Les persones que són més propenses a realitzar broncoaspiracions són:
- Persones grans.
- Persones debilitades.
- Persones amb problemes de deglució (com pot ser per paràlisi a conseqüència d’un ictus).
- Persones intoxicades per alcohol o drogues.
- Persones inconscients degut a anestèsia, fàrmacs sedants o altres patologies.
- Persones que estan vomitant.
- Persones a qui se’ls ha realitzat algun procediment dental, respiratori o digestiu.
- Persones que pateixen alguna malaltia per reflux gastroesofàgic.
Els símptomes de la pneumònia per aspiració comencen en 24-48h i el més freqüent és presentar tos acompanyada d’esput (moc espès i acolorit) que fa mala olor. També apareix febre, dispnea i molèsties toràciques.
El risc d’aspiració es pot reduir mitjançant diferents accions:
- Realitzar els àpats en posició asseguda o incorporada a 60°-80° si la ingesta és oral. Si és per sonda nasogàstrica o gastrostomia, elevar el tronc com a mínim 30° per elevar el cap més amunt de l’estómac). Aquesta posició s’ha de mantenir 15-30 minuts abans i després de la ingesta.
- Modificar la textura fent-la més homogènia i espessir els líquids amb farines, sèmola o espessidors comercials neutres (vegeu la figura).
- Utilitzar diferents temperatures i sabors per estimular la deglució.
- No utilitzar ni canyes ni xeringues, sinó culleres (sopera, postres o cafè) per assegurar donar la quantitat d’aliment que la persona usuària pugui manejar millor dins la boca i comprovar que s’ha empassat tot el contingut abans de donar la següent cullerada.
- Ensenyar estratègies posturals a la persona usuària, com per exemple, a deglutir mentre manté el cap inclinat endavant i el mentó tocant el pit, recordant-ho amb un toc suau al mentó després de cada cullerada.
- Ensenyar estratègies facilitadores a la persona usuària, com per exemple, a mantenir la respiració just abans d’empassar i tossir immediatament després, cosa que fa tancar les vies respiratòries i eliminar els residus que puguin quedar.
Podeu consultar el següent vídeo, on es mostren diverses actuacions per la prevenció de la broncoaspiració:
Ennuegament
Per evitar l’ennuegament cal:
- Menjar a poc a poc i sense presses.
- Posar poca quantitat de menjar a la boca.
- Mastegar bé els aliments.
- Trossejar amb els coberts els aliments durs abans d’introduir-los a la boca.
- No parlar amb la boca plena ni amb restes de menjar.
- Supervisar les persones usuàries durant els àpats, especialment les que presenten problemes de deglució o prenen fàrmacs sedants.
Els menjadors de centres assistencials solen tenir polsadors d’alarma per tal que els/les tècnics en atenció a les persones en situació de dependència que facin suport a la ingestió puguin alertar com més aviat millor davant d’un cas d’ennuegament.
Tècniques d'emergència en cas d'ennuegament
Principalment, si la víctima tus, cal animar-la a tossir. Si no tus, cal:
- Afluixar la roba del coll.
- Examinar la boca i si observem el que produeix l’ennuegament, retirar-ho amb el dit; si no ho veiem, no posar el dit ja que empitjoraríem la situació.
- Des del costat de la víctima, inclinar-la cap endavant, col·locar una mà al seu pit i amb l’altra donar tres cops interescapulars en direcció cefàlica.
- Si no expulsa el que li produeix l’ennuegament, ni comença a tossir, col·locar-nos darrere la víctima, abraçant-la i col·locant un puny tancat tres dits per sobre el melic afermant-lo amb l’altra mà, realitzar tres cops secs cap endins i cap amunt, pressionant l’abdomen per sota les costelles.
- En cas que no es resolgui la situació, repetir els tres cops interescapulars i les tres compressions abdominals.
- Si hi ha pèrdua de consciència, s’han d’iniciar les maniobres de reanimació cardiopulmonar.