L'atenció al pacient neurològic
Trobareu un recull dels protocols que es tracten en aquest apartat, a la secció “Annexos” del web del mòdul.
El pacient neurològic pot estar afectat per patologies que li generen un alt grau de dependència, com el dany cerebral adquirit, la malaltia de Parkinson i la lesió medul·lar. Per arribar a entendre com funcionen aquestes patologies, abans caldrà conèixer l’anatomia i la fisiologia del sistema nerviós. Després, serà el moment de familiaritzar-se amb les cures d’atenció al pacient neurològic, que tenen la finalitat d’alleujar els signes i símptomes i proporcionar la màxima autonomia.
Com a tècnic en cures d’auxiliar d’infermeria (TCAI), a més d’estudiar l’atenció al pacient neurològic també us caldrà conèixer l’anatomia i fisiologia dels òrgans dels sentits, que són els que permeten la comunicació de l’organisme amb el seu entorn i les seves alteracions més freqüents. Ens referim, naturalment, a la vista, l’oïda, el tacte, l’olfacte i el gust.
Anatomia i fisiologia del sistema nerviós
El sistema nerviós és una xarxa neuronal de cèl·lules especialitzades que transmeten informació sobre el propi organisme i el seu entorn. Principalment està constituït per milions de neurones i unes altres cèl·lules especialitzades anomenades glies. Aquesta xarxa coordina totes les accions de l’organisme mitjançant senyals químics i elèctrics que són transmesos d’una part a l’altra.
La seva principal funció és la de captar i processar ràpidament els senyals exercint un control i una coordinació sobre els altres òrgans de l’organisme per aconseguir una interacció eficaç amb el medi que l’envolta. Aquesta rapidesa de respostes ens diferencia d’altres éssers vius, com les plantes i fongs.
Per al seu estudi anatòmic, el sistema nerviós es divideix en dos apartats:
- El sistema nerviós central, que comprèn l’encèfal i la medul·la espinal.
- El sistema nerviós perifèric, que està constituït pels dotze parells de nervis que neixen de l’encèfal, pels trenta-un parells que neixen de la medul·la espinal i totes les ramificacions que s’estenen fins a la perifèria.
Per al seu estudi funcional, es divideix en:
- Sistema nerviós somàtic o voluntari, que innerva els músculs esquelètics.
- Sistema nerviós autònom o vegetatiu, que innerva els músculs llisos (formen la majoria d’òrgans i vasos sanguinis), el múscul cardíac i les glàndules.
Les neurones generen i condueixen impulsos entre els dos sistemes i dins dels dos sistemes. Aquests impulsos són transmesos gràcies a senyals electroquímics i neurotransmissors. En resposta als estímuls, les neurones sensorials del sistema nerviós perifèric generen i transmeten senyals al sistema nerviós central, que els processa i n’envia de retorn als músculs i glàndules. Podem dir que els circuits neurals regulen tant la percepció del món d’un organisme i el que està passant al seu cos, com el seu comportament.
Les cèl·lules especialitzades del sistema nerviós (neurones i glies)
La xarxa neuronal del sistema nerviós està constituït per dos tipus de cèl·lules especialitzades, les neurones i les glies.
Les neurones es caracteritzen per l’excitabilitat elèctrica de la seva membrana plasmàtica; estan especialitzades en la recepció d’estímuls i conducció de l’impuls nerviós entre elles o amb altres tipus cel·lulars, com ara les fibres musculars de la placa motora.
Això fa possible que processin i transmetin informació. Són cèl·lules altament diferenciades; la majoria de les neurones no es divideixen un cop aconseguida la seva maduresa.
La paraula neurona ve del grec νεύρον, que significa ‘corda’, ‘nervi’.
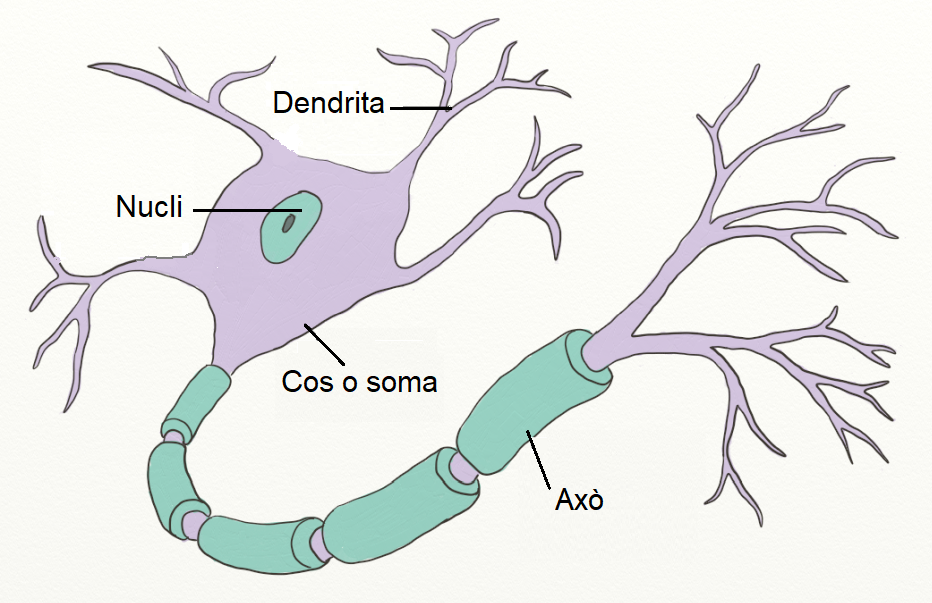
Les neurones presenten unes característiques morfològiques (vegeu la figura) que permeten la realització de les seves funcions. Estan constituïdes per:
- Un cos cel·lular anomenat soma, amb un nucli central.
- Una o diverses prolongacions curtes que generalment transmeten impulsos cap al soma cel·lular, anomenades dendrites.
- Una prolongació llarga, anomenada axó, que condueix els impulsos des del soma cap a una altra neurona o òrgan diana.
Hi ha diferents tipus de neurones:
- Les neurones sensorials: responen al tacte, so, llum i altres estímuls que tenen un efecte sobre els òrgans sensorials i envien senyals a la medul·la espinal i al cervell.
- Les neurones motores: reben senyals del cervell i la medul·la espinal i ocasionen contraccions musculars i tenen efecte sobre les glàndules.
- Les neurones mixtes o de connexió: connecten neurones sensorials i motores entre elles i amb altres neurones del cervell i la medul·la espinal.
Les neurones transmeten l’impuls nerviós sense tocar-se. Això és possible mitjançant les sinapsis. Durant la sinapsi la dendrita d’una neurona connecta (sense tocar-se) mitjançant l’alliberament de neurotransmissors amb l’axó de la neurona receptora de l’impuls nerviós.
Les neurones constitueixen el component central del cervell, la medul·la espinal i els nervis perifèrics.
Les cèl·lules glials, conegudes també genèricament com glia o neuròglia, són cèl·lules no neuronals que proporcionen suport i nutrició, mantenen l’homeòstasi i formen la mielina, i participen en la transmissió de senyals en el sistema nerviós. En definitiva, desenvolupen la funció de suport i protecció de les neurones.
S’estima que en el cervell humà el nombre de cèl·lules glials és aproximadament el mateix que el de neurones. Les diverses cèl·lules de la neuròglia constitueixen més de la meitat del volum del sistema nerviós. Les neurones no poden funcionar en absència de les cèl·lules glials.
Mielina
La mielina és la substància que recobreix algunes neurones amb la finalitat de fer més ràpides les connexions entre unes neurones i altres (sinapsis)
Segons la seva ubicació dins del sistema nerviós, ja sigui central o perifèric, les cèl·lules glials es classifiquen en dos grans grups: la glia central i la glia perifèrica.
El sistema nerviós central
El sistema nerviós central està format per l’encèfal i la medul·la espinal, dos òrgans que estan recoberts i protegits per unes membranes protectores anomenades meninges. A més, l’encèfal i la medul·la espinal estan protegits per estructures òssies, que són el crani i la columna vertebral respectivament.
Les membranes meninges són tres: la duramàter, piamàter i l’aracnoide.
Tot el sistema està protegit pel líquid cefalorraquidi (LCR), que és un líquid transparent i circula per l’espai subaracnoidal i el canal medul·lar. En condicions normals el seu volum pot oscil·lar entre 100 i 150 ml.
Anàlisi de l'LCR
L’anàlisi de l’LCR permet el diagnòstic de malalties com la meningitis, hemorràgies o processos tumorals.
L'encèfal
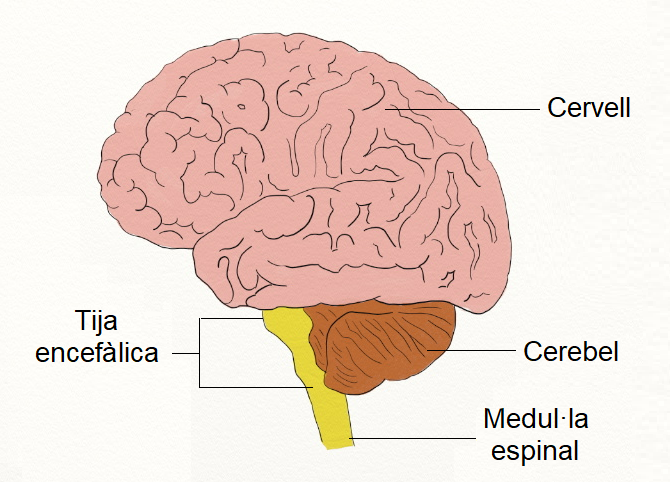
L‘encèfal és la part del sistema nerviós central (vegeu la figura) que es troba protegit a dins del crani. És l’encarregat de recollir la informació percebuda del medi o el propi organisme, processar-la i avaluar l’execució d’una resposta fisiològica o de conducta, ja sigui de forma conscient o inconscient. És format pel cervell, el cerebel i el tronc encefàlic.
El cervell és la part més voluminosa de l’encèfal. Per la part superior, està format per dos hemisferis: dret i esquerre. En cada hemisferi es diferencien quatre lòbuls: frontal, temporal, parietal i occipital.
Per sota dels hemisferis hi ha el diencèfal, format pel tàlem, l’hipotàlem i la hipòfisi. Una de les principals funcions del tàlem és el reconeixement de manera conscient de sensacions com el dolor, la temperatura i el tacte. L’hipotàlem té la funció d’enllaçar el sistema nerviós amb l’endocrí i la hipòfisi té funcions de regulació del sistema endocrí.
L’insomni prolongat pot produir trastorns mentals i, fins i tot, al·lucinacions.
El cervell controla i coordina el comportament i les funcions mentals (les emocions, la memòria, l’aprenentatge, la cognició, la percepció i l’atenció), a més d’englobar els aparells sensitius primaris de la vista, l’oïda, l’equilibri, el gust i l’olfacte. El cervell també regula la transició entre els estats de son i vigília, fonamental per al funcionament correcte del cervell ja que, per exemple, aprofita l’estat de son per organitzar la informació adquirida durant l’estat de vigília.
"Arbre de la vida"
La matèria blanca de l’interior del cerebel el comunica amb altres parts del sistema nerviós, irradiant-lo en una forma especial que recorda a les branques d’un arbre. Per això rep el nom d’arbre de la vida.
El cerebel es troba en un nivell posterior i inferior respecte dels hemisferis cerebrals. Consta de dues parts, com el cervell, unides per una massa central anomenada vèrmix. És l’òrgan destinat a coordinar i harmonitzar els moviments: en el control dels músculs, l’equilibri i la postura del cos. Quan es priva de cerebel un animal, aquest segueix viu però els seus moviments no es coordinen.
El tronc de l’encèfal també s’anomena tija encefàlica, i es troba a la base del crani, per sota del cervell. El tronc de l’encèfal està format per tres seccions:
- El bulb raquidi, que forma la part inferior.
- El mesencèfal, que forma la part més superior.
- La protuberància, que està al mig i estableix una comunicació directa entre el cervell i la medul·la.
El tronc de l’encèfal, igual que la medul·la espinal, fa funcions sensitives, motores i reflexes. El nucli del bulb conté diversos centres reflexos. Com a centres importants, troben el centre cardíac, el vasomotor, el respiratori i d’altres menys vitals com el vòmit, la tos, el sanglot i la deglució. El mesencèfal i la protuberància contenen els centres reflexos per a certs reflexos dels nervis cranials, com podrien ser els reflexos pupil·lars i els moviments oculars.
Al bulb raquidi, s’entrecreuen els nervis que provenen dels hemisferis cerebrals, de manera que aquells que provenen de l’hemisferi dret s’estenen per tot el costat esquerre del cos, i el mateix succeeix amb els axons provinents de l’hemisferi esquerre. Això explica que una persona que pateixi una hemorràgia o trombosi a l’hemisferi dret, per exemple, pateixi els efectes en el costat esquerre del cos.
La medul·la espinal és un cordó nerviós, blanc i cilíndric tancat dintre de la columna vertebral. Està connectada amb l’encèfal a través del forat occipital, des d’on surt i recorre unes tres quartes parts de l’esquena, amb uns 45 cm de llargària. De la medul·la en neixen 31 parells de nervis espinals (vegeu la figura).
La seva funció més important és conduir, mitjançant la xarxa de nervis de què està formada, el corrent nerviós que transmet les sensacions fins a l’encèfal i els impulsos nerviosos que duen les respostes del cervell a la resta de l’organisme. Per la part superior, comença pel forat occipital del crani com a continuació del bulb raquidi i acaba a la vora inferior de la primera vèrtebra lumbar.
El sistema nerviós perifèric
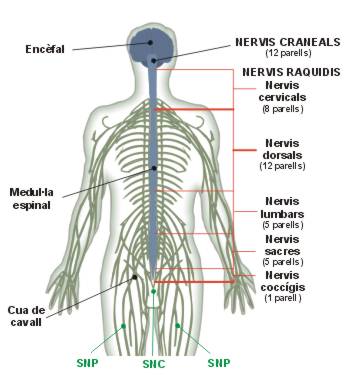
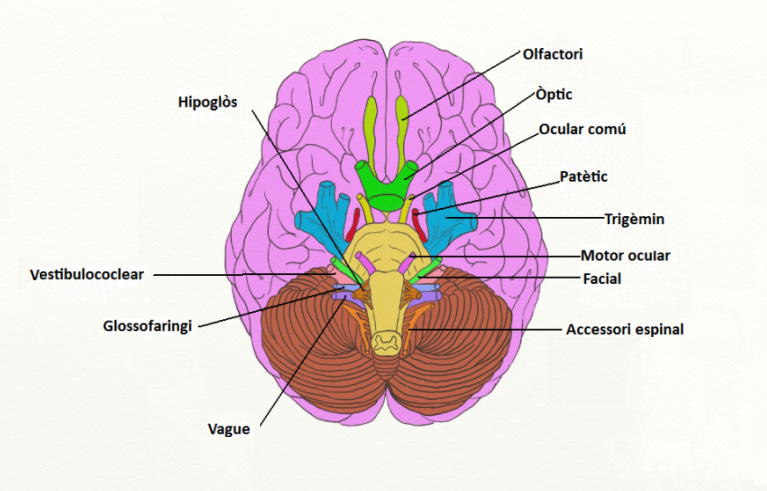
Podem dir que el sistema nerviós està format per totes les estructures nervioses que no formen part del sistema nerviós central. Podem distingir dos tipus de nervis: els cranials, que neixen de l’encèfal, i els raquidis o espinals, que neixen de la medul·la espinal (vegeu la figura).
Els nervis cranials neixen de la part inferior de l’encèfal i innerven el cap, coll i part superior del tronc. Estan formats per neurones sensitives, motores o mixtes segons la funció que realitzen. Són dotze parells de nervis (vegeu la figura):
- Nervi olfactori (parell cranial I).
- Nervi òptic (parell cranial II).
- Nervi motor ocular comú (parell cranial III) o nervi oculomotor.
- Nervi patètic (parell cranial IV) o nervi troclear.
- Nervi trigemin (parell cranial V).
- Nervi motor ocular extern (parell cranial VI) o nervi abducent.
- Nervi facial (parell cranial VII).
- Nervi vestibulococlear (parell cranial VIII) o nervi auditiu o estatoacústic.
- Nervi glossofaringi (parell cranial IX).
- Nervi vague (parell cranial X) o nervi cardioneumogastroentèric.
- Nervi accessori espinal (parell cranial XI).
- Nervi hipoglòs (parell cranial XII).
I segons el seu aspecte funcional, s’agrupen així:
- Els parells I, II i VIII estan dedicats a aferències sensitives especials.
- Els parells III, IV i VI controlen els moviments oculars, els reflexos fotomotors i l’acomodació.
- Els parells XI i XII són nervis motors purs (XI per l’esternocleidomastoidal i el trapezi i XII per als músculs de la llengua).
- Els parells V, VII, IX i X són mixtos.
- Els parells III, VII, IX i X porten fibres parasimpàtiques.
Els nervis espinals o raquidis i les seves ramificacions comuniquen l’SNC amb els receptores sensorials, els músculs i les glàndules. Els 31 nervis espinals (vegeu figura 4) es designen i enumeren segons la regió i el nivell des del qual emergeixen de la columna vertebral. S’agrupen de la manera següent:
- 8 parells de nervis cervicals (que s’identifiquen de C1 a C8)
- 12 parells de nervis toràcics (T1 a T12)
- 5 parells de nervis lumbars (L1 a L5)
- 5 parells de nervis sacres i un parell de nervis coccigeals
El sistema nerviós somàtic
El sistema nerviós somàtic és aquella part del sistema nerviós capaç de ser controlada pel propi organisme a voluntat, just el contrari que el sistema nerviós autònom. Dins del sistema, distingim les funcions dels:
- Nervis cranials: són els que envien informació sensorial procedent del coll i el cap cap al sistema nerviós central. Reben ordres motores per al control de la musculatura esquelètica del coll i el cap.
- Nervis espinals: són els que envien informació sensorial (tacte, dolor) del tronc i les extremitats cap al sistema nerviós central a través de la medul·la espinal. També envien informació de la posició i l’estat de la musculatura i les articulacions del tronc i les extremitats a través de la medul·la espinal. Reben ordres motores des de la medul·la espinal per al control de la musculatura esquelètica.
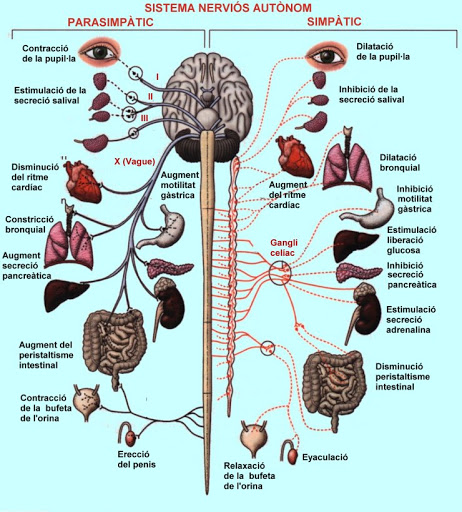
El sistema nerviós autònom
Quan parlem de sistema nerviós autònom, ens referim a la part del sistema nerviós que regula les activitats de la musculatura llisa (òrgans i vasos sanguinis), la musculatura cardíaca i les glàndules. És el sistema nerviós involuntari o inconscient i entre les seves funcions més importants trobem: la digestió, la circulació sanguínia i la respiració.
El sistema nerviós autònom es subdivideix en el sistema nerviós simpàtic i el parasimpàtic (vegeu la figura). Molts òrgans reben innervació simpàtica i parasimpàtica i, en general, un mateix òrgan pot tenir funcions antagòniques.
El sistema nerviós simpàtic és el responsable d’estimular les respostes necessàries en una situació d’alerta o emergència. Les seves principals funcions són:
- Acceleració i contracció cardíaca.
- Sudoració.
- Broncodilatació per afavorir la rapida oxigenació.
- Redirecció del reg sanguini a músculs, cor i sistema nerviós.
- Augment de la visualització de l’entorn (midriasi).
- Estimulació de les glàndules suprarenals per a la síntesi i descàrrega d’adrenalina.
La midriasi és la dilatació de les pupil·les.
El sistema nerviós parasimpàtic és el responsable de controlar el sistema de repòs. Aquest sistema està controlat pel nervi vague, que arriba a gairebé totes les parts del cos. A més de contrarestar les accions del sistema simpàtic, regula funcions com:
- Activació de les funcions peristàltiques i secretores del sistema digestiu i urinari.
- Relaxació d’esfínters per excretar las femtes i l’orina.
- Regulació de la secreció respiratòria.
- Afavoreix l’excitació sexual.
Les patologies del sistema nerviós i l'atenció al pacient neurològic
Les patologies del sistema nerviós són molt nombroses i diverses i poden afectar el sistema nerviós central o el perifèric. Aquí estudiarem les més rellevants i les que trobareu de manera freqüent durant la vostra tasca assistencial. Veureu que algunes impliquen un alt grau d’afectació de la independència del pacient.
| PROTOCOL D’ACTUACIÓ EN LES SITUACIONS D’AGITACIÓ |
|---|
| Tècnica que s’aplicarà, mostrant una actitud de respecte i mantenint informada la família. |
| OBJECTIU |
| • Evitar lesions i accidents fins que el pacient es tranquil·litzi. |
| MATERIAL NECESSARI |
| • Guants • Dispositius de restricció física: corretges, benes, llençols… • Medicació d’efecte sedant • Etiquetes identificadores. |
| PROCEDIMENT |
| 1. Retirar de l’habitació del pacient tots els estris amb què pugui lesionar-se. |
| 2. Crear un ambient tranquil i lliure d’estímuls excessius, sorolls, TV, persones estranyes… |
| 3. Preparar el material necessari. |
| 4. Rentar-se les mans i posar-se els guants. |
| 5. Evitar que el familiar i altres pacients presenciïn la situació. |
| 6. Buscar ajuda si és necessari. |
| 7. Retirar l’estímul que ha conduït a l’estat d’agitació, si es coneix. |
| 8. Mantenir la calma i intentar tranquil·litzar el pacient. Parlar lentament, llenguatge senzill i clar. Fer servir un to ferm i suau. |
| 9. Animar el pacient que expressi els seus sentiments i temors. |
| 10. Si el pacient no es calma, deixar-lo sol una estona i intentar dialogar-hi més tard. |
| 11. Si està hiperactiu i camina sense rumb fix buscant persones i llocs del passat, intentar que fixi l’atenció en una altra cosa o acompanyar-lo a un destí determinat. Col·locar-li identificació personal per si es perd. |
| 12. En pacients inquiets que tendeixen a aixecar-se contínuament a la nit, es pot col·locar el matalàs a terra, retirar les baranes protectores i deixar una llum tènue encesa perquè no es produeixin caigudes. |
| 13. Si té al·lucinacions, tranquil·litzar-lo, però no compartir-les ni fomentar-les. Restar amb el pacient, agafar-li la mà, sobretot quan té por i ansietat. |
| 14. Si és necessari, fer contenció física i administrar medicació sedant. |
| 15. Recollir el material. |
| 16. Treure’s els guants i rentar-se les mans. |
| 17. Registrar els episodis, tècniques necessàries, medicació… |
| OBSERVACIONS |
| • Si és necessària una contenció física, actuar amb fermesa i rapidesa. |
| • Informar la família. |
Trobareu versions imprimibles d’aquest i altres prtotocols als annexos de la unitat.
Dany cerebral adquirit
El dany cerebral pot ser degut a diferents causes, com tumors, accidents vasculars cerebrals (ictus), malalties infeccioses i anòxia. La causa més freqüent, però, és la d’origen traumàtic i rep el nom de traumatisme cranioencefàlic (TCE).
L’anòxia, si és produeix durant el part, s’anomena paràlisi cerebral infantil.
El traumatisme cranioencefàlic (TCE) és un dels problemes més importants de salut dels països desenvolupats ja que comporta que la persona afectada pugui quedar amb algun tipus de discapacitat ja sigui funcional o cognitiva.
El dany que sofreix el cervell després d’un traumatisme és degut, d’una banda, a la lesió primària que seria el cop o contusió i, de l’altra, als seus efectes, que poden ser un edema o hemorràgia i que incrementen la pressió dins el crani. Aquestes lesions secundàries apareixen els primers dies després de l’accident i poden tenir com a seqüela un impacte funcional important.
La primera conseqüència del TCE acostuma a ser l’alteració de la consciència, el coma; la intensitat i durada del coma serà variable i en alguns casos si es perllonga pot tenir seqüeles importants a llarg termini.
Ictus cerebral
Un accident vascular cerebral (AVC) o ictus és un episodi agut en què es produeix afectació de la circulació cerebral; l’AVC produeix una lesió irreversible en una secció del cervell a causa de la pèrdua de flux sanguini al cervell, produint una sèrie de símptomes i/o signes en funció de l’àrea afectada.
Quan la durada de la pèrdua de reg sanguini és breu, d’unes poques hores (menys de 24 hores), no es produeix una lesió irreversible i es parla d’accident vascular transitori.
Sinònims d'AVC
El terme accident vascular cerebral (AVC) presenta nombrosos sinònims, com ara: ictus, ictus cerebral o apoplèctic, accident cerebrovascular agut, apoplexia i, més col·loquialment, feridura o atac de feridura.
La clínica és variada i depèn de l’àrea encefàlica afectada i pot cursar amb: hemiplegia del costat contrari al territori cerebral afectat, alteracions sensitives, disàrtria, afàsia, apràxia, pèrdua de camps visuals, incontinència d’esfínters, vertigen, mareig i nàusees entre d’altres.
Població afectada
L’ictus afecta sobretot la població d’edat avançada, tot i que el nombre de persones afectades menors de seixanta-cinc anys és important. És la primera causa de mort entre les dones catalanes i la tercera entre els homes, i és una de les primeres causes de discapacitat mèdica en adults. Per tant, és una malaltia amb un gran impacte social.
Catalunya disposa d’un codi d’emergència implantat a tot el territori per al tractament d’aquesta malaltia, el Codi ictus, que organitza l’atenció a partir de la xarxa d’hospitals comarcals, de catorze hospitals de referència i del Sistema d’Emergències Mèdiques, i agilitza el temps que passa entre l’inici de l’ictus i l’atenció per part d’equips molt especialitzats, fet que incrementa la possibilitat de recuperació dels pacients afectats.
Hi ha diferents tipus d’ictus segons les causes que el provoquen:
- Ictus isquèmic: es produeix quan la sang no arriba a una àrea del cervell a causa d’un taponament en una artèria cerebral. Això fa que les cèl·lules cerebrals de l’àrea afectada siguin destruïdes per manca d’irrigació sanguínia, és a dir, per manca d’oxigen (isquèmia). Aquest taponament pot tenir diverses causes. Pot ser degut a l’estrenyiment o el bloqueig de les artèries que van al cervell per la presència de colesterol a la paret arterial (arterioesclerosi). El taponament d’una artèria cerebral també pot ser degut a un coàgul provinent d’una altra part del cos, per exemple del cor.
- Ictus hemorràgic: en aquest tipus d’AVC, les artèries es trenquen a causa, generalment, d’elevacions de la pressió arterial o bé d’una malformació prèvia, i la sang es dispersa pel cervell. Les malformacions més freqüents són aneurismes o malformacions arteriovenoses.
L’embòlia és el taponament d’una artèria per un coàgul.
Els signes i símptomes de l’ictus apareixen de forma sobtada. N’hi ha alguns que ens poden ajudar a identificar un ictus:
- Debilitat que afecta un hemisferi corporal.
- Pèrdua de visió en un ull o parcial en tots dos.
- Pèrdua o dificultat de la parla.
- Pèrdua de força o paràlisi en un hemisferi del cos o de la cara.
- Pèrdua de sensibilitat en un hemisferi del cos o de la cara.
- Inestabilitat, desequilibri i incapacitat per caminar.
- Cefalea intensa i sobtada no habitual.
L’ictus transitori presenta els mateixos símptomes, però desapareixen sense deixar seqüeles. Això no vol dir que sigui menys important, ja que també suposa una situació d’alt risc, que requereix ser atesa de manera urgent i fer un posterior seguiment.
Per diagnosticar si una persona pot tenir un ictus, cal demanar-li que faci tres accions:
- Somriure (per veure si hi ha asimetries en la mobilització de la cara)
- Elevar els dos braços (per constatar si hi ha debilitat o pèrdua de força)
- Parlar (per veure si pot fer-ho amb normalitat i se l’entén bé).
R.A.P.I.D.
Aquest és l’acrònim utilitzat per la Fundació Ictus que explica els símptomes que ens poden ajudar a detectar-lo: digues-li que rigui (R), digues-li que aixequi (A) el braç, digues-li que parli (P). Si no ho pot fer amb normalitat, és molt possible que estigui patint un ictus (I); cal actuar de pressa (D) i trucar al 112.
Si la persona no pot fer alguna d’aquestes accions, cal avisar els serveis d’emergències trucant al 112. L’ictus és una malaltia aguda greu que obliga generalment a fer un ingrés hospitalari per diagnosticar-ne la causa, tenir cura de la persona que el pateix i orientar el seu tractament. Per al diagnòstic definitiu seran necessàries proves complementàries.
En el tractament de l’ictus la celeritat és bàsica. Com més temps passa entre l’inici dels símptomes i el diagnòstic, menys possibilitats hi ha de tractar l’ictus i més de presentar seqüeles permanents.
Hi ha tractaments que només són eficaços en les primeres hores de la malaltia. Per això és fonamental per a l’atenció urgent avisar com més aviat millor els serveis d’emergències i explicar-los els símptomes.
Segons les característiques de la malaltia, el pacient pot ser ingressat en una unitat d’ictus, en una unitat de cures intensives o en una planta normal. En qualsevol cas, cal tenir cura de l’estat estat general de la persona malalta i de la seva nutrició. Si té alguna discapacitat, s’ha de començar el tractament rehabilitador quan ho permeti el seu estat de salut. El tractament de la malaltia pot ser farmacològic i quirúrgic.
Els símptomes poden millorar al llarg de l’ingrés hospitalari i haver desaparegut al moment de l’alta. En molts casos, però, la discapacitat pot persistir amb més o menys intensitat i pot afectar diferents àmbits de la vida. En aquestes situacions és necessari el tractament rehabilitador, que es pot fer:
- A l’hospital de l’ingrés
- En un centre de rehabilitació especialitzada
- A nivell domiciliari o bé en consultes externes o en hospitals de dia ambulatoris.
Les persones afectades per un ictus necessiten suport emocional. De vegades presenten fragilitat emocional, que pot ser deguda a la mateixa malaltia i a la dificultat d’assumir les discapacitats que ha produït. L’afectació emocional també dependrà de la pròpia personalitat del pacient d’abans de l’ictus. Aquest és un aspecte que han de tenir en compte els professionals sanitaris i persones que l’atenen.
Rehabilitació i pla de cures dels pacients que han patit un ictus
A continuació, anem a exposar les principals actuacions del tractament rehabilitador i aspectes que cal tenir en compte en el Pla de cures per a les persones que hagin patit un ictus. Les actuacions del tractament aniran orientades a resoldre o millorar problemes que presenta el pacient com:
- Trastorns del moviment
- Trastorns sensitius
- Trastorns de la visió
- Alteracions de la parla i el llenguatge
- Presència de secrecions respiratòries
- Alteracions de la deglució
- Trastorns en l’eliminació i control d’esfínters
- La higiene i el vestit
Per millorar els trastorns del moviment i prevenir l’aparició de complicacions, ajudarem el pacient a recuperar les habilitats perdudes tant com sigui possible; amb actuacions com:
- Ajudar-lo a girar-se al llit.
- Ajudar-lo en la deambulació.
- Reeducar l’equilibri i la capacitat de marxa.
- Utilitzar novament el braç afectat.
- Aprendre a escriure o a vestir-se amb l’altra mà, entre d’altres.
En el pla de cures tindrem en compte:
- Prestar especial atenció a les zones de risc d’aparició d’úlceres per pressió.
- Evitar postures incorrectes.
- Mobilitzar articulacions per prevenir la rigidesa i el dolor.
- Mantenir-lo fora del llit el màxim de temps possible.
- Fer-lo passejar amb o sense ajuts tècnics segons el que necessiti.
- Quan es trobi al llit fer canvis posturals cada tres o quatre hores i utilitzar coixins d’acomodació.
Els trastorns sensitius que poden aparèixer en l’ictus són alteracions en la percepció de la temperatura, del dolor, del tacte, de la vibració i del desconeixement de la posició de les extremitats afectades. És possible que després de patir una malaltia vascular cerebral no es reconegui el propi cos, o bé no es puguin mobilitzar de forma correcta les extremitats afectades.
Així mateix, poden quedar alterades, parcialment o totalment, les sensacions cutànies, de manera que pot ser que notin menys el tacte, els canvis de temperatura i que percebin petits estímuls amb una gran sensació de dolor. Si l’auxiliar detecta aquesta hipersensibilitat, haurà d’informar infermeria i sobretot caldrà observar la pell de manera molt acurada per detectar qualsevol tipus de lesió.
Respecte als trastorns de la visió, caldrà observar si el pacient en presenta, i si és així es comunicarà per poder fer un estudi específic i se li donarà el suport que necessiti.
Les alteracions de la parla i el llenguatge en l’ictus poden ser totals o parcials a l’hora de dir el que vol o d’entendre el que li diem (afàsia), així com dificultats en la vocalització de les paraules (disàrtria).
Hi ha una sèrie de precaucions o normes que s’han de tenir en compte per a la comunicació amb una persona afectada per un ictus:
- Parlar amb el pacient com un adult, no com si fos un nen.
- Parlar a poc a poc, vocalitzant, utilitzant paraules fàcils i frases curtes. Podeu fer servir gestos i sobretot mirar-lo de cara.
- Heu de fer preguntes que requereixin preguntes breus com “sí” o “no”.
- Cal donar-li temps per contestar i assegurar-nos que mostra atenció.
- No s’ha de cridar.
- Es pot escriure a una llibreta o pissarra.
Les dificultats de la parla les haurà de tractar un especialista en patologia del llenguatge. Actualment es disposa de múltiples adaptacions i ajuts per facilitar la comunicació, així com de diferents programes informàtics que es poden utilitzar al domicili.
L’acumulació de secrecions respiratòries és un problema que pot aparèixer en les persones amb un ictus. Algunes de les mesures que es poden aplicar per prevenir-ho són:
- Mantenir l’ambient humit sempre que sigui possible.
- Fer rentats nasals amb sèrum fisiològic.
- Estimular el pacient a beure aigua per tal que estigui ben hidratat.
- Estimular-lo a expectorar i a inspirar i espirar de manera profunda.
- Realitzar clapping en els canvis posturals.
Els trastorns de la deglució (disfàgia) també es troben presents i s’hauran de tenir en compte a l’hora d’establir una bona alimentació i hidratació adequades, que a més evitaran l’aparició de lesions a la pell. La dieta haurà de ser variada, rica en proteïnes, fibra i pobra en sal i sense greixos saturats. Per a la disfàgia s’han de seguir recomanacions com:
- Administrar els àpats molt a poc a poc i de manera freqüent.
- Caldrà afegir-hi un espessidor per afavorir la deglució.
- Cal afavorir al pacient una higiene postural adequada per facilitar la deglució i evitar possibles ennuegaments i aspiracions bronquials.
Quant a l’eliminació d’orina i femta, pot donar-se la manca de control d’esfínters; les principals complicacions són l’estrenyiment, la diarrea i la incontinència urinària.
- Per prevenir l’estrenyiment a banda de prendre una dieta rica en fibres, podem fer algunes accions com:
- Ensenyar al pacient, durant l’estada a l’hospital, tècniques de control del ritme i hàbits intestinals.
- Establir un horari fix per a l’eliminació intestinal preferiblement després de les mobilitzacions o bé després de menjar per afavorir el peristaltisme. És important que tingui un espai amb privacitat i tranquil·litat per fer-ho.
- Caldrà vigilar la freqüència i si tarda més de dos o tres dies s’ha d’informar per administrar algun tipus de laxant o ènema.
- Per prevenir la diarrea:
- Reduir la fibra
- Controlar la freqüència i volum per evitar la deshidratació.
- En la incontinència urinària es tindrà en compte que:
- Després de patir un ictus, és molt freqüent que hi hagi incontinència urinària, motiu pel qual en alguns casos s’haurà de posar una sonda urinària.
- El problema es pot resoldre al cap d’unes setmanes però, si no fos així, hi ha uns bolquers destinats a aquesta finalitat.
- Si no es col·loca sonda urinària durant l’ingrés s’ha d’observar la freqüència i el volum de les emissions d’orina per detectar altres problemes com la retenció.
- També s’haurà d’observar si apareixen signes d’infecció tant si és portador de sonda com si no.
Per a la higiene i el vestit, si el grau de dependència és alt, el pacient necessitarà higiene assistida diària. Si no hi ha control d’esfínter anal i el pacient ha de dur bolquer, s’haurà d’extremar la higiene genital després de cada canvi. Sempre que es pugui s’estimularà el pacient a utilitzar la gibrella o la botella per evitar la maceració de la pell que provoca el bolquer.
Caldrà vigilar la higiene bucal, i per vestir el pacient sempre començarem pel costat afectat i procurarem que porti roba còmoda i fàcil de posar i treure. A més, haurem de tenir en compte que el pacient té la mateixa sensació de fred que nosaltres i per tant no cal abrigar-lo en excés.
Webs sobre l'ictus
Us pot ser útil consultar les adreces web de la Fundació Ictus (fundacioictus.com) i la de l’Associació Catalana d’Accidents Vasculars Cerebrals (www.avece.org).
Com prevenir l'ictus?
La prevenció de l’ictus va encaminada a reduir el risc vascular. Els factors de risc incrementen la probabilitat d’un ictus. Aquests factors poden aparèixer individualment o sumar-se en una mateixa persona, cosa que fa que el risc es multipliqui. Hi ha dos tipus de factors de risc:
- No modificables, com l’edat, el sexe i la genètica, i sobre els quals no es pot actuar.
- Modificables, com la hipertensió arterial, el colesterol, la diabetis, l’obesitat, el sedentarisme, el tabac i l’alcohol.
Per tant, les recomanacions més importants per aconseguir un estil de vida saludable i que redueixi el risc vascular són:
- Una alimentació sana i equilibrada
- Exercici físic
- No fumar
- Evitar l’obesitat
- No consumir alcohol
La malaltia de Parkinson
La malaltia de Parkinson és un trastorn degeneratiu del sistema nerviós central que té com a símptomes principals: tremolor de repòs (a les mans, els braços, les cames i la mandíbula o el cap), rigidesa (en extremitats i el tronc) i lentitud en els moviments, i més inestabilitat postural (deteriorament de l’equilibri). És una malaltia crònica i progressiva i els símptomes s’agreugen amb el temps. A mesura que avancen, els pacients poden tenir dificultat per caminar, parlar o fer tasques senzilles.
Origen de la malaltia
La malaltia de Parkinson va ser descrita per primera vegada pel metge i paleontòleg anglès James Parkinson el 1817, quan va publicar el seu llibre titulat Assaig sobre la paràlisi agitant.
La causa de la malaltia de Parkinson és l’afectació de les neurones responsables de la producció de dopamina. Aquestes neurones estan en una àrea del cervell coneguda com a substància negra. La dopamina és la responsable de transmetre senyals per produir moviments suaus i decidits.
La pèrdua de dopamina produeix patrons anormals d’activació nerviosa dins del cervell que causen deteriorament del moviment. Les persones amb Parkinson també perden els acabaments nerviosos que produeixen la norepinefrina, que controla moltes funcions autònomes del cos, com el pols i la pressió arterial.
Els quatre símptomes motors primaris de la malaltia de Parkinson són:
- Tremolor de repòs: moviment rítmic endavant i enrere a una velocitat de quatre a sis batecs per segon. Les tremolors acostumen a iniciar-se a la mà, tot i que de vegades afecten un peu o la mandíbula. Acostumen a desaparèixer durant el son i milloren amb el moviment voluntari.
- Rigidesa: els músculs romanen constantment tensos i contrets, hi ha resistència a la seva mobilització, i la persona té dolor, o sent rigidesa o debilitat.
- Retard, pèrdua o alentiment del moviment espontani i automàtic: dificultat per realitzar moviments rutinaris.
- Inestabilitat postural i alteració de la marxa: les persones afectades cauen amb més facilitat. A nivell postural, s’encorben a nivell cervical i d’espatlles i en la deambulació els passos són petits i els peus s’arrosseguen.
A més dels símptomes motors primaris, són freqüents l’apatia, l’estat d’ànim depressiu, les alteracions del son (somnolència o insomni), ansietat, alteracions de l’atenció i bradipsíquia (alentiment del pensament), fatiga i dolor.
El diagnòstic en fases inicials és difícil, perquè els símptomes es podrien associar al procés de l’envelliment. La valoració clínica i un examen neurològic seran els que permetran un diagnòstic de la malaltia.
El tractament és pal·liatiu per alleujar els símptomes. El tractament farmacològic per a la malaltia de Parkinson inclou tres categories:
- Fàrmacs que funcionen directament o indirectament per augmentar el nivell de dopamina al cervell (levodopa).
- Fàrmacs que actuen sobre altres neurotransmissors corporals per alleugerir símptomes com ara les tremolors i la rigidesa muscular.
- Fàrmacs que ajuden a controlar els símptomes no motors de la malaltia, com ara la depressió i l’ansietat.
A banda del tractament farmacològic, hi ha altres teràpies complementàries:
- Tècniques rehabilitadores: les quals poden millorar els trastorns de la marxa i de la veu, les tremolors i la rigidesa.
- Teràpies per millorar el deteriorament cognitiu.
- Dieta rica en fibra i amb abundància de líquids per alleujar el restrenyiment.
- La realització d’exercici físic per millorar la mobilitat i la flexibilitat.
- Altres teràpies complementàries com massatges, ioga, taitxí, hipnosi i acupuntura poden millorar la sensació de confort del pacient.
Impacte de la malaltia
La malaltia de Parkinson generalment evoluciona lentament i acaba afectant les activitats de la vida diària, des de socialitzar-se amb els amics i gaudir de relacions normals amb els familiars, fins a treballar i viure de manera autònoma. Aquests canvis poden ser difícils d’acceptar.
Els grups de suport poden ajudar en l’aspecte emocional de la malaltia i oferir informació valuosa, consells i experiència a les persones amb Parkinson i a les seves famílies i assistents.
Les persones amb malaltia de Parkinson poden alleugerir la por del desconegut i assumir un paper positiu per mantenir la salut si s’informen detalladament de la malaltia. Molts pacients continuen treballant a temps parcial o complet, encara que finalment hagin d’adaptar el seu horari i l’entorn laboral per fer front a la malaltia.
La lesió medul·lar
La lesió a la medul·la espinal produeix paràlisi de la mobilitat voluntària i absència de tota sensibilitat per sota de la zona afectada, i també comporta la manca de control sobre els esfínters de la micció i de l’evacuació intestinal, trastorns en el camp de la sexualitat i la fertilitat, alteracions del sistema nerviós vegetatiu i riscos de patir altres complicacions (úlceres de pressió, processos renals…).
Podem considerar la lesió medul·lar com una malaltia interdisciplinària perquè en el seu tractament hi intervenen professionals com metges d’urgència, personal d’infermeria, rehabilitadors… que han de treballar en estreta col·laboració.
Les causes poden ser:
- Traumatisme (accident de trànsit, esportiu, laboral…)
- Malalties com tumoracions, infeccions
- Malformacions congènites
La simptomatologia dependrà del nivell en què es troba la lesió:
- A nivell cervical produeix tetraplegia, que representa la pèrdua de sensibilitat i mobilitat d’extremitats superiors, tronc i extremitats inferiors.
- Si es produeix a nivell de les vèrtebres dorsals o lumbars dona lloc a paraplegia que es manifesta per una falta de sensibilitat i/o paràlisi total o parcial de les extremitats inferiors, i de la part del tronc que es troba per sota de la lesió
- Si es produeix a nivell de la zona sacra, l’afectació de la sensibilitat i la mobilitat voluntària és menor, de manera que, en la majoria dels casos, es preserva la capacitat de marxa, però la seqüela més notable és la pèrdua del control sobre els esfínters.
Cures al pacient amb lesió medul·lar
Guttmann, pioner de la rehabilitació
Ludwig Guttmann (1899-1980), neuròleg britànic, especialista en el tractament i la rehabilitació de les lesions medul·lars, va fundar els Jocs Paralímpics l’any 1948. Se’l considera un dels promotors de les activitats físiques per a persones discapacitades.
El Dr. Guttmann va revolucionar les pautes de l’assistència al lesionat medul·lar a partir d’uns principis molt lògics i de sentit comú. Encara avui dia, l’assistència a les persones amb lesió medul·lar segueix algunes d’aquestes directrius. Les bases d’aquest tractament van ser:
- Tractament integral, no només adreçat a recuperar la vida, sinó donar-li sentit i reintegrar el pacient a la vida familiar, social i professional.
- La reducció de la fractura de columna es realitzava amb hiperextensió i repòs.
- Prevenció de les úlceres per pressió amb canvis posturals cada tres hores.
- La retenció urinària es tractava amb sondatge intermitent fins que la bufeta recuperava el seu automatisme.
- El pacient havia d’estar ocupat tot el dia, per no deixar-li temps per pensar.
- Introducció de l’esport com a part del programa de rehabilitació.
Per parlar de les cures al pacient amb lesió medul·lar diferenciarem les cures en la fase aguda de les cures en la fase crònica.
Cures en la fase aguda
De les cures de la fase aguda diferenciarem les que s’apliquen de manera urgent en el moment de la lesió (primer nivell) i les de segon nivell, que s’apliquen en una segona fase d’estabilització.
Les cures en el moment de la lesió inclouen l’avaluació inicial, que es fa al lloc de l’accident i a urgències i són el primer contacte que tenim amb el pacient. Aquestes primeres cures inclouen:
- Manteniment de les vies aèries: col·locació d’oxigenoteràpia i si la lesió és a nivell cervical caldrà col·locar intubació endotraqueal.
- Valoració cardiocirculatòria amb control de les constants vitals: pols i pressió arterial.
- Valoració de l’estat de consciència.
- Monitoratge.
- Col·locació de sondatge nasogàstric i sondatge vesical si les lesions no ho contraindiquen.
- Valoració neurològica que inclou test de Glasgow.
- Elaboració de història clínica anotant al·lèrgies, antecedents personals, quan ha menjat per últim cop, vacunacions, altres patologies…
- Estabilització i transport.
Les cures de segon nivell són les cures que s’apliquen en la segona fase d’estabilització i durant l’ingrés hospitalari. És en aquesta fase on el paper de l’auxiliar d’infermeria és més rellevant. En aquesta fase és molt important el llit com a part del tractament i per tant haurà de tenir les següents característiques:
- Disposar de sistema de prevenció de les úlceres per pressió (matalàs antiescares).
- Ha de ser accessible per a infermeria.
- Ha de ser articulat.
- Ha de permetre la col·locació de traccions per al tractament de lesions associades a l’accident.
- El pacient ha de poder esta degudament immobilitzat fins a la consolidació de les fractures raquídies o bé fins a la cirurgia.
A banda del llit, el pla de cures d’infermeria ha d’incloure:
- Realització de canvis posturals.
- Realització de la higiene.
- Vigilància de l’estat de la pell.
- Vigilància de la posició de la columna i extremitats per prevenir deformacions articulars.
- La columna cervical no ha d’estar sempre flexionada i s’ha de col·locar un coixí.
- En cas de tracció cervical s’ha de col·locar un rotlle per sota del clatell.
- En tetraplegies, l’espatlla s’ha de col·locar en lleugera abducció (separada del tronc), i la mà de manera funcional amb l’ajut de rotlles de cel·lulosa o roba.
- Cal evitar el pes de la roba del llit sobre els peus, col·locant un arc i mantenir els peus en lleugera flexió per evitar el peu equí.
Durant aquesta fase aguda i d’estabilització poden aparèixer complicacions que caldrà prevenir; poden ser:
- Complicacions urinàries: una de les complicacions més freqüents és la retenció urinària. Per controlar-la es col·locarà un sondatge vesical i es farà control de la diüresi.
- Complicacions gastrointestinals: pot aparèixer retenció i meteorisme i caldrà vigilar l’aparició d’un ilioparalític. Caldrà auscultar els sorolls intestinals durant les primeres 24-48 hores, col·locar al pacient una sonda nasogàstrica i mantenir-lo en dieta absoluta.
- Complicacions cardiovasculars com l’aparició de trombosi: per prevenir-ho, s’administrarà tractament amb heparina, es col·locaran mitges de compressió a les extremitats inferiors i es faran mobilitzacions per activar la circulació en aquesta zona.
- Complicacions respiratòries com infecció o edema agut de pulmó (acumulació de líquids): per prevenir es farà un control de la ingesta de líquids i un control rigorós de la diüresi i s’aplicarà fisioteràpia respiratòria.
Un cop superada la fase aguda, es començarà a aixecar el pacient. Això es farà de manera gradual mitjançant:
- La col·locació de mitges estàtiques.
- Elevació progressiva del llit: elevar capçalera, asseure el pacient amb les cames penjant diverses vegades al dia.
Cures en la fase crònica
En aquesta fase es prestarà especial atenció en els punts següents: la utilització de la cadira de rodes, les transferències, la bipedestació i la marxa, i la prevenció de les complicacions.
La instal·lació de la cadira de rodes es farà en el moment en què el pacient s’aixeca del llit. En la instal·lació s’han de seguir les següents precaucions:
- Sempre col·locar coixí antiescares.
- El cap en posició neutra.
- Bon recolzament de la columna, sobretot de la zona lumbar, per evitar lateralitzacions.
- Braços i colzes ben recolzats en posició neutra, per evitar contractures musculars.
- La pelvis ha d’estar estabilitzada i simètrica.
- Turmells, genolls i malucs en flexió de 90°.
- Els genolls no s’han d’ajuntar i si cal col·locarem un coixí entre ells.
- Bon recolzament dels peus.
- Pes repartit entre els dos peus i els glutis.
Durant les transferències és molt important aconseguir la màxima autonomia per al pacient i se li haurà d’ensenyar a canviar de posició, asseure’s, vestir-se. Això ho podrem aconseguir amb actuacions com:
- Per traslladar-se del llit a la cadira se li ensenyarà amb la cadira sense reposabraços i en un principi ho farà amb el trapezi.
- Per passar de la cadira al WC podrà utilitzar les barres laterals que hi ha a la paret.
- El bany ha de ser ampli per permetre el pas de la cadira.
- Haurà d’aprendre a maniobrar la cadira per traslladar-se.
- També se li ensenyarà a passar de la cadira a la banyera i de la cadira al cotxe.
La marxa només serà possible per a algunes persones amb lesió, però la bipedestació entre paral·leles o aparells de bipedestació formarà part del tractament per evitar l’osteoporosi, l’espasticitat, deformació d’extremitats inferiors i deteriorament de la condició física.
En el cas d’una persona amb paraplegia, des del primer cop que s’aixeca del llit fins que pot marxar amb ajuts tècnics, poden passar de 3 a 6 mesos.
Durant la fase crònica també poden aparèixer complicacions que caldrà prevenir, com ara:
- Complicacions neurovegetatives: les complicacions neurovegetatives s’han de preveure en cas de manipulació vesical i caldrà fer controls de la pressió arterial i temperatura. Les més importants són:
- Hipotensió ortostàtica. Apareix freqüentment en les maniobres urològiques, o en cas d’infecció urinària.
- Hipertensió paroxística. Per hiperactivitat simpaticoreflexa de la medul·la.
- Alteracions de la regulació tèrmica (hipotèrmia o hipertèrmia).
- Alteracions de la sudoració.
- Complicacions respiratòries: la fisioteràpia respiratòria és fonamental per prevenir-les.
- Disminució de la capacitat pulmonar.
- Cansament.
- Complicacions urinàries: la reeducació vesical és fonamental per prevenir aquestes complicacions.
- Infecció urinària.
- Litiasi renal.
- Insuficiència renal.
- Complicacions intestinals: la principal complicació és l’estrenyiment. Per prevenir-lo és important reeducar el pacient en una alimentació rica en fibra i en l’estimulació amb canvis de posició, massatges i percussions en el marc còlic. La posició de la defecació també és important.
Les convulsions
No podem considerar les convulsions com una patologia pròpiament dita, ja que són un signe i l’epilèpsia n’és una de les causes més comunes. En general, l’epilèpsia és una de les malalties neurològiques més freqüents i es considera la segona causa de consulta neurològica després de les cefalees (mals de cap).
Es tracta d’un trastorn del cervell en el qual certs grups de cèl·lules presenten un excés de descàrregues elèctriques i transporten els senyals de forma desorganitzada. Segons la zona cerebral afectada es produeixen moviments (convulsions), sensacions, emocions o pèrdues de coneixement, que representen les manifestacions clíniques de la malaltia.
Les convulsions són un seguit de contraccions i distensions repetides d’un o més músculs de manera violenta, a causa d’una activitat neuronal.
L’epilèpsia té un gran impacte, ja que pot afectar aspectes concrets de la vida quotidiana; com ara, conduir, practicar determinats esports o, fins i tot, algunes activitats laborals, que poden quedar seriosament limitades depenent de la gravetat de la malaltia.
Segons les recomanacions recollides en el Canal Salut, de la Generalitat de Catalunya, davant d’una convulsió o crisi convulsiva s’ha d’actuar de la manera següent:
- No subjectar la persona que pateix la crisi.
- Treure-li les ulleres, si en porta.
- Afluixar-li els botons perquè res no l’oprimeixi. Si porta corbata, desfer-n’hi el nus.
- Apartar-li qualsevol cosa amb què es pugui ferir.
- Per norma general, no posar-li res a la boca.
- Recolzar-la sobre un costat, perquè no se li bloquegin les vies respiratòries una vegada hagi deixat de tenir convulsions (posició lateral de seguretat).
- Protegir-la si pot ser amb un coixí, els cops que pugui donar-se.
- Mantenir-se a prop de la víctima i parlar-li pausadament.
- Esperar que la crisi finalitzi. Recordar que en la majoria de casos les crisis cedeixen en pocs minuts.
- Assegurar-se que la persona està totalment conscient, un cop superada la crisi. Preguntar-li el nom, la data, on és i cap a on anirà a continuació. Un cop recuperat el nivell de consciència, és aconsellable retirar-li les pròtesis dentals si és que en du.
- Trucar als serveis d’emergències (112):
- Si la crisi dura més de cinc minuts;
- Si la persona (o la famíli) no sap que pateix epilèpsia, no fa tractament específic o és el primer cop que li passa.
- Si la recuperació és molt lenta, si la persona pateix un segon atac o si té dificultat per respirar durant o després de la crisi.
- Si la víctima està embarassada, té signes de patir alguna altra malaltia o s’ha ferit durant les convulsions.
| PROTOCOL D’ACTUACIÓ DAVANT PÈRDUA DE MEMÒRIA, DESORIENTACIÓ I CONFUSIÓ |
|---|
| Ajudar el pacient a no sentir-se insegur davant d’aquestes situacions. |
| OBJECTIU |
| • Proporcionar eines per controlar aquestes situacions. |
| PROCEDIMENT |
| 1. Proporcionar al pacient un ambient rutinari i relaxat. |
| 2. Evitar orientar-lo més d’una vegada en cada trobada, la reorientació frustra el pacient que no és capaç de recordar. |
| 3. Si tendeix a repetir les mateixes preguntes, intentar desviar la seva atenció i canviar de tema. |
| 4. Permetre certs comportaments sempre que es produeixin en un ambient segur. |
| 5. Confeccionar un àlbum de fotografies de familiars i llocs del passat. |
| 6. Recomanar portar una polsera (o similar) amb el seu nom i adreça, per si es perdés. |
| 7. Parlar de forma suau, oberta i relaxada. |
| 8. Mirar directament el pacient. |
| 9. Ajudar-lo a relatar o escriure els records. |
| 10. Donar-li temps perquè comprengui i entengui. |
| 11. Suggerir la paraula adequada quan no la trobi. |
| 12. No fer preguntes obertes sinó amb opcions. |
| 13. Utilitzar comunicació no verbal. |
Trobareu versions imprimibles d’aquest i altres prtotocols als annexos de la unitat.
Els òrgans dels sentits
Els sentis són la vista, l’oïda, el tacte, l’olfacte i el gust. En conjunt, tenen la funció de percebre tot allò que envolta l’organisme. La seva acció depèn de l’òrgan receptor dels estímuls externs de cada sentit i la transmissió d’aquest estímul gràcies al sistema nerviós.
El sentit de la vista
La vista és el sentit que ens permet percebre la llum i ens orienta sobre la mida, la forma, el color, la distància, la posició i el moviment dels objectes que es trobin en el nostre camp de visió. És un dels sentits més importants per conèixer el medi del nostre entorn i poder-nos-hi relacionar.
Els òrgans receptors de la visió són els ulls, situats a la part frontal de la cara, a sobre el nas, i protegits pels ossos del crani i de la cara.
Anatomia i fisiologia de la vista
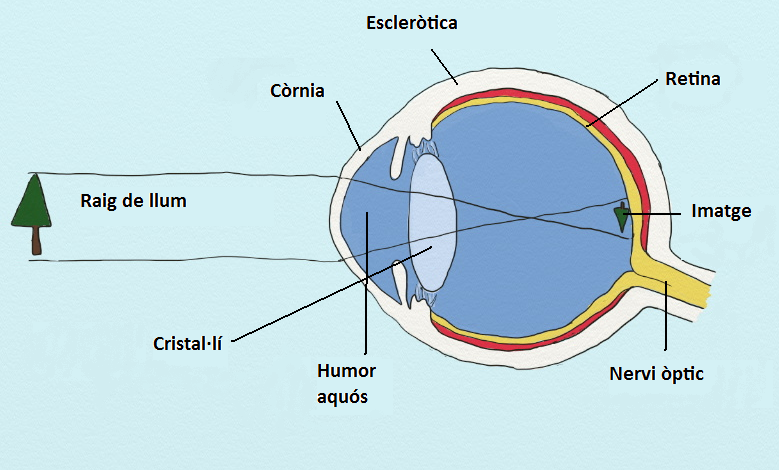
Per estudiar l’ull anatòmicament, distingirem la part del globus ocular i la part òptica.
De fora a dins, el globus ocular està format per tres membranes: l’escleròtica, la coroide i la retina:
- L’escleròtica és la membrana que constitueix la part blanca de l’ull i per la seva cara anterior continua amb la còrnia i per la part posterior per la beina del nervi òptic.
- La coroide conté els vasos sanguinis que irriguen la retina. El segment anterior de la coroide és l’iris, que és la porció que dona color als ulls, i la pupil·la, que és un orifici en la part central de l’iris per al pas de la llum.
- La retina té una estructura complexa i està formada bàsicament per diverses capes de neurones interconnectades mitjançant la sinapsi. La llum que incideix en la retina desencadena una sèrie de fenòmens químics i elèctrics que finalment es tradueixen en impulsos nerviosos que són enviats cap al cervell pel nervi òptic.
A la part òptica, perquè la llum arribi a la retina els raigs han de travessar diferents medis, com són la còrnia, l’humor aquós, el cristal·lí i el cos vitri.
- La còrnia: és la part anterior i transparent de l’escleròtica que permet el pas de la llum i que protegeix l’iris i el cristal·lí.
- El cristal·lí: és una lent que concentra les imatges sobre la retina.
- L’humor aquós: és un líquid que omple l’espai entre el cristal·lí i la còrnia.
La llum que entra per la part òptica es refracta en un punt de llum sobre la retina on es produeix una imatge capgirada i més petita que l’objecte original. La retina envia la informació d’aquesta imatge gràcies al nervi òptic cap a l’encèfal perquè sigui interpretada (vegeu la figura).
Patologies de la vista
Els ulls, com a òrgan de la visió són alhora molt sensibles i hi ha moltes menes de patologies que poden patir. Entre elles destaquem els problemes de refracció de l’ull, en què la còrnia no enfoca correctament les imatges, cosa que produeix una visió imperfecta en les persones que ho pateixen. A més, l’ull també pot patir problemes causats per infeccions, traumatismes…
Les alteracions més rellevants són:
- La miopia: en aquesta alteració la imatge es forma abans d’arribar a la retina. La causa és que el glòbul ocular és massa llarg.
- La hipermetropia: és una alteració contrària a la miopia, en aquest cas la imatge es forma en un punt posterior a la retina. En aquest cas la causa és un glòbul ocular curt.
- L’astigmatisme: és una alteració de la refracció de la llum causada per la no uniformitat de la curvatura de la còrnia.
- La ceguesa: és la manca del sentit de la vista. D’entre les possibles causes hi ha patologies molt diverses:
- Cataractes: és l’opacitat del cristal·lí i té tractament quirúrgic.
- Glaucoma: més freqüent a partir dels cinquanta anys, ocasiona el 12% dels casos de ceguesa i té tractament especialment en les fases inicials.
- Degeneració macular associada a l’edat: es pot tractar però no curar.
- Retinopatia diabètica: es pot tractar però no curar.
- Malnutrició: associada amb altres conseqüències.
El sentit de l'oïda
El sentit de l’oïda ens permet detectar les vibracions que es produeixen al nostre voltant. L’aparell receptor responsable d’aquest sentit és l’orella.
L’orella conforma els òrgans d’equilibri, el sistema vestibular i de l’audició, el sistema auditiu.
Anatomia i fisiologia de l'oïda
La cera que es forma en el canal auditiu té la funció de mantenir-lo net i humit.
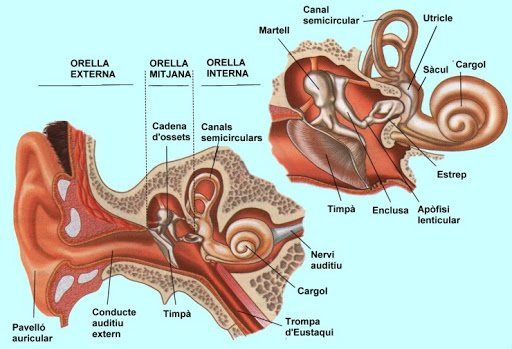
Per estudiar el sistema auditiu en distingirem tres parts: l’orella externa, l’orella mitjana i l’orella interna:
- L’orella externa: està composta pel pavelló auricular o orella i pel conducte auditiu extern. En el conducte auditiu extern hi ha les glàndules productores de cera. Entre l’orella externa i la mitjana hi ha la membrana timpànica.
- L’orella mitjana: és on hi ha la cadena d’ossets que connecten la membrana timpànica de l’orella externa fins a la finestra coclear, que és una altra membrana de l’orella interna. Aquests ossets són: el martell, l’enclusa i l’estrep (vegeu la figura). Aquesta cadena d’ossets té la funció de transmetre les vibracions del timpà fins a l’oïda interna. També en l’orella mitjana hi ha el canal d’Eustaqui, que és en part ossi i en part fibrocartilaginós, que el manté en contacte amb la rinofaringe i manté una pressió constant en l’orella mitjana.
- L’orella interna conté els òrgans de l’audició i de l’equilibri. Conté la còclea, que és un conducte espiral (en forma de cargol), i en el seu interior hi ha l’òrgan de Corti, que allotja un líquid (endolimfa) i unes setze mil cèl·lules auditives amb pestanyes sensorials. A aquesta zona arriben les ones de pressió transmeses per la cadena d’ossets i són traduïdes en els impulsos nerviosos que recull el nervi auditiu i que es transmeten cap a l’encèfal.
Timpà
El timpà, o membrana timpànica, és autoregenerador i està format per tres capes; en la part central hi ha l’àrea vibrant activa en resposta a un estímul sonor.
El sistema vestibular és el responsable de l’equilibri i és determinat pel moviment de l’endolimfa situada dins la còclea. En interrompre el sentit de l’equilibri es produeixen marejos, desorientació i nàusees.
La malaltia de Menière, que és una infecció de l’orella interna, afecta l’equilibri.
Patologies més freqüents de l'oïda
Sordesa
La sordesa parcial, independentment del grau de pèrdua; també és coneguda com a hipoacúsia; la sordesa completa, que afecta una orella o ambdues, s’anomena cofosi.
Les patologies més freqüents són:
- L’otitis mitjana: és la inflamació de la mucosa de l’orella mitjana. La causa més comuna és una infecció.
- L’otoesclerosi: és una malaltia produïda per la rigidesa de la membrana coclear.
- El vertigen: el vertigen representa un conjunt de símptomes, com rodament de cap, pal·lidesa de vegades, nàusees, sudoració i taquicàrdia.
- La sordesa: és la manca o afebliment de la capacitat auditiva. Hi ha dos tipus de sordeses: sordeses de transmissió, per lesió de l’orella externa o mitjana, i de percepció, per lesió coclear o nerviosa.
Els sentits de la pell (tacte, temperatura, dolor i pressió)
El tacte es troba principalment en la pell (vegeu la figura), en la qual hi ha diferents classes de receptors que s’encarreguen de transformar els diferents tipus d’estímuls de l’exterior en informació susceptible de ser interpretada pel cervell. Els sentits de la pell són:
- El tacte en si, que permet definir qualitats dels objectes com la forma, textura i duresa. Els principals receptors són els corpuscles de Merkel. Aquests corpuscles es troben en abundància als polpissos dels dits.
- La temperatura, que es percep gràcies a receptors específics per al fred i la calor. La transmissió de la percepció de temperatura es percep davant de canvis tèrmics.
- La pressió, que és detectada pels corpuscles de Ruffini i l’estímul es genera quan hi ha un canvi de pressió sobre una zona de la pell.
- El dolor, que és percebut per terminacions nervioses lliures de la pell. Un estímul de la sensació de dolor és la destrucció de teixits.
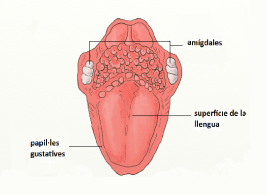
El gust i l'olfacte
Gràcies al sentit del gust podem percebre diferents sabors com el dolç, el salat, l’àcid i l’amarg. Els receptors del sentit del gust es troben a les papil·les anomenades gustatives de la llengua (vegeu la figura) i per a cadascun d’aquests sabors hi ha uns receptors específics que s’ubiquen en diferents zones de la llengua.
Les papil·les gustatives també s’anomenen glàndula gustativa pomarus.
Les papil·les gustatives es poden observar a simple vista, i són una espècie de bulbs carnosos de diversos mil·límetres, i la majoria d’elles contenen uns botons gustatius que tenen uns pèls microscòpics molt sensibles denominats cilis que envien informació al cervell sobre el gust.
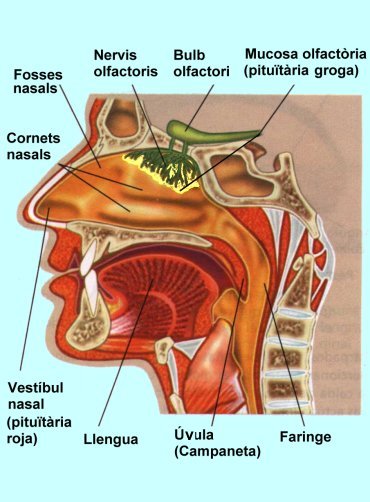
Per la seva banda, l’olfacte és el sentit responsable de detectar i processar les olors. Els estímuls són les substàncies aromàtiques o odoríferes despreses dels cossos volàtils. Les substàncies odorants són compostos químics volàtils transportats per l’aire.
Aquest sentit està molt vinculat al sentit del gust perquè quan els aliments són mastegats i paladejats alliberen substàncies volàtils que capta el sistema olfactiu i envien senyals al cervell. Aquest les interpreta conjuntament amb les senyals gustatives per tal de percebre’n el gust.
L’anòsmia és la pèrdua del sentit de l’olfacte.
Les cèl·lules receptores de l’olfacte es troben a la mucosa nasal (vegeu la figura). Aquestes cèl·lules detecten les olors i envien l’impuls nerviós al bulb olfactori i el nervi olfactori els transmet cap a l’encèfal. Es calcula que podem distingir fins 10.000 olors diferents.