La pell: malalties i lesions
La pell pertany a un dels sistemes més essencials i dinàmics del cos humà: el sistema tegumentari, format per la pròpia pell i els annexos cutanis. Aquest sistema representa al voltant del 16% del pes corporal i cobreix una àrea aproximada d’1,5 a 2 m2. De fet, el sistema tegumentari és el més gran del cos humà.
Entre les seves principals funcions hi ha la de protegir tots els òrgans interns del cos. En aquesta unitat estudiareu l’estructura, les funcions, les malalties, les anomalies i els danys del sistema tegumentari (vegeu la figura).
Vegeu els nivells d’organització del cos a la taula:
| Cèl·lula | És la unitat funcional més petita d’un organisme viu. Totes les estructures vives del cos humà contenen cèl·lules, i quasi totes les funcions fisiològiques dels humans són desenvolupades o iniciades per cèl·lules. |
| Teixit | És un grup de cèl·lules similars (encara que de vegades són tipus de cèl·lules diferents) que treballen juntes per realitzar una determinada funció. |
| Òrgan | És una estructura del cos anatòmicament distinta formada per dos o més tipus de teixits. Cada òrgan fa una o diverses funcions específiques. |
| Aparell o sistema | És un grup d’òrgans que treballen junts per dur a terme les funcions o satisfer les necessitats fisiològiques del cos. |
El sistema tegumentari
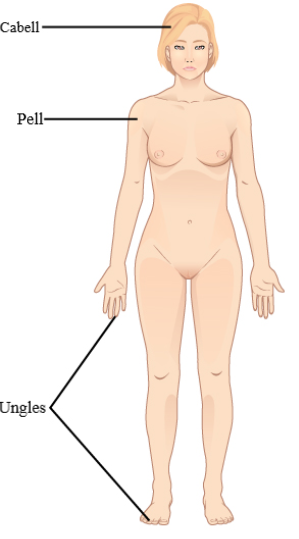
La pell i els annexos cutanis constitueixen el sistema tegumentari, que ofereix al cos una protecció total. La pell és un òrgan distribuït en diferents capes que treballen juntes com una única estructura que desenvolupa diferents funcions.
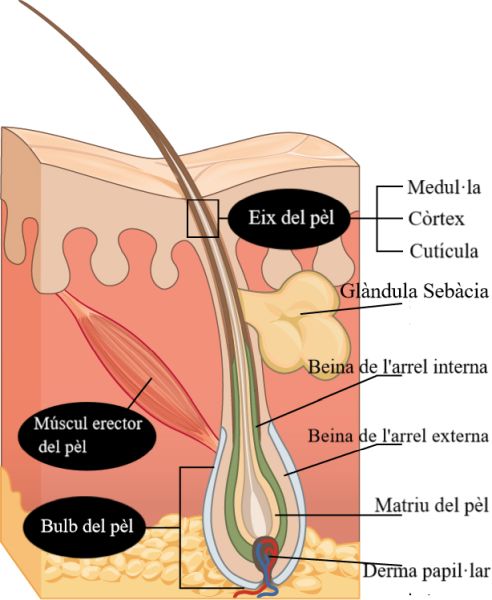
La pell està constituïda per múltiples capes de cèl·lules i teixits unides per teixit connectiu. La capa més profunda de la pell està molt vascularitzada (té molts vasos sanguinis). També té moltes fibres nervioses per assegurar una bona comunicació des de i cap al cervell (vegeu la figura):
- Pèl
- Múscul erector del pèl
- Fol·licle pilós
- Glàndula sebàcia
- Arrel del pèl
- Receptor del fol·licle pilós
- Adipòcits
- Fibra nerviosa sensitiva
- Porus
- Epidermis
- Dermis
- Hipoderma
- Glàndula sudorípara ecrina
- Corpuscle de Pacini
- Vasos sanguinis
Capes de la pell
La pell està formada per dues capes principals: l’epidermis, formada per cèl·lules epitelials molt juntes, i la dermis, formada per teixit connectiu irregular què conté vasos sanguinis, fol·licles pilosos, glàndules sudorípares i altres estructures. A sota la dermis hi ha la hipoderma, formada principalment per teixit connectiu i adipòcits.
El terme teixit s’utilitza per descriure un grup de cèl·lules que es troben juntes en el cos. Les cèl·lules d’un teixit comparteixen un origen embrionari comú. Encara que hi ha molts tipus de cèl·lules al cos humà, aquestes estan organitzades en quatre categories de teixits (vegeu la figura): epitelial, connectiu, muscular i nerviós.
- Teixit epitelial: es refereix a les capes de cèl·lules que recobreixen les superfícies exteriors del cos, cavitats internes i glàndules.
- Teixit connectiu: uneix cèl·lules i òrgans del cos i dona protecció, suport i integra totes les parts del cos.
- Teixit muscular: és excitable, respon a estímuls i es contreu per permetre el moviment. N’hi ha de tres tipus: esquelètic (voluntari), llis i cardíac.
- Teixit nerviós: és excitable i permet el pas d’impulsos nerviosos per comunicar les diferents parts del cos.
La majoria de teixits epitelials són essencialment llargues capes de cèl·lules que cobreixen totes les superfícies del cos exposades a l’exterior i revesteixen la superfície dels òrgans. L’epiteli també forma molt del teixit glandular del cos. La pell no és l’única àrea del cos exposada a l’exterior, sinó que hi ha altres zones, com els conductes aeris, el tracte digestiu, l’aparell excretor o l’aparell reproductiu cobertes per epiteli.
Els òrgans buits i les cavitats del cos que no connecten amb l’exterior com vasos sanguinis i membranes seroses estan revestits per endoteli.
Tot el teixit epitelial comparteix importants característiques estructurals i funcionals. Aquest teixit està compost en la seva majoria per cèl·lules, amb poc o gens material extracel·lular entre elles.
Les cèl·lules adjacents formen una connexió intercel·lular especialitzada entre les membranes cel·lulars anomenada unió cel·lular. Les cèl·lules epitelials exhibeixen polaritat amb diferències en estructura i funció entre la part apical i basal de la cèl·lula.
La làmina basal, una mescla de glicoproteïnes i col·lagen, dona un lloc de suport a l’epiteli, separant-lo del teixit connectiu de sota. La làmina basal s’uneix a una làmina reticular, que és secretada per la capa de sota de teixit connectiu, formant una membrana de base que ajuda a ajuntar-ho tot.
Els teixits epitelials pràcticament no estan vascularitzats. Per exemple, no hi ha vasos sanguinis a través de la membrana base que entri en el teixit, i els nutrients han d’arribar per difusió o absorció dels teixits de sota o de la superfície. Molts teixits epitelials són capaços de substituir ràpidament cèl·lules danyades o mortes.
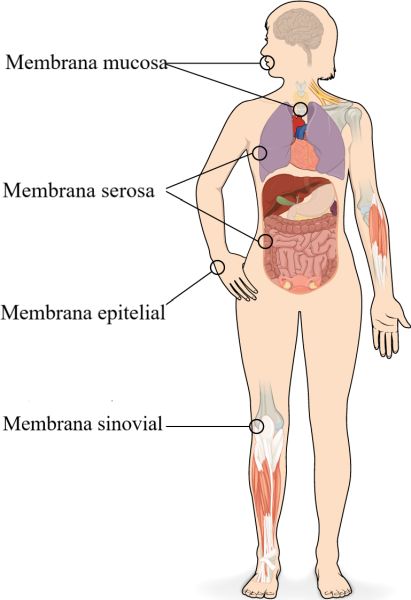
Una membrana tissular és una fina capa de cèl·lules que cobreixen la superfície del cos (per exemple la pell), els òrgans (per exemple el pericardi), conductes interns que porten a l’exterior del cos (per exemple el mesenteri abdominal) i el revestiment de les cavitats de les articulacions mòbils.
Hi ha dos tipus bàsics de membranes tissulars: teixit connectiu i membranes epitelials (veure figura).
La membrana epitelial està formada per epiteli unit a una capa de teixit connectiu, per exemple, la pell.
La membrana mucosa també està formada per teixit connectiu i epitelial. Aquestes membranes revesteixen cavitats del cos i conductes que van cap a l’exterior del cos, com els tractes digestiu, respiratori, excretor i reproductiu.
La capa de teixit connectiu que està a sota anomenada làmina pròpia, dona suport a la fràgil capa epitelial.
La pell és una membrana epitelial, també anomenada membrana cutània. És una membrana epitelial escamosa estratificada que descansa sobre teixit connectiu. La superfície d’aquesta membrana està exposada al medi ambient i està coberta de cèl·lules mortes queratinitzades que protegeixen el cos de la dessecació i els patògens.
L'epidermis
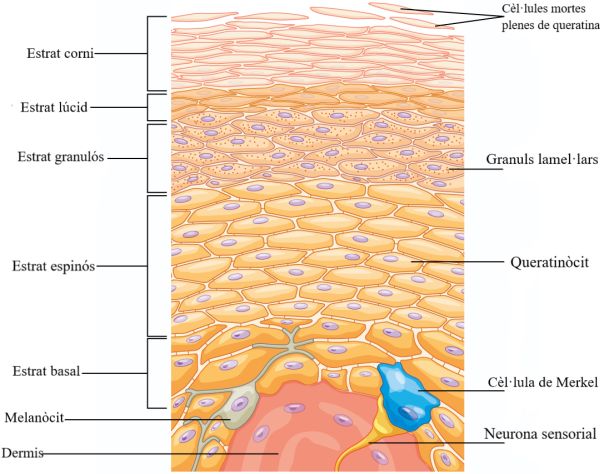
L’epidermis està formada per epiteli escamós estratificat i queratinitzat. La formen quatre o cinc capes de cèl·lules, en funció de la part del cos. Des de la part més profunda a la més superficial aquestes capes són: l’estrat basal, l’estrat espinós, l’estrat granulós i l’estrat corni.
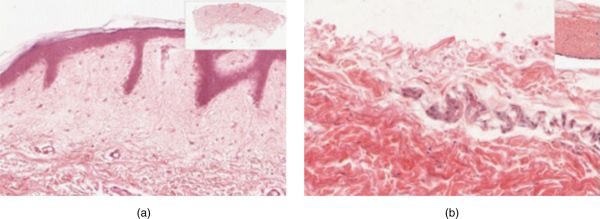
La majoria de la pell es pot classificar com a pell fina (4 capes). La pell gruixuda es troba a les palmes de les mans i les plantes dels peus, que és on hi ha una cinquena capa, anomenada estrat lúcid, que es localitza entre l’estrat corni i l’estrat granulós. Vegeu a la figura els talls transversals de l’epidermis de pell fina (a) i pell gruixuda (b), on es mostra la diferència en el gruix de la capa epitelial de la pell gruixuda.
Les cèl·lules de l’epidermis són els queratinòcits, excepte en l’estrat basal. La queratina és una proteïna fibrosa intracel·lular que proporciona duresa i resistència a l’aigua a la pell, els pèls i les ungles. Quan els queratinòcits arriben a l’estrat corni són cèl·lules mortes que es van perdent i són substituïdes per cèl·lules de les capes inferiors (vegeu la figura).
Queratinòcit
Cèl·lula que produeix i emmagatzema queratina.
L’epidermis és un teixit epitelial compost per capes de cèl·lules. La capa basal conté cèl·lules cuboidals, mentre que les altres capes contenen cèl·lules escamoses queratinitzades. Per això l’epidermis sovint es descriu com epiteli escamós estratificat i queratinitzat.
Classificació de teixits epitelials
Els teixits epitelials estan classificats segons la forma de les cèl·lules i del nombre de les capes cel·lulars formades (vegeu la figura).
Les formes cel·lulars poden ser escamoses (planes i primes), cuboidals, o columnars (més altes que amples). Igualment, el nombre de capes cel·lulars en el teixit pot ser una (cada cèl·lula està en contacte amb la làmina basal), que és un epiteli simple, o més d’una, un epiteli estratificat en què només la capa basal cel·lular està en contacte amb la làmina basal.
L’epiteli pseudoestratificat és un teixit amb una única capa de cèl·lules de forma irregular que donen l’aparença de més d’una capa.
Estrat basal
L’estrat basal, també anomenat estrat germinatiu, és la capa més profunda de l’epidermis i subjecta l’epidermis a la làmina basal, per sota de la qual es troba la dermis (vegeu la figura). Les cèl·lules de l’estrat basal estan unides a la dermis mitjançant fibres de col·lagen entrellaçades.
La dermis es projecta cap a l’epidermis en unes estructures anomenades derma papil·lar que augmenten la força de la connexió entre l’epidermis i la dermis: com més grans són, més gran és la força d’unió.
L’estrat basal és una capa simple de cèl·lules: les cèl·lules basals. Tenen forma cuboidal i són les precursores dels queratinòcits de l’epidermis. Tots els queratinòcits són producte d’aquesta capa, que està en constant renovació. Quan es forma una nova capa, les cèl·lules anteriors són expulsades de l’estrat basal cap al següent estrat: l’estrat espinós.
En l’estrat basal també hi ha altres tipus de cèl·lules:
- Cèl·lules de Merkel: funcionen com a receptors del tacte. Són especialment abundants en les plantes dels peus i les palmes de les mans.
- Melanòcits: contenen melanina, que és un pigment responsable de donar el color a la pell i als pèls, i també de protegir la pell de la radiació ultraviolada.
Empremtes digitals
Durant l’estat fetal es formen les empremtes digitals. Estan formades pels solcs resultants de la unió entre l’estrat basal i la dermis, les papil·les dèrmiques. L’empremta digital és única en cada individu i és utilitzada per anàlisis forenses, perquè no canvia al llarg de la vida.
Estrat espinós
L’estrat espinós està format per entre vuit i deu capes de queratinòcits resultants de la divisió cel·lular a l’estrat basal (vegeu la figura). Aquestes cèl·lules s’uneixen entre elles formant un desmosoma. Alhora, els desmosomes s’uneixen entre si i enforteixen la unió entre les cèl·lules (vegeu la figura). En aquesta capa hi ha un altre tipus de cèl·lules: les cèl·lules de Langerhans. Tenen la funció de fagocitar bacteris, partícules estranyes i cèl·lules danyades.
Desmosoma
Estructura d’adhesió intercel·lular observada especialment a l’epidermis, formada pels tonofilaments dels queratinòcits agrupats en llurs membranes cel·lulars.
En l’estrat espinós, els queratinòcits comencen la síntesi de queratina i produeixen un glicolípid repel·lent d’aigua que ajuda a prevenir la pèrdua d’aigua del cos i fa que la pell sigui relativament impermeable. A mesura que pugen nous queratinòcits provinents de l’estat basal, els queratinòcits de l’estrat espinós van desplaçant-se cap a l’estrat granulós.
Estrat granulós
L’estat granulós deu la seva aparença als canvis que es produeixen en els queratinòcits provinents de l’estrat espinós. Aquest estrat té entre tres i cinc capes que es van aplanant, la membrana cel·lular dels queratinòcits es va fent més gruixuda i generen una gran quantitat de queratina (vegeu la figura, més amunt). També generen queratohialina, que s’acumula en uns grànuls lamel·lars entre les cèl·lules i li donen el seu aspecte granulat.
El nucli i els orgànuls cel·lulars es desintegren i les cèl·lules moren, alliberant la queratina, la queratohialina i les membranes cel·lulars que formaran l’estrat lúcid, l’estrat corni i les estructures annexes de pèls i ungles.
Estrat lúcid
L’estrat lúcid és una fina capa translúcida de l’epidermis situada entre l’estrat granulós i l’estrat corni. Aquesta capa només es troba a la pell de la planta dels peus i a la palma de les mans. En aquesta capa, els queratinòcits han mort i formen una capa aplanada. També es produeix una proteïna derivada de la queratohialina, l’eleidina. Aquesta proteïna és rica en lípids i dona impermeabilitat a la pell i l’aspecte transparent.
Estrat corni
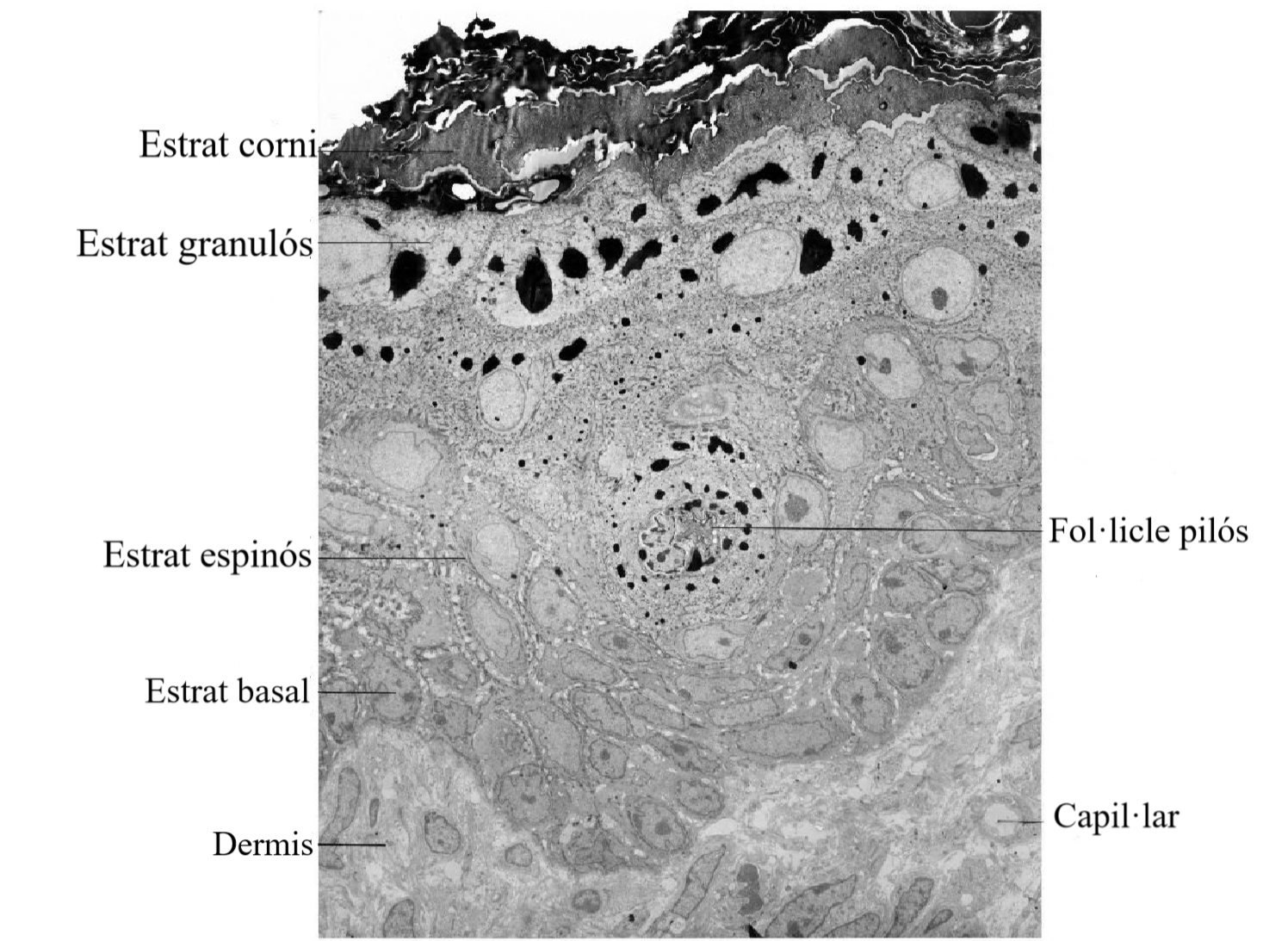
L’estrat corni és la capa més superficial de l’epidermis. Per tant, és la superfície exposada a l’exterior (veure figura). Les cèl·lules estan queratinitzades i pot haver-hi entre quinze i trenta capes de cèl·lules. Aquesta és una capa seca i morta que ajuda a prevenir la penetració de microorganismes i la deshidratació dels teixits subjacents. També proveeix protecció mecànica contra l’abrasió.
Les cèl·lules d’aquesta capa van caient periòdicament i són substituïdes per cèl·lules de l’estrat granulós (o de l’estrat lúcid en el cas de la planta dels peus i la palma de les mans). La capa sencera és substituïda aproximadament en un període de quatre setmanes.
La dermis
La dermis està formada per dues capes de teixit connectiu formades per xarxes interconnectades d’elastina i col·lagen produïts pels fibroblasts. Conté vasos sanguinis i limfàtics, nervis i altres estructures com fol·licles pilosos i glàndules sudorípares i sebàcies.
Vegeu a la figura els dos components de la dermis: la capa papil·lar i la capa reticular. Les dues capes estan formades per teixit connectiu amb fibres de col·lagen de l’una a l’altra, fent que la vora entre les dues capes no es distingeixi. La papil·la dèrmica que es projecta en l’epidermis pertany a la capa papil·lar, mentre que les denses fibres de col·lagen pertanyen a la capa reticular.
Capa papil·lar
La capa papil·lar està formada per teixit connectiu. Les fibres de col·lagen i elastina en aquesta capa formen una xarxa dispersa. Aquesta capa es projecta en l’epidermis formant les papil·les dèrmiques. Dins d’aquesta capa hi ha fibroblasts, adipòcits (pocs), vasos sanguinis abundants, capil·lars limfàtics, fibres nervioses i receptors del tacte (corpuscles de Meissner). També conté fagòcits, que són cèl·lules de defensa per a bacteris o altres infeccions.
Capa reticular
A sota de la capa papil·lar hi ha la capa reticular, més gruixuda. Està formada per teixit connectiu dens i irregular. Aquesta capa està ben vascularitzada i innervada. Té forma de xarxa degut a la disposició de les fibres. L’elastina dona elasticitat a la pell i les fibres de col·lagen li donen l’estructura i la força. A més, el col·lagen s’uneix a l’aigua i manté la pell hidratada.
La hipoderma
La hipoderma és la capa més profunda de la pell i serveix per connectar la fàscia (teixit fibrós) de músculs i ossos. Consisteix en una capa ben vascularitzada que conté teixit connectiu lax i adipòcits. Funciona com a magatzem de greix i proveeix aïllament i amortiment a la pell.
Magatzem de lípids
La hipoderma emmagatzema la majoria del greix que preocupa a la gent que vol controlar el seu pes. El teixit adipós present a la hipoderma són els adipòcits, cèl·lules que emmagatzemen greix. Aquest greix emmagatzemat serveix de dipòsit d’energia, aïlla el cos per prevenir la pèrdua de calor i actua com un coixí per protegir les estructures interiors de traumes. On es diposita i s’acumula el greix depèn de diverses hormones (testosterona, estrògens, insulina, glucagó), i factors genètics. La distribució del greix canvia amb l’edat. Els homes tendeixen a acumular-lo al coll, els braços, la part baixa de l’esquena i l’abdomen, mentre que les dones ho fan als pits, malucs, cuixes i glutis. L’índex de massa corporal (IMC) s’utilitza per mesurar aquest greix, i consisteix a comparar el pes corporal amb l’alçada. Molts animals emmagatzemen l’excés de calories com a greix per ser utilitzat quan el menjar escasseja.
En el món desenvolupat, el fet de no fer exercici unit a la consumició de menjar hipercalòric té com a resultat acumulacions de teixit adipós en molta gent, la qual cosa representa un gran problema per a la salut. Diversos estudis mostren que un alarmant percentatge de la població pateix sobrepès o és obesa. No només és un problema individual, ja que té un impacte directe en el sistema de salut.
Canvis en l’estil de vida, específicament en la dieta i l’exercici, són la millor manera de controlar l’acumulació de greix, especialment quan aquesta acumulació incrementa el risc de malalties cardíaques i diabetis.
El color de la pell està influït per diversos pigments com la melanina, els carotens i l’hemoglobina.
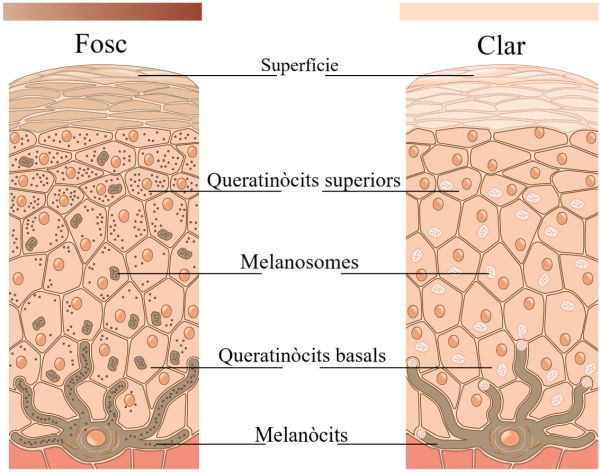
La melanina és produïda pels melanòcits, localitzats en l’estrat basal de l’epidermis. Es transfereix als queratinòcits mitjançant unes vesícules anomenades melanosomes (vegeu la figura).
El color relatiu de la pell depèn de la quantitat de melanina produïda pels melanòcits a l’estrat basal i transferida als queratinòcits. La melanina es produeix en dues formes primàries:
- Eumelanina: negra i marró
- Feomelanina: vermella
Els individus amb la pell més fosca produeixen més melanina que els de la pell més clara. L’exposició a la radiació ultraviolada estimula la producció de melanina i la transferència als queratinòcits, i l’exposició al sol estimula els queratinòcits, que secreten substàncies per estimular els melanòcits. L’acumulació de melanina en els queratinòcits produeix l’enfosquiment de la pell o bronzejat.
L’increment de melanina protegeix l’ADN de les cèl·lules epidèrmiques de la radiació ultraviolada del sol i facilita la descomposició de l’àcid fòlic, un nutrient necessari per a la salut i el benestar. Però un excés de melanina pot interferir en la producció de vitamina D, un important nutrient que participa en l’absorció del calci.
Es necessiten al voltant de deu dies després de l’exposició inicial al sol per arribar a la síntesi total de melanina. Per això els individus de pell clara tendeixen a patir cremades solars inicialment. En general els individus de pell fosca estan més protegits. Els melanosomes són estructures temporals que són destruïts per lisosomes. Aquest fet, unit a la descamació de queratinòcits a l’estrat corni plens de melanina, fan que el bronzejat no sigui permanent.
Un excés d’exposició solar pot conduir a un arrugament de la pell degut a la destrucció de l’estructura cel·lular de la pell, i en alguns casos pot ocasionar suficients danys en l’ADN per produir càncer de pell. Quan hi ha una acumulació irregular de melanòcits en la pell, apareix una piga.
Les pigues són grans masses de melanòcits. Encara que la majoria són benignes, se n’han de vigilar els canvis.
Les pigues poden passar de ser acumulacions de melanòcits a melanomes (vegeu la figura).
Annexos cutanis
Els annexos cutanis de la pell inclouen els pèls, les ungles, les glàndules sudorípares i les glàndules sebàcies. Aquestes estructures s’originen en l’epidermis i es poden estendre cap avall a través de la dermis fins a la hipoderma.
- El pèl està fet de cèl·lules mortes queratinitzades i deu el seu color a la melanina.
- Les ungles, també fetes de cèl·lules mortes queratinitzades, protegeixen les puntes dels dits de peus i mans de danys mecànics.
- Les glàndules sudorípares i sebàcies produeixen suor i seu, respectivament.
Cadascun d’aquests fluids juga el seu paper en el manteniment de l’homeòstasi. La suor refreda la superfície del cos quan aquest s’escalfa i també excreta substàncies de rebuig del metabolisme. El seu actua com a humidificador natural i manté la capa externa de la pell saludable.
Els pèls
El pèl és un filament de queratina que creix cap a fora de l’epidermis i que està compost per cèl·lules mortes queratinitzades. Neix en una penetració de l’epidermis en la dermis anomenat fol·licle pilós.
La tija del pèl és la part del pèl que es troba fora del fol·licle, i la major part està exposada a la superfície de la pell. La resta del pèl, la que queda dins del fol·licle, s’anomena arrel del pèl. L’arrel del pèl acaba en la dermis al bulb del pèl, i inclou una capa de cèl·lules basals anomenada matriu del pèl. El bulb del pèl envolta la papil·la del pèl, que està formada per teixit connectiu i conté capil·lars sanguinis i terminacions nervioses de la dermis (vegeu la figura).
Els fol·licles pilosos s’originen en l’epidermis i tenen moltes parts. A la capa basal de l’epidermis, les cèl·lules basals del bulb del pèl es divideixen i empenyen les cèl·lules cap a l’exterior en l’arrel i el tall i el pèl creix. La medul·la forma la part central del pèl, rodejada pel còrtex, una capa de cèl·lules queratinitzades comprimides coberta per una capa exterior d’una altra capa molt dura de cèl·lules queratinitzades anomenada cutícula. Aquestes capes estan representades en una secció longitudinal del fol·licle pilós (vegeu la figura).
Però no tots els pèls tenen una capa medul·lar. La textura del pèl (llis, arrissat) està determinada per la forma i l’estructura del còrtex i, si està present, de la medul·la. La forma i estructura d’aquestes capes són determinades per la forma del fol·licle pilós.
El pèl comença a créixer amb la producció de queratinòcits per part de les cèl·lules basals del bulb del pèl. A mesura que es formen les noves cèl·lules i es dipositen al bulb del pèl, la tija del pèl és empesa cap a la superfície. El pèl extern està completament mort i es compon únicament de queratina. Per aquesta raó, el nostre pèl no és sensible i podem tallar els cabells externs sense produir cap dany en l’estructura.
Depilació
La majoria de productes químics que eliminen els pèls actuen superficialment, però l’electròlisi i el yanking destrueixen el bulb del pèl i aquest no pot tornar a créixer.
A la figura podeu veure un fol·licle pilós en el qual les cèl·lules basals de la matriu del pèl en el centre es diferencien en cèl·lules de l’interior de l’arrel del pèl.
Els pèls tenen diverses funcions:
- Protecció:
- Els cabells protegeixen el cap del sol.
- Els pèls del nas i les orelles, i al voltant dels ulls (pestanyes), defensen el cos atrapant partícules de pols que poden contenir al·lèrgens i microorganismes.
- El pèl de les celles protegeix els ulls de la suor i altres partícules.
- Funció sensorial i de comunicació:
- Degut a terminacions nervioses situades al voltant de la base de cada fol·licle pilós, els pèls són molt sensibles al moviment de l’aire o altres pertorbacions del medi. Aquesta propietat és molt útil per detectar la presència d’insectes o altres substàncies potencialment nocives sobre la pell.
- Termoregulació:
- Cada arrel del pèl està connectada a un múscul erector del pèl que es contreu en resposta a senyals neuronals provinents del sistema simpàtic, fent que el pèl extern s’erici. La finalitat primària d’aquesta funció és atrapar una capa d’aire per aïllar la pell.
Creixement del pèl
El pèl creix, es descama i és substituït per nous pèls. Això passa en tres fases.
- Fase anàgena, durant la qual les cèl·lules es divideixen ràpidament en l’arrel del pèl, empenyent el pèl cap a la tija i cap a la superfície. La durada d’aquesta fase dura entre dos i set anys.
- Fase catàgena, que triga entre dues i tres setmanes i marca una transició del creixement actiu del fol·licle pilós.
- Fase telògena, en què el fol·licle pilós està en repòs i no es produeix creixement. Al final d’aquesta fase, que dura entre dos i quatre mesos, comença un altra fase anàgena. Les cèl·lules basals de la matriu del pèl produeixen un nou fol·licle pilós, i expulsen el pèl vell.
El pèl normalment creix a una velocitat de 0,3 mm al dia durant la fase anàgena. De mitjana, es perden cinquanta pèls i són substituïts per pèls nous.
La pèrdua de pèl ocorre si hi ha més descamació de pèl que substitució degut a canvis hormonals o en la dieta. La pèrdua de cabells es pot produir per la influència de l’edat o de les hormones.
De forma similar a la pell, el pèl deu el seu color al pigment melanina produït pels melanòcits en la papil·la del pèl. La diferència de color es deu a diferències en el tipus de melanina, determinat genèticament. Quan una persona es fa gran, la producció de melanina disminueix i el pèl perd el seu color i es torna gris o blanc.
Les ungles
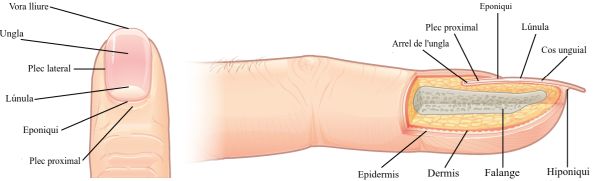
El llit de les ungles és una estructura especialitzada de l’epidermis situada als dits. L’ungla es forma sobre el llit que té i protegeix la punta dels dits, que són la part més distal de les extremitats i les parts del cos que experimenten més estrès mecànic (vegeu la figura). A més, les ungles ofereixen suport per agafar petits objectes amb els dits. En aquesta part del cos l’epidermis ha evolucionat en una estructura especialitzada sobre la qual poden créixer les ungles.
El cos de l’ungla es forma a l’arrel de l’ungla, que té una matriu de cèl·lules que proliferen des de l’estrat basal i permet que l’ungla creixi contínuament. El cos de l’ungla està format per denses capes de queratinòcits morts. El plec lateral de l’ungla superposa l’ungla en els costats, fet que ajuda a subjectar el cos de l’ungla. El plec de la part proximal del cos de l’ungla forma la cutícula, també anomenada eponiqui.
El llit de l’ungla està ben vascularitzat i dona una aparença rosada excepte en la base, on una capa gruixuda d’epiteli sobre la matriu de l’ungla forma una regió en forma de mitja lluna anomenada lúnula. L’àrea de sota la part lliure de l’ungla, més allunyada de la cutícula, és l’hiponiqui i consisteix en una capa gruixuda d’estrat corni.
Les glàndules sudorípares
Quan el cos s’escalfa, les glàndules sudorípares produeixen suor per refredar el cos. Les glàndules sudorípares es desenvolupen a partir de projeccions de l’epidermis cap a la dermis i es classifiquen com a glàndules merocrines. Això vol dir que les secrecions són expulsades per exocitosi a través d’un conducte sense afectar les cèl·lules de la glàndula.
Hi ha dos tipus de glàndules sudorípares que secreten diferents substàncies:
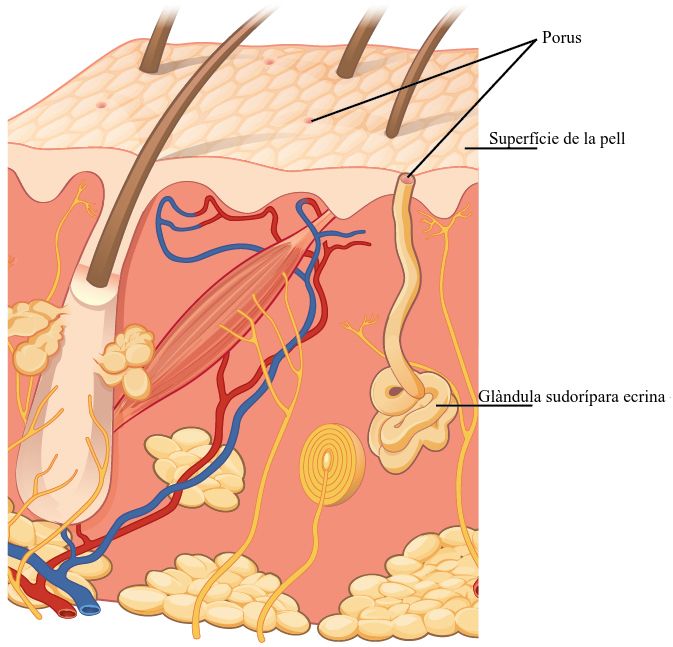
- Glàndula sudorípara ecrina: produeix una suor hipotònica per la termoregulació. Aquest tipus de glàndules estan distribuïdes per tot el cos, però especialment als palmells de les mans, les plantes dels peus i al front (vegeu la figura). Són glàndules entortolligades que es troben a la dermis profunda, amb el conducte connectat a un porus on es secreta la suor. Aquest tipus de suor està composta per aigua en la major part, algunes sals, anticossos, productes de rebuig del metabolisme i dermicidina (antibiòtic). Les glàndules ecrines són el principal component de la termoregulació en humans i, per tant, ajuden a mantenir l’homeòstasi.
- Glàndula sudorípara apocrina: normalment està associada amb fol·licles pilosos en àrees amb molt de pèl, com les aixelles i les regions genitals. Les glàndules sudorípares apocrines són més grans que les ecrines i se situen en la profunditat de la dermis (de vegades abasten la hipoderma) i buiden el contingut del seu conducte en el fol·licle pilós. A més d’aigua i sals, la suor de les glàndules sudorípares apocrines contenen compostos orgànics que fan la suor més densa i propensa a descomposicions bacterianes i, per tant, té una olor característica. La secreció d’aquesta suor té regulació hormonal i nerviosa i té a veure amb la resposta de feromones dels humans.
Mètodes i tipus de secreció
Les glàndules exocrines poden ser classificades pel seu tipus de secreció i la naturalesa de les substàncies que alliberen, i també per l’estructura de les glàndules i la forma dels conductes (vegeu la figura).
- El tipus més comú de secreció exocrina és la secreció merocrina. Les secrecions estan dins de vesícules que es mouen cap a la superfície apical de la cèl·lula on alliberen el seu contingut per exocitosi. Per exemple, les glàndules ecrines que produeixen i secreten la suor.
- La secreció apocrina s’acumula a prop de la part apical de la cèl·lula. Aquesta part de la cèl·lula i els continguts de la secreció se separen de la cèl·lula i són alliberats. Les glàndules sudorípares de les aixelles en són un exemple. Les glàndules merocrines i apocrines continuen produint i secretant els seus continguts sense danyar la cèl·lula.
- El procés de secreció holocrina comporta la ruptura i destrucció de la cèl·lula. Aquesta acumula els productes de secreció i els allibera quan es trenca. Aquestes cèl·lules són substituïdes per unes altres. Les glàndules sebàcies que produeixen el seu en la pell i els pèls en són un exemple. Les glàndules també s’anomenen com els productes que alliberen.
Desodorants
Molts desodorants contenen alumini per detenir la suor. Quan el desodorant entra al conducte de la glàndula sudorípara, l’alumini precipita degut a canvis en el pH i tapona el conducte evitant que la suor surti a través dels porus.
Les glàndules sebàcies
Les glàndules sebàcies són un tipus de glàndules olioses que es troben per tot el cos i ajuden a lubrificar i generen i excreten seu, que és una mescla de lípids, a la superfície de la pell, que lubrifica i manté flexible la capa de cèl·lules de l’estrat corni (vegeu la figura).
Els àcids grassos del seu també tenen propietats antibacterianes i eviten que la pell s’assequi en ambients amb baixa humitat. La secreció del seu està estimulada per hormones, moltes de les quals no s’activen fins a la pubertat. Les glàndules sebàcies són relativament inactives durant la infància.
Aquestes glàndules secreten seu que lubrica i protegeix la pell. Són glàndules holocrines que es destrueixen després d’alliberar el seu contingut. Es formen noves cèl·lules glandulars per substituir les cèl·lules que s’han perdut.
Funcions del sistema tegumentari
La pell i els annexos cutanis tenen papers importants en la protecció, la recepció d’estímuls, la termoregulació i la síntesi de vitamina D. És la primera barrera de defensa del cos per prevenir la deshidratació, la infecció i els danys a la resta del cos.
Les glàndules sudorípares de la pell permeten que es refredi quan el cos se sobreescalfa. La termoregulació també s’aconsegueix mitjançant la dilatació i la constricció dels vasos sanguinis de la pell. Les cèl·lules de la immunitat presents en les capes de la pell la mantenen lliure de cossos estranys. El greix emmagatzemat en la hipoderma ajuda en la termoregulació i la protecció del cos.
Finalment, la pell està involucrada en la síntesi de vitamina D, la qual és necessària per al benestar i no és fàcil de trobar en menjars naturals.
Protecció
La pell protegeix la resta del cos dels elements externs com el vent, l’aigua i la radiació ultraviolada del sol. Actua com una barrera protectora contra la pèrdua d’aigua, gràcies a la presència de capes de queratina i glicolípids a l’estrat corni.
També és la primera línia de defensa contra abrasions, microorganismes o substàncies químiques. La suor impedeix la proliferació de microorganismes en la superfície de la pell gràcies a que conté una substància amb propietats antibiòtiques, la dermicidina.
Funció sensorial
La pell, i especialment els pèls, pot sentir els canvis en l’ambient. Els plecs de l’arrel del pèl que envolten el fol·licle pilós senten una pertorbació i envien la informació al sistema nerviós central.
La pell actua com un òrgan dels sentits gràcies al fet que l’epidermis, la dermis i la hipoderma contenen estructures nervioses sensorials especialitzades per detectar el tacte, la temperatura i el dolor. Aquests receptors estan més presents al tou dels dits, especialment als corpuscles de Meissner (tacte) (vegeu la figura) i els corpuscles de Pacinian (vibració).
Les cèl·lules de Merkel, localitzades a l’estrat basal, també són receptors del tacte. A més, hi ha nervis sensitius connectats a cada fol·licle pilós receptors de dolor i temperatura dispersos per la pell i nervis motors que innerven els músculs del pèl i les glàndules. Tota aquesta innervació ajuda a notar el medi ambient i reaccionar-hi en conseqüència.
Termoregulació
El sistema tegumentari ajuda a regular la temperatura del cos per la seva relació amb el sistema nerviós simpàtic. El sistema simpàtic comprova contínuament la temperatura del cos i dona les respostes motores adequades.
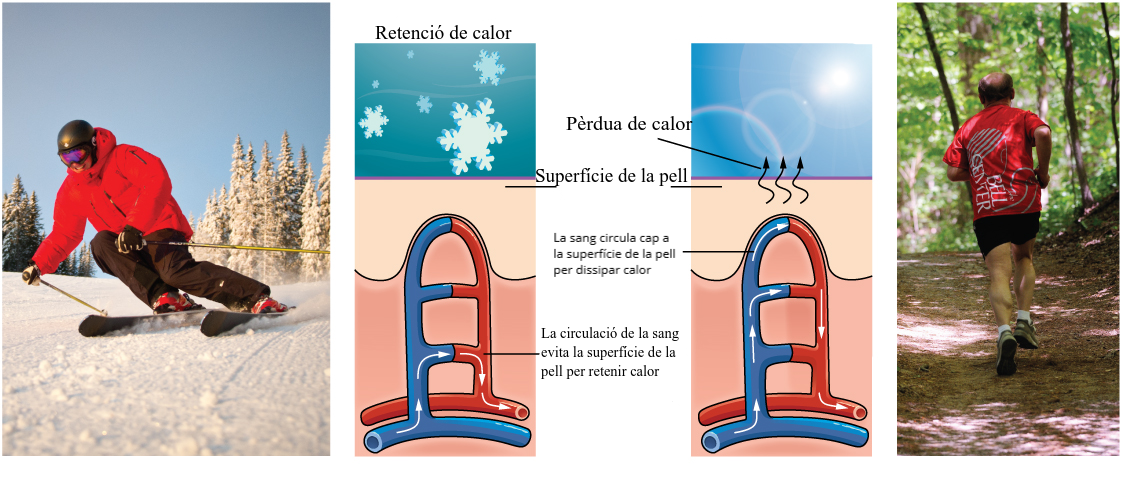
Les glàndules sudorípares secreten aigua, sal i altres substàncies per refredar el cos quan està calent. Inclús quan sembla que no suem, secretem aproximadament 500 ml de suor al dia (perspiració insensible). Si el cos està molt calent degut a elevades temperatures, activitat física (vegeu la figura) o la combinació dels dos factors, les glàndules sudorípares són estimulades pel sistema simpàtic per produir suor, entre 700 i 1.500 ml per hora en una persona activa.
Quan la suor s’evapora de la superfície de la pell, el cos es refreda i la calor es dissipa. A més, les arterioles de la dermis es dilaten (vegeu la figura), així que l’excés de calor de la sang es pot dissipar a través de la pell en el medi ambient. Això provoca l’enrogiment de la pell quan fem exercici.
En activitats físiques intenses, els vasos sanguinis de la pell es dilaten i la secreció de suor s’incrementa. Aquests mecanismes eviten el sobreescalfament del cos. Al contrari, els vasos sanguinis de la pell es contreuen per minimitzar la pèrdua de calor en resposta a baixes temperatures. Quan la temperatura del cos baixa, les arterioles es contreuen per minimitzar la pèrdua de calor, especialment al final dels dits i a la punta del nas. Aquesta reducció de la circulació pot fer que la pell es torni d’un aspecte blanquinós. Encara que la temperatura de la pell baixi, es prevé la pèrdua de calor passiu, amb la qual cosa les estructures i els òrgans interns es mantenen calents. Si la temperatura de la pell baixa massa, la conservació de la temperatura corporal pot tenir com a conseqüència la congelació.
Síntesi de vitamina D
Quan el cos està exposat a la radiació ultraviolada, l’epidermis sintetitza vitamina D. La vitamina D és essencial per a l’absorció del calci i el fòsfor, elements molt importants per tenir uns ossos sans. L’absència d’exposició a la llum solar pot conduir a una falta de vitamina D al cos, i produir raquitisme en els nens. En la gent gran pot produir osteomalàcia, què és un debilitament dels ossos.
Suplement alimentari
En la societat actual, la vitamina D és afegida com a suplement alimentari en alguns productes, com la llet o el suc de taronja, per compensar l’absència d’exposició a la llum solar.
A part, la vitamina D és essencial en la immunitat contra infeccions bacterianes, víriques i fúngiques. Estudis recents també han mostrat una relació entre la insuficiència de vitamina D i el càncer.
L'edat i la pell
Amb l’edat tots els sistemes corporals pateixen canvis en major o menor mesura com, per exemple, reduccions en la divisió cel·lular, l’activitat metabòlica, la circulació sanguínia, els nivells hormonals i la força muscular (vegeu la figura).
En la pell aquests canvis es reflecteixen en una disminució de la divisió cel·lular en l’estrat basal i, com a conseqüència, una epidermis més fina. La dermis, responsable de l’elasticitat i resistència de la pell, es regenera més lentament, la qual cosa condueix a un retard en la curació de ferides. La hipoderma, on s’acumula el greix, perd la seva estructura i contribueix a fer que la pell esdevingui més fina i flàccida.
Els annexos cutanis també baixen la seva activitat i esdevenen pèls i ungles més fins i es redueix la secreció de suor i greix. Els melanòcits també són menys actius i la pell esdevé més pàl·lida. Les arrugues de la pell es deuen a la seva pèrdua d’estructura, resultat del descens de producció de col·lagen i elastina en la dermis, el debilitament dels músculs de sota de la pell i la incapacitat de la pell de retenir la humitat. Molts productes antiedat intenten rehidratar la pell i, en conseqüència, emplenar les arrugues, i alguns estimulen la pell usant hormones i factors del creixement.
També hi ha tècniques invasives com injeccions de col·lagen o de BOTOX® (marca registrada de la toxina botulínica) que paralitzen els músculs que creen les arrugues a la pell.
Lesions de la pell
La pell és la primera barrera que protegeix de les agressions del medi. Per tant, és la part més exposada del cos a patir lesions. Els tècnics d’atenció a persones en situació de dependència han de ser capaços d’identificar i tenir cura d’aquestes lesions per poder informar-ne el personal sanitari.
Agents lesius
Els agents lesius de la pell es classifiquen en agents mecànics, físics, biològics i químics:
- Agents mecànics. Tots estem exposats cada dia a moltes formes de traumatismes mecànics, lleus o moderats. La fricció o la pressió poden donar lloc a laceracions, abrasions o formació de vesícules.
- Agents físics. La calor, el fred, l’electricitat, la llum solar o la humitat, entre d’altres, són factors que poden afectar la integritat de la pell.
- Agents biològics. Els bacteris, fongs o virus poden provocar infeccions a la pell. Aquests microorganismes, que normalment formen part de la microbiota de la pell, poden esdevenir patògens quan la pell perd la seva integritat.
- Agents químics. Molts compostos químics són irritants o poden produir al·lèrgies a la pell i, per tant, provocar lesions cutànies.
Hi ha un altre factor que influeix en el bon estat de la pell: el factor intern. Una alimentació adequada, una bona hidratació, una correcta higiene i un bon estat de salut en general ajuden a mantenir la pell en perfectes condicions.
Lesions elementals
Les lesions elementals de la pell se solen agrupar en dues categories:
- Lesions primàries: es produeixen sobre la pell sana.
- Lesions secundàries: es produeixen com a conseqüència d’una lesió primària.
Algunes de les lesions elementals primàries són:
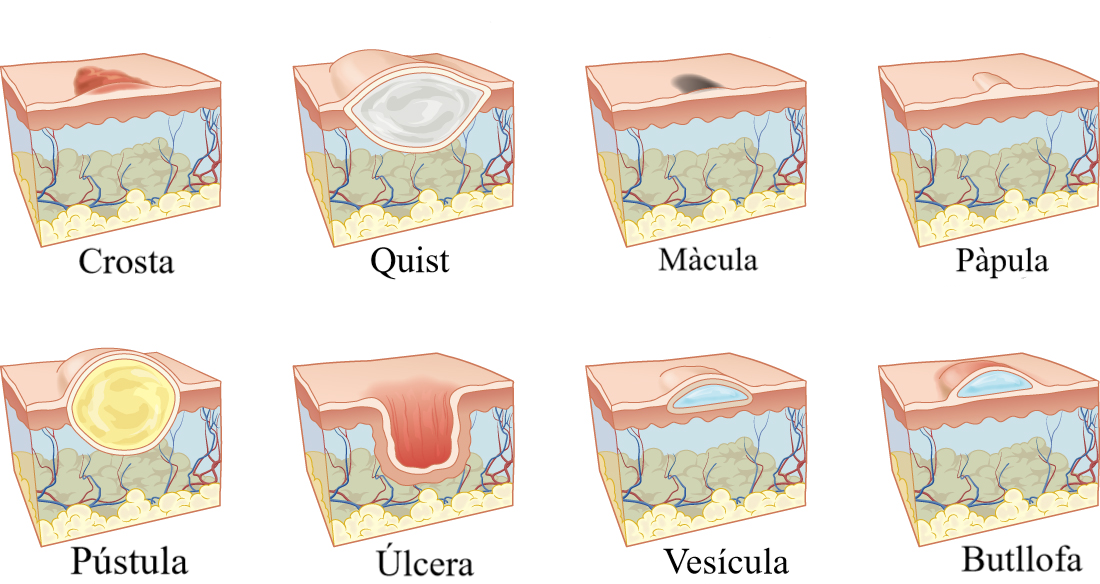
- Màcules. Són taques a la pell que no tenen relleu ni elevació. És un trastorn de la coloració de la pell que pot ser d’origen vascular si són vermelles (eritemes, púrpures) o d’origen pigmentari, que solen ser fosques o clares en relació amb la pell. Quan són molt extenses s’anomenen taques (vegeu la figura).
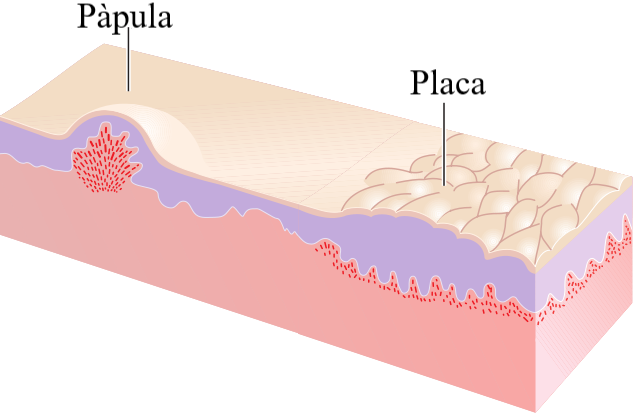
- Pàpules i plaques. Són lesions de menys d’1 cm de diàmetre, elevades i prominents. Les plaques es formen per la unió de diverses pàpules (vegeu la figura).
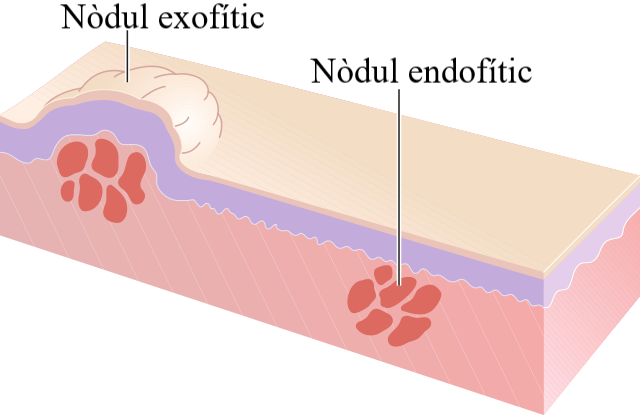
- Nòduls. Són lesions endinsades fins a la dermis, tenen forma esfèrica i són dures. Mesuren entre 1 i 2 cm de diàmetre. Són lesions de contingut líquid (vegeu la figura).
- Vesícules i ampolles. Són lesions amb contingut líquid de parets molt fines. Si tenen més de 0,5 cm de diàmetre s’anomenen ampolles (vegeu la figura).
- Pústules i abscessos. Són lesions còniques elevades que contenen pus. Quan tenen més d’1 cm de diàmetre s’anomenen abscessos (vegeu la figura).
- Quists. Són cavitats revestides per epiteli que contenen material semisòlid i produeixen prominències esfèriques a la pell (vegeu la figura).
Alguns exemples de lesions secundàries són:
- Escates. Acumulacions de cèl·lules queratinitzades que es desprenen molt fàcilment.
- Crostes i escares. Plaques rugoses, seques i endurides formades per escates, sang, serositats i/o pus. S’anomenen escares quan es produeix la mort de la pell (necrosi) (vegeu la figura).
- Excoriacions, erosions i úlceres. Es deuen a pèrdues de teixit epidèrmic. Les excoriacions afecten capes altes de l’epidermis (normalment a causa de rascades); les erosions respecten l’estrat basal, i les úlceres suposen la pèrdua total de l’epidermis (vegeu la figura).
- Fissures. En aquest tipus de lesió apareix un solc petit, com per exemple als talons. També s’anomenen esquerdes (vegeu la figura).
- Esclerosi. Enduriments de la pell que es produeixen per condensació de les fibres de la dermis.
- Cicatrius. Marques resultants de la reparació de teixits cutanis. Poden ser atròfiques, hipertròfiques o escleròtiques.
Ferides
La pell, com que és la part del cos exposada directament al medi ambient que ens envolta, és especialment vulnerable a patir ferides. Una ferida és una lesió traumàtica causada a l’organisme per mitjans mecànics i caracteritzada per la interrupció de la continuïtat normal de les estructures del cos.
Les ferides poden ser causades per objectes tallants, calor, pressió excessiva o fricció a la pell.
La majoria de talls i ferides produeixen la formació de cicatrius. Una cicatriu és una pell rica en col·lagen formada després del procés de curació d’una ferida i és diferent de la pell normal. Les cicatrius apareixen quan, després de reparar pell danyada, la pell no pot regenerar l’estructura original.
Les ferides comencen un procés de curació que es desenvolupa en etapes superposades. La curació de les ferides és un procés fisiològic complex. Comença després d’un dany en les cèl·lules i teixits de l’organisme per reparar la funció del teixit. El procés de curació depèn de la severitat de la ferida, la seva localització i extensió, i d’altres factors externs i interns que poden inhibir o promoure la curació de la ferida.
El tècnic ha de saber com avaluar la ferida i els factors externs i interns i determinar el tractament per optimitzar el procés de curació.
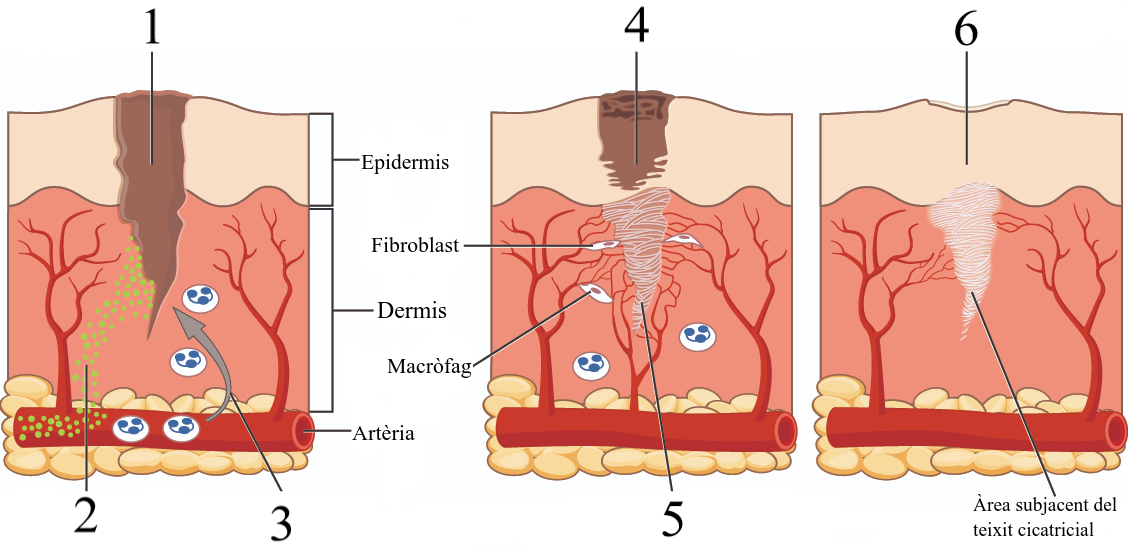
La cicatrització és la reparació d’una ferida amb teixit fibrós que dona com a resultat una cicatriu. El procés de cicatrització es dona en diferents fases que ocorren de forma simultània i continuada. Vegeu la figura com la coagulació és produïda per proteïnes de coagulació i del plasma (1). Es forma la crosta (2 i 3) i s’alliberen productes químics inflamatoris (4). Les cèl·lules epitelials es multipliquen i emplenen el teixit de granulació (5), que restaura els subministraments vasculars (6). L’epiteli restaurat es fa gruixut, l’area madura i es contreu.
La cicatrització pot ser de tres tipus:
- Cicatrització primària o de primera intenció: ocorre en ferides lineals sense pèrdua de teixit amb vores ben definides. Aquestes ferides es curen de manera ràpida.
- Cicatrització secundària o de segona intenció: hi ha pèrdua de teixit i les vores estan separades. Es tracta de ferides obertes que s’emplenen amb teixit de granulació. Aquestes ferides triguen més a guarir-se.
- Cicatrització terciària o de tercera intenció: es presenten les condicions de la curació per segona intenció, però s’utilitzen punts de contenció, empelts o penjolls per reconduir el procés a una cicatrització primària.
Fases de la cicatrització
La cicatrització ocorre en diferents fases simultànies i contínues. Aquest procés es pot dividir en tres fases: inflamatòria, proliferativa i de remodelació.
- Fase inflamatòria. Ocorre immediatament després de la lesió i dura aproximadament de tres a deu dies. Té una funció hemostàtica i de neteja del teixit desvitalitzat. Consisteix en l’agregació de productes sanguinis i citocines que afavoreixen l’hemostàsia, l’aïllament i la neutralització dels irritants tissulars i permeten la reparació tissular i modifiquen la resposta microcirculatòria. Aquesta fase es divideix en tres etapes:
- Hemostàtica: immediatament després de la lesió, comença una vasoconstricció que dura entre cinc i deu minuts. Es produeix l’agregació de les plaquetes i la coagulació.
- Vascular: s’inicia uns minuts després de la lesió. Es produeix la contracció i trombosi dels vasos amb la finalitat de controlar l’hemorràgia. Això augmenta la permeabilitat vascular, es produeix extravasació de líquid i proteïnes plasmàtiques a l’espai extravascular.
- Cel·lular: s’inicia d’una a dues hores després de la lesió. Cèl·lules especialitzades es desplacen cap als teixits danyats i fagociten bacteris i teixit desvitalitzat. Aquestes cèl·lules secreten substàncies que atrauen altres cèl·lules que en arribar a la ferida es converteixen en macròfags que continuen destruint bacteris i desbridant la ferida. Aquests macròfags juntament amb limfòcits, cèl·lules plasmàtiques i mastòcits, secreten citocines i factors de creixement per modular el procés de cicatrització.
- Fase proliferativa. Aquesta fase dura setmanes. El nombre de macròfags descendeix i altres cèl·lules, com els fibroblasts o els queratinòcits, comencen a sintetitzar factors de creixement. Aquests factors estimulen la proliferació, la síntesi de proteïnes de la matriu extracel·lular i l’angiogènesi. Els fibroblasts són les principals cèl·lules encarregades de sintetitzar el col·lagen necessari per a la reparació de la pell. Les cèl·lules endotelials promouen l’amniogènesi necessària per abastir d’oxigen i nutrients la zona de cicatrització. En aquesta fase es produeix la contracció de la ferida.
- Fase de remodelació. Aquesta fase pot durar mesos o anys. En aquesta fase les fibres de col·lagen s’uneixen amb més força, creen unions més complexes i esdevenen molècules amb més força i estabilitat.
La cicatrització és un procés imperfecte, i el col·lagen de la cicatriu no arriba mai al patró d’organització de la pell normal.
Factors que retarden la cicatrització
La cicatrització es pot veure afectada per diferents motius:
- Tècnica de sutura
- Edat avançada
- Infecció de la ferida
- Malnutrició
- Fàrmacs
- Malalties sistèmiques: diabetis mellitus, vasculopaties perifèriques…
- Radioteràpia
- Nicotina
- Alcoholisme crònic
- Hemorràgies
La cura de ferides en general és responsabilitat del personal d’infermeria. Tot i això, és important conèixer el procediment de cura de les ferides i el canvi d’apòsit.
El protocol que s’ha de seguir és el següent:
| PROTOCOL DE CANVI D’APÒSIT |
|---|
| Conjunt de mesures per curar les ferides i fer el canvi d’apòsit. |
| Objectius |
| • Mantenir les ferides en bon estat • Evitar infeccions • Afavorir la comoditat i el benestar de l’usuari |
| Material |
| • Gases estèrils • Guants d’un sol ús • Paper o tovalloles netes • Desinfectant de mans • Bossa d’un sol ús per als residus |
| Procediment |
| 1. Preparar el material. |
| 2. Realitzar el rentat higiènic de mans i posar-se guants. |
| 3. Informar l’usuari i/o la família del procediment i de com poden ajudar. |
| 4. Preservar la intimitat de l’usuari (cortines, pantalles). |
| 5. Col·locar l’usuari en la posició més adient. |
| 6. Retirar l’apòsit: començant des de la part superior de l’apòsit, subjectar la pell i treure la vora de l’apòsit a poc a poc. Si és necessari es pot utilitzar aigua tèbia. |
| 7. Llençar apòsit i guants. |
| 8. Realitzar el rentat higiènic de mans i posar-se guants. |
| 9. Netejar la ferida: amb una gasa humitejada amb aigua tèbia netejar la ferida de dins cap a les vores. |
| 10. Eixugar la pell perilesional amb petits tocs amb una gasa seca. |
| 11. Observar canvis en la ferida. |
| 12. Treure’s els guants i realitzar rentat higiènic de mans. |
| 13. Posar-se guants nous. |
| 14. Aplicar l’apòsit nou: retirar l’apòsit del paquet i treure el paper protector des de la part central. |
| 15. Col·locar l’apòsit amb la part adherent sobre la pell circumdant de la ferida. |
| 16. Assegurar-se que l’apòsit cobreix la ferida. |
| 17. Ordenar, recollir, netejar i/o rebutjar el material utilitzat. |
| 18. Treure’s els guants i realitzar el rentat higiènic de mans. |
| 19. Registrar el procediment realitzat i les possibles incidències. |
| Observacions |
| • Els apòsits s’han de canviar amb la periodicitat que indiqui el personal d’infermeria. • Cal canviar l’apòsit si aquest es mou o si l’exsudat surt per la vora de l’apòsit. |
Hi ha una sèrie de condicions que són signes de que la ferida podria estar infectada:
Trobareu la versió imprimible d’aquest i altres protocols als annexos de la unitat.
- És més dolorosa que habitualment.
- La quantitat d’exsudat augmenta significativament.
- La pell que envolta la ferida comença a inflamar-se i es torna vermella i calenta.
- L’olor de la ferida empitjora.
- Hi ha calor excessiva a la ferida.
Úlceres per pressió
Les úlceres per pressió (UPP) són les lesions de la pell i dels teixits produïdes quan es manté una pressió constant entre una protuberància òssia i una superfície de suport que impedeix una correcta irrigació sanguínia de la zona. Com a resultat de la hipòxia tissular apareix una degeneració ràpida dels teixits que pot arribar a necrosi (mort cel·lular) de la zona (vegeu la figura).
Factors de risc
En la formació de les úlceres per pressió hi participen tres tipus de forces: pressió, cisallament i fricció.
- Pressió. La pressió directa produeix anòxia, isquèmia i mort cel·lular. És molt important la relació entre pressió i temps, ja que com més temps es mantingui la pressió sobre una zona, més probabilitats hi ha d’aparició d’una UPP.
Pressió + temps = úlcera per pressió
- Cisallament. Les forces paral·leles al pla perpendicular a les prominències òssies, com per exemple en la tuberositat isquiàtica, provoquen el cisallament. Es produeixen quan l’usuari està mal assegut o si l’elevació del capçal del llit és superior a 30°.
- Fricció. Quan la pell frega amb altres superfícies, com per exemple el llençols, pot provocar el deteriorament de l’estrat corni i l’aparició de flictenes intraepidèrmiques i erosions superficials.
Els factors de risc més importants en l’aparició d’UPP són la immobilitat, la incontinència, el dèficit nutricional i el deteriorament cognitiu.
La població de risc per desenvolupar UPP són els usuaris ancians, enllitats o immobilitzats en cadires i amb malalties cròniques, i aquells que tenen alterada la sensibilitat i no perceben el dolor isquèmic. També aquells que no es poden recol·locar tot sols. És en aquest grup d’usuaris que s’ha d’avaluar el risc.
Aquests factors de risc estan presents en els usuaris amb les condicions següents:
- Condicions fisiopatològiques
- Lesions cutànies: edema, sequedat de pell, pèrdua d’elasticitat.
- Trastorns de l’aportació d’oxigen: alteracions cardiopulmonars, vasculars perifèriques, estasi venosa.
- Alteracions nutricionals: desnutrició, obesitat, deshidratació.
- Trastorns immunològics: neoplàsia, infeccions.
- Alteracions de l’estat de consciència: confusió, coma.
- Trastorns neurològics: dèficits sensorials i motors.
- Incontinència: urinària i/o fecal.
- Condicions de tractament
- Immunosupressors: radioteràpia, corticoides, citostàtics.
- Sedants: benzodiazepines.
- Altres: dispositius/aparells (guix, traccions, respiradors, sondatges vesical i nasogàstric).
- Condicions situacionals
- Immobilitat per dolor, fatiga, estrès.
- Arrugues a la roba del llit, pijama, objectes de fregament.
- Falta d’educació sanitària.
- Falta de criteris unificats per part de l’equip assistencial.
Prevenció
Per prevenir el risc de cada usuari i dur a terme les accions necessàries per evitar l’aparició de les úlceres per pressió cal identificar i valorar el risc de l’usuari, mantenir i millorar el seu estat de la pell i protegir-la davant els efectes adversos de la pressió, fricció i cisallament.
Valoració del risc
Hi ha diversos instruments per valorar el risc d’UPP. Per exemple, s’utilitzen unes escales com la de Norton o la de Braden on es classifiquen els usuaris en risc alt, moderat o baix segons la puntuació.
L’escala de Norton mesura el risc que té un usuari de patir UPP quan està enllitat. Consta d’una escala de cinc apartats amb gravetat d’1 a 4 (vegeu la taula). Els valors obtinguts tenen una puntuació d’entre 5 i 20. Es consideren pacients de risc els que tenen una valoració baixa.
L’escala de puntuació de l’avaluació de Norton és:
- De 5 a 9: risc molt alt
- De 10 a 12: risc alt
- De 13 a 14: risc mitjà
- Més de 14: risc mínim o no risc
| Factors de risc | Valoració | Puntuació |
|---|---|---|
| Condició física | Bona - Regular - Pobra - Dolenta | 4 - 3 - 2 - 1 |
| Estat mental | Alerta - Apàtic - Confús - Comatós | 4 - 3 - 2 - 1 |
| Activitat | Ambulant - Disminuïda - Molt limitada - Immòbil | 4 - 3 - 2 - 1 |
| Mobilitat | Total - Camina amb ajuda - Assegut - Enllitat | 4 - 3 - 2 - 1 |
| Incontinència | Cap - Ocasional - Urinària o fecal - Urinària i fecal | 4 - 3 - 2 - 1 |
L’escala de Braden mesura el risc de l’usuari de patir UPP mitjançant l’examen de sis criteris: percepció sensorial, incontinència, activitat, mobilitat, nutrició, fricció i cisallament. Cada categoria es puntua en una escala d’1 a 4, excepte la categoria de fricció i cisallament, que es puntua en una escala d’1 a 3 (vegeu la taula). Els valors obtinguts tenen una puntuació màxima de 23. Es consideren pacients de risc els que tenen una valoració baixa.
L’escala de puntuació de l’avaluació de Braden és:
- Risc molt alt: puntuació total 9 o menys
- Risc alt: puntuació total 10-12
- Risc moderat: puntuació total 13-14
- Risc lleu: puntuació total 15-18
- Sense risc: puntuació total 19-23
| Factors de risc | Valoració | Puntuació |
|---|---|---|
| Incontinència | Completament humida - Sovint- Ocasionalment - Rarament | 1 - 2 - 3 - 4 |
| Estat mental | Completament limitat - Molt limitat - Lleugerament limitat - Sense limitacions | 1 - 2 - 3 - 4 |
| Activitat | Enllitat - En cadira - Deambulació ocasional - Deambulació freqüent | 1 - 2 - 3 - 4 |
| Mobilitat | Completament immòbil - Molt limitada - Lleugerament limitada - Sense limitacions | 1 - 2 - 3 - 4 |
| Nutrició | Molt pobra - Inadequada - Adequada - Excel·lent | 1 - 2 - 3 - 4 |
| Fricció i cisallament | Problema - Problema potencial - No hi ha problema | 1 - 2 - 3 |
Manteniment de la pell
Per mantenir correctament la pell s’han de tenir en compte les consideracions següents:
- Inspeccionar la pell cada dia de forma sistemàtica, prestant atenció a les zones de protuberàncies. Cal vigilar si hi ha sequedat, excoriacions, eritema, maceració…
- Mantenir sempre la pell neta i seca. Es recomana utilitzar aigua tèbia i sabons neutres i poc irritants. Cal evitar la fricció sobre la pell.
- Treure el sabó aclarint bé la pell.
- Assecar la pell per contacte, sense fregar i prestar atenció especial als plecs cutanis.
- Minimitzar els factors ambientals que provoquin sequedat de pell. Cal utilitzar cremes hidratants.
- No fer massatges sobre les prominències òssies.
- Realitzar canvis de bolquers freqüents si l’usuari presenta incontinència, ja que la humitat produeix maceració i edema de la pell, fent-la més susceptible a l’abrasió. Cal vigilar també els drenatges i els exsudats de les ferides.
- En les persones amb risc alt de patir UPP o que presenten UPP en la categoria I, aplicar suaument àcids grassos hiperoxigenats a les zones de risc, sense fer massatge.
- No aplicar cap tipus d’alcohol (per exemple, colònia), ja que resseca la pell.
- Utilitzar roba de dormir i roba interior de teixits naturals.
- Mantenir la roba del llit sempre neta, seca i sense arrugues.
Estat nutricional
La desnutrició és un factor de risc important per a la formació d’úlceres. Cal vigilar la dieta de l’usuari per aportar els aliments que necessita per evitar-ne l’aparició. Hi ha instruments que identifiquen els estats de malnutrició.
L’usuari hauria de seguir una dieta diària:
- Rica en proteïnes: carn, peix, ous o llet.
- Rica en vitamines: fruita i verdura fresca.
- Amb ingesta de líquids abundant: almenys un litre i mig diari d’aigua.
En cas que no pugui seguir una dieta adequada, s’ha de tenir en compte la possibilitat de complementar-la amb suplements nutritius.
Maneig de la càrrega tissular
Per minimitzar l’efecte de la pressió cal considerar l’exercici físic, els canvis posturals i la utilització de superfícies especials. Es recomana crear un pla d’exercici que estimuli l’activitat i el moviment del pacient.
Els canvis posturals són molt importants. Depenen de l’estat de l’usuari, però en general:
- Cal evitar col·locar l’usuari sobre les úlceres per no interferir en la seva curació. Si no és possible, cal disminuir el temps d’exposició de l’úlcera a la pressió i incrementar els canvis posturals.
- Els usuaris que pesen molt necessiten més canvis posturals.
- Utilitzar coixins per elevar l’úlcera per sobre de la superfície de suport.
- Utilitzar superfícies de suport adequades. Evitar dispositius en forma de flotador.
- Cal tenir en compte que les superfícies no substitueixen els canvis posturals.
- Si l’usuari té una úlcera en la superfície de seient, cal evitar que estigui assegut i permetre-ho solament per a períodes limitats (dinar i sopar).
Si l’usuari està enllitat, s’aconsella el següent:
- Fer canvis posturals cada dues hores com a mínim.
- Mantenir el capçal del llit tan pla com sigui possible, per evitar les forces de cisallament.
- No col·locar-lo sobre els trocànters i utilitzar coixins i cunyes d’escuma per eliminar la pressió sobre els turmells.
Si l’usuari està assegut, es recomana el següent:
- Que es recol·loqui ell mateix cada quinze minuts. Si no ho pot fer, que ho faci el tècnic cada hora com a mínim.
- Que mantingui una postura correcta (esquena recta).
- Si no es poden seguir aquestes recomanacions, posar l’usuari al llit.
En el vídeo següent podeu veure els diferents canvis posturals al llit:
Superfícies de suport
Hi ha una gran varietat de superfícies de suport. Segons la situació de l’usuari, se n’utilitzen unes o altres. Alguns exemples són les superfícies especials per al maneig de la pressió (SEMP) i superfícies d’alleujament (SA). Són superfícies o dispositius específics per redistribuir la pressió, disminuir la fricció i el cisallament i millorar el microclima de l’usuari (humitat i temperatura). Aquests dispositius no substitueixen les altres mesures: canvis posturals, cura de la pell i nutrició adequada. N’hi ha de dos tipus (vegeu figura):
- Superfícies estàtiques: augmenten l’àrea de contacte amb l’usuari, permetent repartir la pressió i per tant disminuir-la en les prominències òssies. N’hi ha de diferents materials: viscoelàstiques, espumes d’alta densitat, de fibres especials amb silicona, de gel.
- Superfícies dinàmiques: canvien constantment els punts de pressió amb l’usuari: màrfegues alternants d’aire de cel·les petites, mitjanes o grosses, matalassos d’aire alternant i flux continu, de posicionament lateral i llits fluïdificats i bariàtrics.
La SEMP s’hauria de triar en funció del risc de l’usuari i de l’estadi de la UPP (vegeu la taula).
| Risc baix | Màrfega alternant de cel·les petites | Sistemes estàtics |
| Risc mitjà | Màrfega alternant de cel·les mitjanes | Màrfega alternant de cel·les petites |
| Risc alt | Matalàs d’aire alternant | Màrfega alternant de cel·les grosses |
Sistemes de protecció local
En les zones més vulnerables s’utilitzen sistemes de protecció local com apòsits, taloneres o colzeres. Aquests dispositius han de complir uns criteris:
- Facilitar la inspecció de la pell. Per exemple, no s’han d’embenar els talons.
- Tenir compatibilitat amb altres mitjans de cura local com els àcids grassos hiperoxigenats (AGHO).
- En la retirada, no erosionar la pell.
Valoració
Per valorar les úlceres per pressió es fa la història clínica, es passa l’escala de Braden i es fa un examen físic complet, tenint en compte les malalties concomitants i els tractaments farmacològics de l’usuari. L’usuari ha de seguir una dieta adequada per assolir una bona nutrició. Per establir el pla de tractament també s’ha d’identificar el cuidador principal i valorar les seves habilitats i disponibilitat, i també els recursos.
Localització i classificació
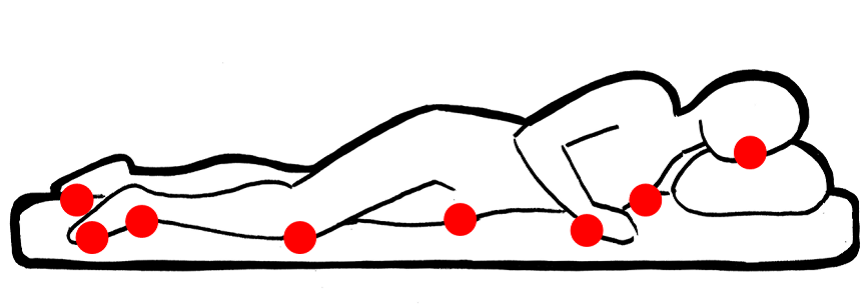
Les localitzacions més freqüents de les UPP es corresponen amb zones de suport que coincideixen amb prominències òssies. Segons la posició de l’usuari, poden donar-se les localitzacions següents:
- Decúbit supí: regió sacra, talons, còccix, colzes, omòplats i occípit (vegeu la figura).
- Decúbit lateral: mal·lèols, trocànters, costelles, espatlles, orelles, crestes ilíaques i cara interna i lateral dels genolls (vegeu la figura).
- Decúbit pron: dits dels peus, genolls, genitals masculins, mames, pòmuls, orelles, nas i crestes ilíaques (vegeu la figura).
- Sedestació: isqui, còccix, omòplats, trocànters, talons i dits dels peus (vegeu la figura).
Les UPP es classifiquen en quatre estadis segons el grau de lesió tissular (vegeu la taula). Per determinar l’estadi de l’úlcera s’ha de retirar el teixit necròtic, ja que el teixit subcutani i els músculs són més susceptibles a la lesió que l’epidermis.
| Estadi | Característiques |
|---|---|
| Estadi I | Epidermis i dermis no destruïdes. |
| Pell intacta amb eritema que no es blanqueja amb la pressió. | |
| En usuaris amb pell fosca, es veu com a edema, induració, decoloració i calor. | |
| Estadi II | Epidermis i dermis destruïdes. |
| Úlcera superficial que es presenta com una erosió, flictena o cràter superficial. | |
| Estadi III | Destrucció de l’epidermis, dermis i capa subcutània que pot afectar la fàscia subjacent però no travessar-la. |
| Cràter profund, generalment amb lleuger exsudat i amb els marges ben definits. | |
| Estadi IV | Pèrdua de tota l’espessor cutània amb destrucció extensa, necrosi tissular o afectació del teixit muscular, ossi i estructures de suport (tendons i càpsula articular). |
| Es poden observar excavacions i trajectes fistulosos. |
-

- Estadificació de l'úlcera
Els signes d’alerta quan es deteriora una úlcera són:
- Augment d’exsudat i edema a les vores
- Absència de teixit de granulació i exsudat purulent
Una úlcera hauria de mostrar una millora entre la segona i la quarta setmana de tractament; si no, cal adequar el pla de tractament. En els usuaris terminals l’objectiu seria mantenir el confort i el benestar de l’individu.
Flictena
Elevació epidèrmica plena de serositat provocada per un agent traumàtic o irritant.
Fístula
Trajecte anormal, congènit o adquirit, a través del qual passa un líquid fisiològic o patològic que n’impedeix la cicatrització.
Tractament
Durant el tractament cal seguir totes les recomanacions del pla de prevenció d’UPP. S’ha de continuar amb el pla de canvis posturals, amb les superfícies de suport adequades i amb una dieta adequada, amb un increment de proteïnes i tenint en compte que un usuari amb UPP té majors necessitats nutricionals. També s’ha de preveure el pla de cures i posar els mitjans a l’abast per adequar els recursos.
Cures de la lesió
Els quatre components bàsics d’un pla efectiu de cures d’una úlcera són:
- Desbridament del teixit
- Neteja de la ferida
- Prevenció, diagnòstic i tractament de la infecció bacteriana
- Utilització d’un apòsit
1. Desbridament
El desbridament és l’eliminació del teixit necròtic de l’úlcera, ja que aquest teixit afavoreix la proliferació bacteriana i impedeix el procés de curació. El teixit necròtic té forma d’escara negra o groga i pot ser humit o sec. El desbridament pot ser autolític, mecànic, enzimàtic i quirúrgic o una combinació.
En l’estadi II es fa desbridament autolític amb apòsits oclusius que afavoreixen la cura humida. En els estadis III i IV és necessari recórrer al desbridament mecànic o quirúrgic.
El desbridament autolític és un desbridament selectiu que consisteix en afavorir un ambient humit a l’úlcera i deixar que l’organisme digereixi el teixit necròtic. S’utilitzen hidrogels i apòsits que afavoreixen la cura humida.
El desbridament mecànic no és selectiu, i s’elimina teixit viable i no viable. La hidroteràpia es pot utilitzar per desbridar ferides i suavitzar escares. El rentat amb una xeringa de 20 amb una agulla de 0,9 x 25 mm proporciona força suficient per eliminar escares, bacteris i altres restes.
El desbridament enzimàtic utilitza proteolítics i fibrinolítics per eliminar el teixit necrosat de la ferida. El producte més utilitzat és la col·lagenasa. Pot irritar la pell del voltant de la ferida. S’han d’utilitzar en la fase de granulació.
En el desbridament quirúrgic s’utilitza el bisturí i tisores per treure els teixits necrosats. És la manera més ràpida d’eliminar escares seques i adherides a plans profunds o teixit necròtic humit.
2. Neteja
Per a la neteja de la ferida s’ha de tenir en compte:
- Col·locar l’usuari en una posició còmoda.
- Retirar l’apòsit vell.
- Fer el rentat de mans higiènic i col·locar guants d’un sol ús.
- Netejar la ferida inicialment i en cada canvi d’apòsit, intentant fer el mínim de força mecànica. Es pot omplir una xeringa amb sèrum salí i irrigar la ferida.
- No s’aconsella assecar la ferida. Només la zona periulceral, per tal d’evitar els traumatismes per fricció.
- Evitar utilitzar materials de neteja rugosos, com gases i esponges, ja que els petits traumatismes a l’úlcera són més susceptibles d’infecció i alenteixen la curació.
- Utilitzar sèrum salí fisiològic. No s’aconsella l’ús d’antisèptics cutanis, ja que són citotòxics per al teixit sa.
- Fer la suficient pressió sense produir traumatismes.
La ferida evoluciona bé quan disminueix la secreció i la grandària i apareix teixit nou de color rosat.
3. Prevenció, diagnòstic i tractament de la infecció bacteriana
Els signes d’infecció local són la inflamació, el dolor, la mala olor i l’exsudat purulent.
Per prevenir la infecció bacteriana cal:
- Fer una neteja i un desbridament acurats.
- Protegir les UPP de fonts exògenes de contaminació (femta i orina).
- Seguir les precaucions d’aïllament de substàncies corporals.
- Prendre mesures de barrera de cures que impedeixin la contaminació.
S’ha de consultar amb l’equip de salut quan:
- Apareix febre.
- Augmenta la secreció de la ferida.
- La pell al voltant de la ferida està vermella i/o calenta.
- La ferida fa mala olor després d’haver-la netejat.
- La ferida és dolorosa.
Els materials de cures que s’utilitzen per al tractament de les UPP són: sèrum fisiològic, gases, compreses i altres materials més específics com:
- Apòsits no adherents: són indicats per a ferides superficials o amb exsudació lleugera. S’utilitzen directament sobre la lesió, per tapar el llit de la ferida, ja que no s’adhereixen. Són apòsits primaris; després es pot posar un apòsit secundari a sobre.
- Hidrogels: contenen gran quantitat d’aigua que ajuda a mantenir l’úlcera humida per ajudar en la seva cicatrització. Calmen i redueixen el dolor i tenen acció desbridant i epitelitzant. S’utilitzen en úlceres profundes amb poc exsudat i quan necessiten una aportació d’humitat. Com a inconvenient, s’assequen de seguida i donen mal aspecte i mala olor a l’exsudat. Convé canviar-les cada 12-48h en ferides necròtiques i/o infectades i una o dues vegades per setmana quan la ferida és neta.
- Alginats: estan en contacte amb l’exsudat de la ferida. Es forma un gel que manté humida l’úlcera i n’afavoreix la curació. Són indicats per a úlceres de grau III o IV infectades, amb exsudats. Presenten propietats hemostàtiques i certa activitat antibacteriana. Són fàcils d’aplicar i retirar. Necessiten ser coberts per un altre apòsit. Convé canviar-los de cada 12h a 4 dies. No s’han d’utilitzar amb escares seques o necròtiques. Si sobrepassen les dimensions de l’úlcera poden macerar la pell periulceral.
- Hidrocol·loides: també faciliten un mitjà humit en la ferida, absorbeixen l’exsudat, disminueixen el dolor i creen una barrera per als microorganismes. Poden ser semipermeables (impermeables als líquids) o oclusius (impermeables a gasos i líquids). En contacte amb l’exsudat formen un gel amb aspecte de pus. No necessiten apòsit per cobrir-los. Són indicats en úlceres poc profundes i amb poc exsudat. Estan contraindicats en úlceres infectades, amb molt exsudat i isquèmiques. El canvi d’apòsit s’ha de fer com a màxim cada set dies, depenent de la quantitat d’exsudat.
- Poliuretans: són apòsits hidròfils semipermeables, impermeables als líquids i bacteris i permeables als gasos. Són indicats en úlceres superficials o profundes amb poc exsudat. Les propietats principals són l’absorció de l’exsudat, el manteniment del medi humit i la prevenció de la maceració. L’avantatge d’aquests apòsits és que no es descomponen en contacte amb l’exsudat, és a dir, no formen gel i no deixen residus. Eviten la maceració, però, tot i així, cal protegir la pell periulceral. Es pot mantenir l’apòsit fins que l’exsudat sigui visible i s’aproximi a 1’5 cm del contorn de l’apòsit o fins a un període de set dies. Poden ser de dos tipus:
- Làmines de poliuretà: làmines transparents, semipermeables i autoadhesives que creen una pel·lícula protectora que aïlla la ferida del medi extern. Faciliten un ambient humit que millora la cicatrització.
- Apòsits d’escuma de poliuretà: estan associats a una estructura hidrofílica molt absorbent. Poden tenir o no tenir vora adhesiva, amb silicona, amb hidrofibra d’hidrocol·loide i amb hidrogel.
- Apòsits antimicrobians: contenen agents antimicrobians (plata o iode). Es presenten en diferents combinacions i concentracions. Es poden utilitzar en ferides amb sospita o evidència d’infecció. També està demostrada la seva eficàcia controlant l’exsudat i la mala olor.
- Apòsits de carbó activat: actuen com un filtre, absorbint i neutralitzant l’olor. Els apòsits de carbó activat s’associen a altres productes (alginat, hidrocol·loide, hidrofibres d’hidrocol·loides…). Són indicats en úlceres per pressió amb exsudat abundant i purulent degut a la infecció bacteriana. El carbó actiu sol o associat a altres substàncies com la plata ha estat una de les substàncies més utilitzades en ferides exsudatives i amb mala olor.
- Àcids grassos hiperoxigenats: s’utilitzen per a la prevenció d’úlceres per pressió. En el cas de les úlceres de grau I millora l’oxigenació tissular de la zona.
- Àcid hialurònic: s’utilitza en la fase d’epitelització i cicatrització de les ferides.
- Apòsits de silicona: proporcionen una suau adhesió a la periúlcera, però no al seu llit. Redueixen el dolor i el risc de maceració. Eviten el despreniment de les cèl·lules epidèrmiques. Necessiten un apòsit secundari. La làmina de silicona pot mantenir-se a l’úlcera durant set dies. Es poden utilitzar en tot tipus d’úlceres: en fase de granulació, úlceres doloroses, en pell fràgil i empelts.
- Pel·lícules barrera: indicades en dermatitis per incontinència, per prevenir la maceració i la irritació de la pell.
- Hidrofibres: requereixen un apòsit secundari. Tenen propietats per formar gel que afavoreixen el desbridament autolític i creen un ambient humit per afavorir la cicatrització.
- Film poliuretà: són apòsits semipermeables i transparents formats per una fina capa de poliuretà revestida per una làmina adhesiva. Estan indicats per prevenir les úlceres o per tractar-les quan tenen poc exsudat ja que no l’absorbeixen. Creen un ambient humit a la ferida que estimula la regeneració tissular i accelera la curació. Són permeables al vapor d’aigua i a l’oxigen, impermeables a líquids i microorganismes. Permeten la visualització de l’úlcera. Convé canviar-los entre un i cinc dies.
- Col·lagen: és en forma de pols o apòsit bioactiu. Afavoreix la cicatrització i l’absorció de l’exsudat. L’apòsit té propietats hemostàtiques i antibacterianes. La pols es pot posar directament a la ferida (mesurant la quantitat necessària) o es pot barrejar amb sèrum fisiològic o un hidrogel en zones de difícil accés. La cura es pot realitzar cada 24 o 48h segons evolució.
4. Elecció d’un apòsit
S’ha d’escollir un apòsit en funció de les variables següents:
- Lesió: localització, estadi, quantitat d’exsudat, presència de cavitats, estat de la pell perilesional, signes d’infecció.
- Usuari: estat general, autocura i facilitat de l’aplicació.
- Disponibilitat de recursos.
Els requisits ideals d’un apòsit són els següents:
- Que sigui biocompatible.
- Que protegeixi de les agressions físiques, químiques i bacterianes.
- Que mantingui el llit de la ferida humit i la pell perilesional seca.
- Que controli l’exsudat.
- Que sigui adaptable a localitzacions difícils.
Una proposta d’elecció de l’apòsit en funció de l’estadi de l’UPP és:
- UPP estadi I: apòsits hidrocol·loides o poliuretans
- UPP estadi II: apòsits hidrocol·loides o poliuretans
- UPP estadi III i IV:
- Si hi ha material desvitalitzat, cal utilitzar productes desbridants com hidrogels i, al damunt, un apòsit absorbent i basat en la cura humida (hidrocol·loides, poliuretans).
- Si després de rentar l’úlcera fa mala olor, s’aconsella utilitzar apòsits de carbó activat.
- Si l’exsudat és abundant i la pell periulceral és fràgil, es poden utilitzar alginats. Els alginats poden ser útils en ferides amb exsudat hemorràgic pel seu poder hemostàtic.
- Si hi ha colonització, es pot utilitzar un apòsit de cadexòmer iodat que té capacitat antibacteriana o bé apòsits de carbó activat.
- Si hi ha dolor, cal escollir apòsits de cura en ambient humit.
Malalties de la pell
Moltes malalties de la pell són relativament benignes, però algunes com els melanomes poden resultar fatals si no es tracten. Dues malalties de la pell com són l’albinisme i el vitiligen afecten l’aparença de la pell i els seus òrgans accessoris.
L’albinisme és una malaltia genètica que afecta parcialment o completament el color de la pell, els cabells i els ulls. Es deu a la incapacitat dels melanòcits de produir melanina. Els individus amb albinisme són blancs o molt pàl·lids degut a la falta de melanina en la pell i els cabells.
La melanina protegeix contra la radiació ultraviolada, així que els individus amb albinisme necessiten més protecció contra aquesta radiació i són més propensos a patir cremades i càncer de pell. També són més sensibles a la llum i tenen problemes de visió degut a la falta de pigmentació de la paret de la retina. El tractament d’aquesta malaltia consisteix a limitar l’exposició de la llum ultraviolada en la pell i els ulls.
En el vitiligen els melanòcits perden la capacitat de produir melanina (es pensa que és degut a reaccions autoimmunes) en certes àrees. Això comporta pèrdues de color en taques (vegeu la figura).
L’albinisme i el vitiligen no afecten directament l’esperança de vida d’un individu.
Altres canvis en la coloració de la pell poden indicar malalties associades a altres òrgans del cos:
- Malalties del fetge poden causar l’acumulació de bilis i el seu pigment bilirubina, fet que dona a la pell un aspecte groguenc.
- Tumors de la glàndula pituïtària poden portar a la secreció de grans quantitats de l’hormona estimulant dels melanòcits, que produeixen un enfosquiment de la pell.
- La malaltia d’Addison també dona a la pell un aspecte bronzejat.
- Una baixada brusca de l’oxigenació provoca que la pell es torni blanquinosa inicialment. Si aquesta baixada continua, la pell es torna blavosa (cianosi). Això passa quan l’aportació d’oxigen és restringida i quan algú experimenta dificultat per respirar per causes com l’asma o un atac de cor.
Infeccions de la pell
Les infeccions de la pell solen aparèixer quan els microorganismes entren pels fol·licles pilosos o bé per petites ruptures de la pell a conseqüència de rascades, punxades, cirurgia, cremades, mossegades, ferides o altres trastorns cutanis. És a dir, quan la pell ha perdut la seva integritat i no exerceix de manera normal la seva funció protectora.
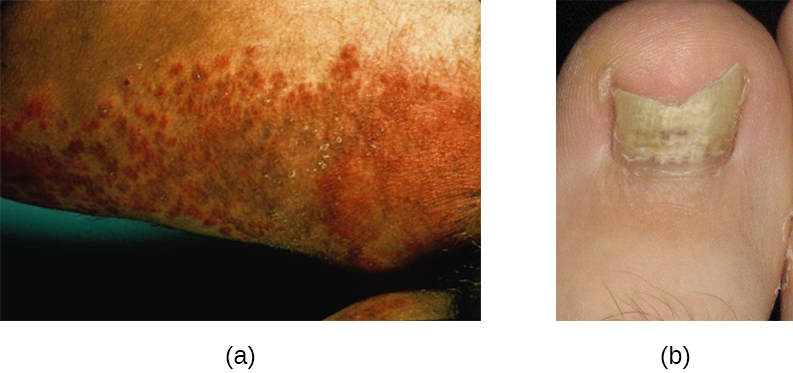
Les infeccions més comunes són les causades per bacteris, virus i fongs. Alguns exemples d’infeccions són:
- Infeccions bacterianes: són causades per bacteris. Les infeccions bacterianes de la pell poden causar una àmplia gamma de signes i símptomes, que passen de signes superficials i relativament lleus a símptomes molt més greus. La majoria d’infeccions de la pell poden ser diagnosticades mitjançant cultiu i tractades amb antibiòtics.
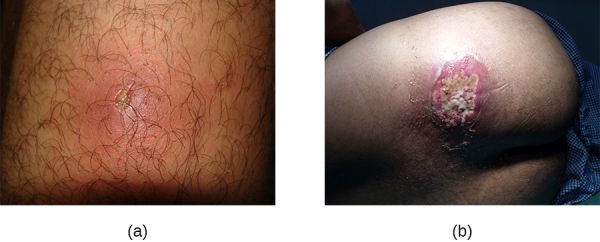
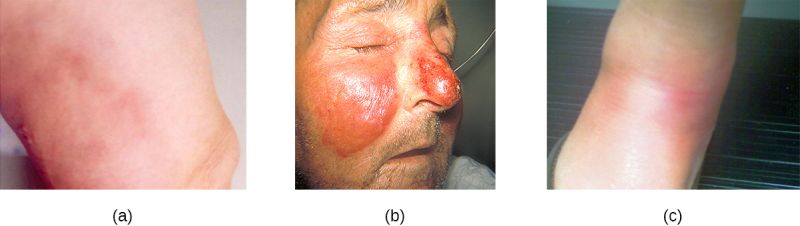
- Fol·liculitis: es tracta d’infeccions superficials dels fol·licles pilosos caracteritzades per un petit nòdul eritematós al voltant del pèl. Poden ser causades per espècies d’estafilococs o per Pseudomonas aureginosa (vegeu la figura).
- Furóncol: es tracta d’infeccions profundes dels fol·licles pilosos que poden ser secundàries de la fol·liculitis. És l’abscés superficial més freqüent. Està causat per estafilococs. Quan diversos furóncols conflueixen amb diversos punts de drenatge poden esdevenir un carboncle (vegeu la figura).
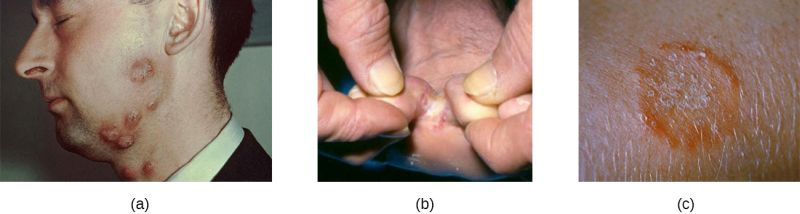
- Infeccions per estreptococs: les infeccions de la pell per estreptococs són la cel·lulitis, l’erisipela i l’eritema nodós (vegeu la figura). La cel·lulitis es desenvolupa a la dermis o hipoderma i presenta una zona envermellida calenta al tacte i dolorosa. L’erisipela es manifesta en una gran taca inflamada de pell que involucra la dermis. També pot ser una infecció supurativa. L’eritema nodós està caracteritzat per la inflamació dels adipòcits de la hipoderma. Es manifesta amb la presència de nòduls.
- Infeccions víriques: són causades per virus. Molts virus poden causar infeccions per contacte directe amb la pell, que poden provocar des d’erupcions fins a berrugues i herpes. Aquestes infeccions virals són contagioses i afecten gent de totes les edats. En general, la millor manera de prevenir aquestes infeccions és evitar el contacte amb persones infectades. El tractament pot requerir medicaments antivirals, encara que moltes d’aquestes infeccions es resolen sense tractament.
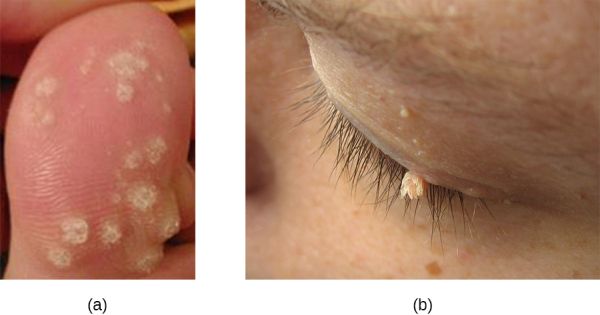
- Berrugues: són una protuberància de la pell d’origen víric causada per una hipertròfia de les papil·les dèrmiques (vegeu la figura). Poden desaparèixer espontàniament o disseminar-se en la mateixa persona o encomanar-se a altres persones per contacte directe o indirecte. Les berrugues varien en la seva forma i localització. Es poden localitzar en diferents parts del cos, com al dors de les mans i dels dits, a la planta dels peus, a la cara, al coll o a prop dels orificis naturals del cos. El tractament pot ser molt divers: entre d’altres, es poden congelar amb nitrogen líquid o tractar-se tòpicament amb àcid salicílic o amb electrocirurgia.
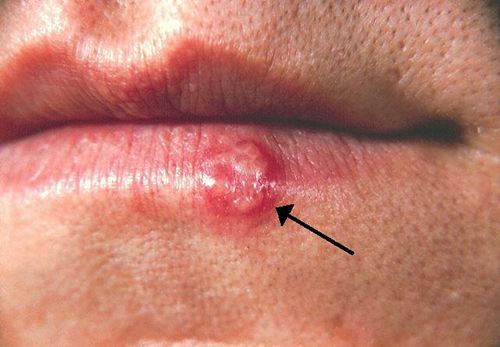
- Herpes simple: l’herpes simple o labial es localitza a la regió perioral en forma d’eritema que va evolucionant com a màcula, pàpula i vesícula fins a esdevenir una crosta (vegeu la figura). És la infecció cutània viral més freqüent. L’agent causal és un virus d’ADN del grup dels herpesvirus.
- Infeccions fúngiques: són causades per fongs. Moltes infeccions fúngiques o micosis de la pell són causades per fongs de la pròpia microbiota de la pell, quan la pell perd la seva integritat o bé perquè la persona està immunocompromesa. Altres fongs causen la infecció en ambients humits que promouen el creixement dels fongs, com sabates suades o dutxes comunes.
- Candidiasi: l’agent causal de la candidiasi són els fongs del gènere Candida, generalment de l’espècie Candida albicans. El fong Candida albicans i altres llevats del gènere són els responsables de la candidiasi cutània. Poden causar intertrigen, que cursa amb una erupció normalment en els plecs de la pell (inguinal, axil·lar, interdigital, etc.) (vegeu la figura). També poden infectar les ungles, provocant que es tornin de color groguenc i dures (vegeu la figura). La candidiasi cutània es pot tractar amb medicaments antifúngics tòpics o sistèmics. El risc de recaigudes es pot reduir seguint les recomanacions del tractament, evitant l’excés d’humitat i tenint hàbits saludables, bona higiene i roba i calçat adequats.
- Dermatofitosis o tinyes: són un grup de micosis cutànies causades per dermatòfits. Les tinyes poden tenir diferents noms i símptomes depenent de la zona del cos on es desenvolupen (vegeu la figura). Per exemple, el peu d’atleta als peus, l’onicomicosi a les ungles o la tinya de la barba. Les lesions de la pell solen ser arrodonides, de color vermell i lleugerament elevades, amb una zona de pell normal al centre que els dona el típic aspecte d’anell. Si no es tracten, poden romandre durant mesos, fins i tot durant anys.