L’exploració mèdica
L’objectiu de l’exploració mèdica és determinar l’estat de salut de la persona i establir un diagnòstic.
Per establir un diagnòstic, el metge o metgessa comença amb l’anamnesi, que és la recopilació de dades relatives a la persona usuària que s’obtenen amb una minuciosa entrevista, on es pregunta sobre antecedents familiars i personals, signes i símptomes que experimenta o hàbits de vida, que es fan servir per orientar el diagnòstic.
Seguidament, mitjançant un examen físic s’observen els aparells i les estructures de la persona usuària. Aquest examen físic sovint es fa amb instrumental, i a més pot ser necessari realitzar una sèrie de proves diagnòstiques complementàries amb l’objectiu de corroborar el diagnòstic.
L’exploració física o examen físic és el conjunt de procediments que porta a terme el metge al pacient, després d’una correcta anamnesi, per obtenir un conjunt de dades objectives o signes que estiguin relacionats amb els símptomes que refereix la persona.
Un signe és una manifestació objectiva de la malaltia de l’usuari que el metge pot observar durant la seva exploració, com per exemple envermelliment o deformitat, mentre que un símptoma és una manifestació subjectiva que refereix l’usuari, com per exemple dolor o nàusees.
Amb la suma d’aquestes dades d’anamnesi i d’exploració física, registrades dins la història clínica, es construeix un diagnòstic mèdic a partir del qual se sol·liciten o no determinades exploracions complementàries que confirmin el diagnòstic final d’una malaltia.
L'anamnesi
L’anamnesi és l’entrevista que té el facultatiu amb la persona usuària amb l’objectiu de recopilar tota la informació possible sobre el motiu de la visita. L’anamnesi proporciona una base de dades molt extensa. L’estructura de l’anamnesi s’adapta a cada circumstància individual, però generalment pot seguir els següents passos:
La història clínica és el conjunt de documents que contenen dades i informació rellevant sobre la situació i l’evolució d’un pacient al llarg del seu procés assistencial.
- En primer lloc, es demanen les dades identificatives, com el nom, l’edat o la professió.
- Queixa principal: és el motiu de consulta, la raó per la qual la persona usuària està en la consulta.
- Anamnesi de malaltia o problema actual: es preguntarà quines circumstàncies envolten el motiu principal de la visita, com per exemple des de quan té l’afecció, una descripció detallada de tots els símptomes o la possible exposició a determinades substàncies.
- Antecedents mèdics: són experiències mèdiques anteriors, com hospitalitzacions, malalties en la infància, al·lèrgies, presa de fàrmacs o vacunacions.
- Antecedents familiars: són els problemes de salut de la família del malalt, com per exemple trastorns genètics, hipertensió o càncer.
- Antecedents personals i socials: són, per exemple, les condicions del domicili, l’ocupació, els hàbits o els factors de risc de la persona usuària.
- Revisió de sistemes del cos: es revisen tots els sistemes del cos en els quals la persona manifesta símptomes i també es busquen símptomes complementaris en sistemes aparentment no relacionats.
L'exploració física
L’exploració física pot realitzar-se per aparells o sistemes de forma general, o especialitzar-se més concretament en els símptomes que refereix l’usuari en un determinat sistema o aparell.
Així, el facultatiu pot revisar i consultar a la història clínica els següents aspectes:
- Símptomes generals: febre, calfreds, pèrdua de pes o sudoració.
- Pell, cabell i ungles: erupcions, prurit, canvi de color o textura o sudoració excessiva.
- Cap: cefalees freqüents o inusuals, mareig.
- Ulls: agudesa visual, visió borrosa o doble.
- Oïda: pèrdua d’audició.
- Nas: (hemorràgies nasals) freqüents epistaxis.
- Coll i boca: per exemple, inflamacions freqüents, halitosi (mal alè).
- Sistema limfàtic: hipertròfies.
- Tòrax i pulmons: dispnea, tos, esput.
- Mames: dolor, hipersensibilitat, bonys, secrecions.
- Cor i vasos sanguinis: palpitacions, dolor precordial, electrocardiogrames i proves cardíaques anteriors.
- Vasculatura perifèrica: tendència a hematomes o hemorràgies, trombosis, tromboflebitis, varius.
- Hematològic: anèmia, transfusions.
- Gastrointestinal: intoleràncies, icterícia, cremors, dispèpsia (digestió molesta), hèrnies colonoscòpia anterior.
- Dieta: apetit, restriccions, begudes estimulants.
- Endocrí: polidípsia, poliúria.
- Homes: dolor testicular, libido, infertilitat.
- Dones: inici de les menstruacions, regularitat.
- Gestació: infertilitat, complicacions durant l’embaràs, parts anteriors.
- Genitourinari: hematúria, ITU (infeccions del tracte urinari), infeccions de transmissió sexual.
- Musculoesquelètic: rigidesa en les articulacions, dolor.
- Neurològic: convulsions, tremolors.
Les tasques que ha de realitzar el tècnic durant l’exploració física d’una persona són:
- Comprovar l’estat del lloc on es durà a terme l’exploració (temperatura, llum, corrents d’aire…).
- Revisar si està disponible tot el material que es vol utilitzar (instrumental, guants…) i si la maquinària funciona correctament.
- Informar l’usuari de quin procediment es portarà a terme.
- Col·locar l’usuari en la posició adequada, respectant la seva intimitat.
- Acabada l’exploració, acomodar l’usuari, recollir el material i netejar si fos necessari.
Mètodes d’exploració física
Els mètodes d’exploració física es classifiquen en primaris i secundaris. Els mètodes d’exploració física primaris consisteixen en la percepció dels signes de la persona relacionats amb una síndrome o malaltia pels sentits del metge. Es compon d’inspecció, auscultació, palpació i percussió. Mentrestant, els mètodes d’exploració física secundaris són maniobres senzilles realitzades pel metge amb el suport d’instruments com una font de llum, un fonendoscopi, un esfigmomanòmetre o un martell de reflexos.
La inspecció
La inspecció és el procés de l’observació. La inspecció és l’apreciació amb la vista o amb l’ajuda d’una lent d’augment de les característiques del cos en la seva superfície externa i d’algunes cavitats o conductes accessibles per la seva àmplia comunicació exterior.
L’olfacte també és molt important en la fase d’inspecció. Sovint, la primera percepció de la persona usuària pot ser una olor característica d’algun trastorn, com per exemple olor de formatge per un excés de sudoració als peus.
La inspecció pot ser directa o instrumental, i es fa en tot moment, des que es veu l’individu fins que acaba la comunicació amb ell.
És imprescindible una il·luminació adequada, preferentment la natural. Des que la persona usuària entra a la sala comença la fase d’inspecció, la postura, la dificultat per caminar o com es desvesteix aporten informació útil al facultatiu. Durant la inspecció es consideren paràmetres com l’aspecte, la simetria, el color, la forma, la mida o la mobilitat de les estructures observades.
La palpació
La palpació es fa amb les mans i els dits, obtenint informació mitjançant el sentit del tacte. Les mans han d’estar sempre a una temperatura adequada i la palpació ha de ser sempre suau per garantir la comoditat de la persona usuària.
La palpació es realitza de diferents formes, depenent de la zona del cos:
- El tou dels dits i la superfície palmar dels dits s’utilitzen per determinar la textura, la posició, la consistència o la presència de masses, líquids o crepitacions.
- La superfície cubital de la mà i dels dits s’utilitza per notar vibracions.
- La superfície dorsal de la mà és més sensible a la temperatura.
La percussió
La percussió consisteix a colpejar la superfície del cos per poder apreciar per l’oïda els fenòmens acústics o ressonàncies que s’originen. La percussió pot ser practicada colpejant la superfície externa del cos amb les mans o amb un martell percussor. Com més densa és la zona, menys intens és el to de la percussió; per tant, és més fort en l’aire, menys en líquids i lleu en sòlids.
El grau del to de la percussió es classifica, de més fort a més lleu, en:
- Timpanisme: bombolla gàstrica
- Hiperressonància: pulmons plens d’aire (emfisema)
- Ressonància: pulmons sans
- Matidesa: fetge
- Matidesa absoluta: músculs
El grau de percussió s’aprecia millor si es va desplaçant d’una superfície a una altra de la persona. És convenient desplaçar-se des de les superfícies de ressonància fins a les de matidesa, perquè s’aprecia millor el canvi.
Les tècniques de percussió poden ser:
- Directa: es colpeja directament amb els dits o la mà la superfície del cos de la persona usuària.
- Indirecta: un dit actua com a martell que colpeja un dit de l’altra mà que al seu torn colpeja la superfície del cos.
- Amb el puny: s’utilitza la cara cubital del puny per donar cops ferms a les superfícies a estudiar. S’utilitza per detectar sensibilitat dolorosa en fetge, vesícula biliar o ronyons.
L'auscultació
L’auscultació és l’acció d’escoltar externament els sons del cos, en general amb un estetoscopi. No tan sols s’ha de centrar en la presència de sons, també en la seva intensitat, to, duració, qualitat o absència. Per realitzar una bona auscultació l’entorn ha d’estar en silenci, i s’ha de col·locar l’estetoscopi directament sobre la pell.
Principalment, l’auscultació es realitza per examinar el sistema cardiocirculatori (sorolls cardíacs), l’aparell respiratori (la ventilació) i l’aparell digestiu (sorolls intestinals). Generalment, l’auscultació es realitza al final, excepte en el cas dels sorolls intestinals, per poder interpretar els sons amb la informació que s’ha recollit anteriorment.
La mesura dels signes vitals es pot efectuar a l’inici de l’exploració o bé durant tot el procés. Aquests són el pols, la respiració, la pressió arterial i la temperatura.
Instrumental i material bàsic d'exploració
S’anomena així al material utilitzat en les exploracions mèdiques. A continuació passem a descriure alguns d’aquests instruments i materials (vegeu la taula).
| Nom | Descripció | Imatge | |
|---|---|---|---|
| Sonda acanalada | Instrument cilíndric de metall, goma, plàstic… rígid o flexible, buit o massís, que pot presentar un conducte central, destinat a explorar els conductes o cavitats naturals o accidentals o bé a practicar el cateterisme. |  | |
| Trocar | Instrument utilitzat principalment per a la pràctica de puncions evaquadores. Consisteix en un punxó introduït en una beina o cànula, de la qual hom pot retirar-lo un cop perforada la cavitat. |  | |
| Pinces de Magill | Pinça que ajuda a dirigir el tub endotraqueal cap a la laringe. També s’utilitza per introduir sondes o extreure cossos estranys de la laringe. |  | |
| Pinces de Kocher | Pinces amb puntes afilades en els seus extrems i dents de serra transversals en tota la seva longitud. Es fan servir per subjectar teixits durant la intervenció o per comprimir un teixit hemorràgic. | 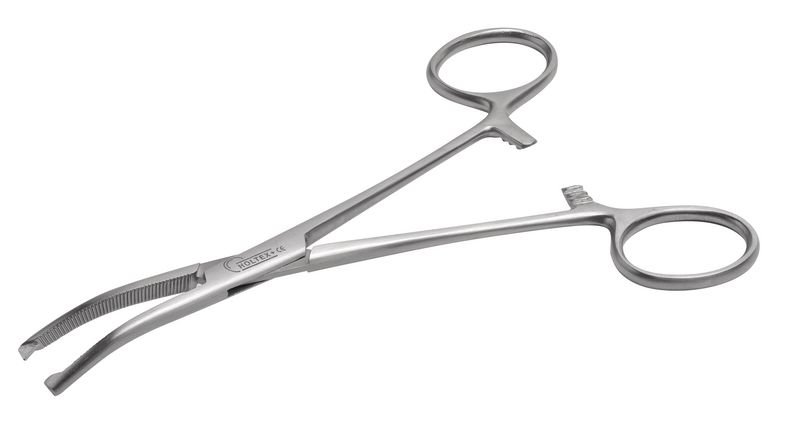 | |
| Xeringa | Instrument que serveix per introduir o extreure líquids de l’organisme. Consisteix en un tub buit de vidre, metall o plàstic amb un èmbol en el seu interior que aspira o empeny el líquid i té un extrem acabat en una cànula on s’introdueix una agulla buida, que es clava a la part del cos en què es vol introduir o de la qual es vol extreure un líquid. | 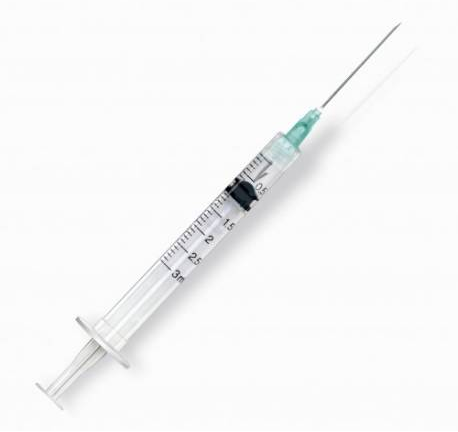 | |
| Agulles de sutura | Instrument que permet el pas del fil de sutura a través dels teixits. Són d’acer inoxidable, i poden tenir forma corba o recta. |  | |
| Llanceta | Instrument quirúrgic que consisteix en una làmina d’acer amb tall en els dos costats i punta molt aguda. Serveix per fer petites incisions. |  | |
| Bàscula amb tallímetre | S’utilitza per a la mesura del pes i alçada d’una persona. |  | |
| Obreboques | S’utilitza per explorar l’interior de la boca, per a intubacions i per facilitar intervencions quirúrgiques. | 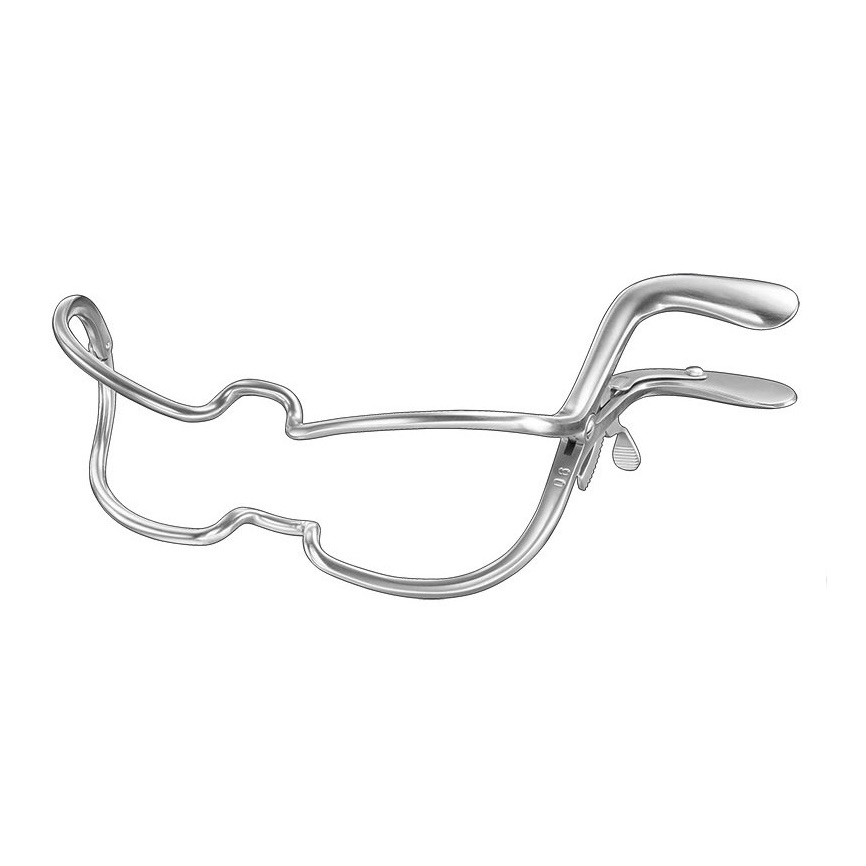 | |
| Cinta mètrica | S’utilitza per mesurar les dimensions de l’usuari. Es mesuren perímetres, longituds i diàmetres. Poden ser de paper (d’un sol ús) o de tela. La cinta ha de ser flexible i no s’ha de poder estirar. |  | |
| Esfigmomanò- metre | Aparell compost essencialment d’un manòmetre d’aire o de columna de mercuri, destinat a mesurar la pressió arterial. | 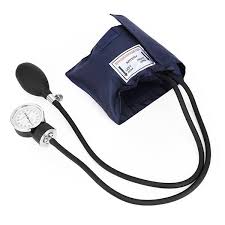 | |
| Llanterna | S’utilitza per il·luminar l’interior de la cavitat bucofaríngia durant l’exploració. |  | |
| Otoscopi o rinoscopi | Instrument per examinar la membrana timpànica i l’orella mitjana, o l’interior de les fosses nasals. L’otoscopi proporciona il·luminació i un espècul enfoca el feix de llum. S’ha de triar l’espècul més gran que s’ajusti a la mida del conducte auditiu de la persona usuària. En el cas de fer-ho servir com a rinoscopi (quan no es disposa d’espècul nasal), s’ha d’utilitzar l’espècul més curt i ample, i introduir-lo a l’orifici nasal de la persona. |  | |
| Oftalmoscopi | Instrument utilitzat per examinar l’interior de l’ull. Consta d’un sistema de lents i miralls per visualitzar les estructures internes de l’ull. També té una font de llum amb diferents obertures per enfocar les diferents estructures de l’interior de l’ull. |  | |
| Glucòmetre | Aparell que serveix per mesurar la glucèmia a la sang capil·lar. |  | |
| Termòmetre | Aparell destinat a la mesura de la temperatura corporal. | 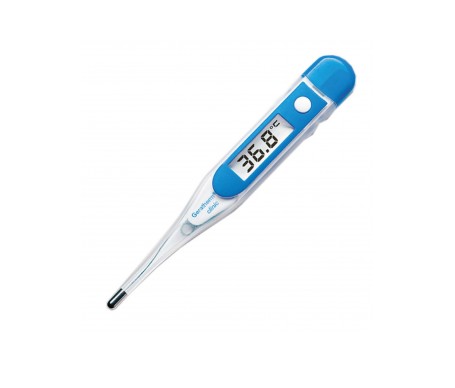 | |
| Espècul | Instrument destinat a eixamplar els orificis d’entrada de les cavitats naturals del cos i a mantenir separades les parets per facilitar-ne l’exploració. |  | |
| Espècul nasal | Instrument que està dotat amb dues valves i una llanterna i s’utilitza per visualitzar els cornets inferiors i mitjans. |  | |
| Espècul vaginal | Instrument que s’utilitza per visualitzar el canal vaginal i el coll uterí. Consta de dues valves i un mànec, podent ser de plàstic (d’un sol ús) o de metall (reutilitzables). |  | |
| Depressor lingual | Instrument utilitzat per a l’exploració de la cavitat bucal. Pot ser de fusta (d’un sol ús) o de metall (reutilitzables). |  | |
| Estetoscopi o fonendoscopi | Instrument emprat en l’exploració clínica per auscultar els sons que produeixen les diverses vísceres i els aparells de l’organisme, especialment el cardiocirculatori, el respiratori i el digestiu. Hi ha de tres tipus: acústic, magnètic i electrònic. El més utilitzat és l’acústic. Un estetoscopi consta d’un diafragma i una campana que és la part que està en contacte amb el cos, uns tubs per on es condueixen els sons i els conductes biaurals angulats que dirigeixen les olives, que són les parts que s’adapten a les orelles. | 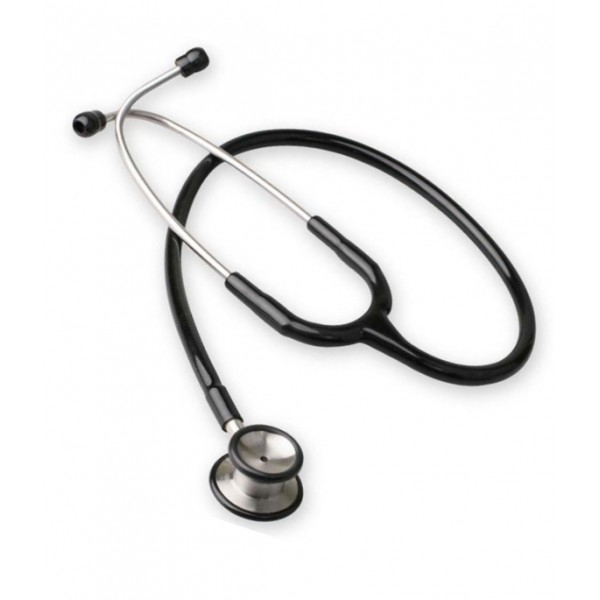 | |
| Diapasó | Instrument que s’utilitza en l’exploració neurològica per avaluar la funció auditiva. Per activar-lo se subjecta per la base i es pinça o colpeja les puntes, així genera un so lleu i continu. |  | |
| Martell de reflexos | Instrument en forma de martell que s’utilitza per a l’exploració dels reflexos en general. |  | |
| Endoscopi | Aparell que s’utilitza per a l’exploració de cavitats internes (estómac, intestí…). |  | |
| Laringoscopi | Instrument tubular rígid que s’utilitza per observar la laringe. També s’utilitza per a la intubació endotraqueal. Consta de dues parts: un mànec i unes pales amb una bombeta dissenyades per arribar al principi de la laringe. |  | |
| Pulsioxímetre | Aparell utilitzat per mesurar la saturació d’oxigen. Són uns sensors que detecten el canvi de color de la sang arterial quan arriba al punt de mesura. Aquests punts són els dits de mans o peus, o la part superior o el lòbul de l’orella. |  | |
| Doppler | Són estetoscopis d’ultrasons que detecten el flux sanguini. Per utilitzar-lo s’ha d’aplicar un gel sobre la superfície de la pell de la persona i fer una ecografia. Entre altres usos, s’utilitza per mesurar pressions sanguínies sistòliques que són difícils d’auscultar; mesurar el pols quan és dèbil, auscultar la activitat cardíaca fetal o localitzar vasos sanguinis. | 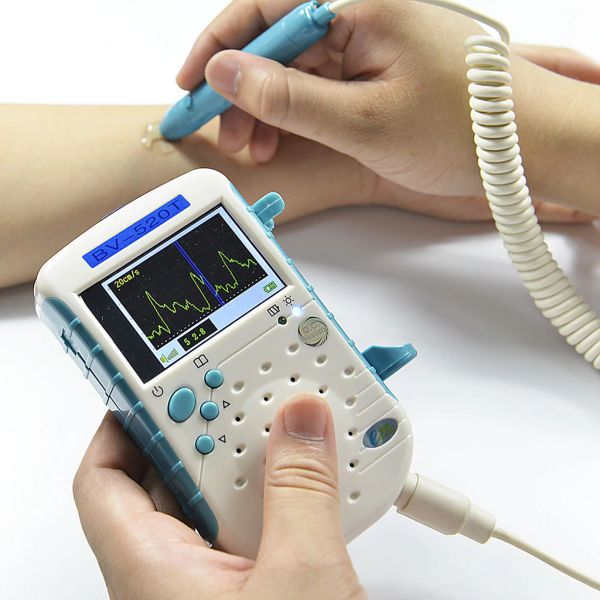 | |
| Goniòmetre | És un instrument que consta de dos braços amb un transportador. S’utilitza per mesurar el grau de flexió i extensió de les articulacions. Es col·loca el centre del transportador en l’articulació i s’alineen els braços, fent una lectura directa sobre el transportador. |  |
Posicions anatòmiques precises per l’exploració mèdica
En la majoria dels casos, l’exploració mèdica es porta a terme en la posició de decúbit supí o en sedestació. Les altres posicions s’utilitzen per a exploracions específiques. Depenent de la part del cos que es vol explorar es poden utilitzar diferents posicions anatòmiques, com ara:
- Posició de decúbit supí
- Posició de decúbit lateral (esquerre o dret)
- Posició decúbit pron
- Posició de Fowler
- Posició ginecològica
- Posició de litotomia dorsal
- Posició de Sims o semiprona
- Posició de Trendelenburg
- Posició anti-Trendelenburg o Morestin
- Posició genupectoral
- Posició de Kraske o Jacknnite
- Posició de Roser
- Posició raquídia
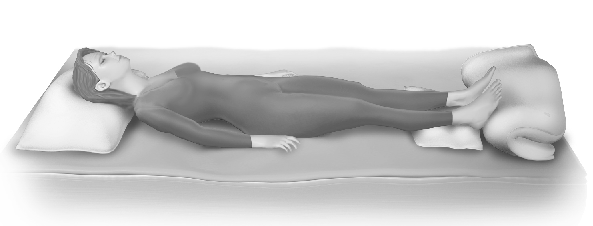
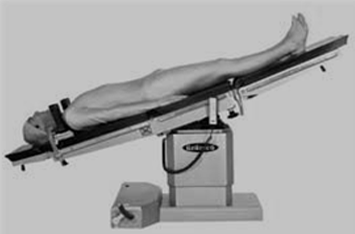
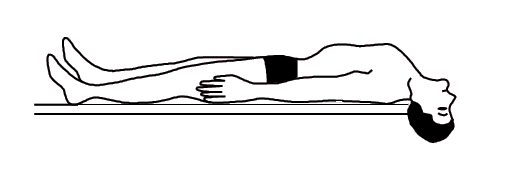
Posició de decúbit supí
En la posició de decúbit supí el dors de l’usuari està en contacte amb el pla horitzontal, sobre la seva esquena, amb les cames juntes i estirades i els braços pegats al cos i estirats (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Exploració de tòrax i abdomen.
- Exploració d’extremitats.
- Normalment és la postura en la qual l’usuari es troba al llit. Dins d’un pla de canvis posturals.
- Intervencions de mama, axil·lars, extremitat superior o mà, tòrax i abdomen.
Posició de decúbit lateral (esquerre o dret)
En la posició de decúbit lateral l’usuari descansa sobre un dels costats del seu cos (esquerre o dret), amb l’esquena recta i el cap de costat sobre un coixí. El braç inferior està flexionat amb l’avantbraç paral·lel al cap. El braç superior està flexionat i recolzat sobre el cos, el llit o un coixí. L’extremitat inferior, amb el genoll lleugerament flexionat cap enrere i l’extremitat superior flexionada a l’alçada del maluc i el genoll (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Dins d’un pla de canvis posturals.
- En la higiene d’un usuari enllitat.
- Per fer massatges a un usuari enllitat.
- En fisioteràpia respiratòria.
- Per auscultació de sorolls cardíacs.
- Per administrar ènemes (decúbit lateral esquerre).
- En cirurgia, per accedir a l’hemitòrax, ronyó o zona retroperineal del costat inferior.
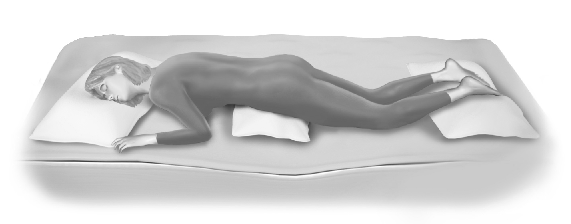
Posició de decúbit pron
En la posició de decúbit pron, el pit i el ventre de la persona estan en contacte amb el pla horitzontal. El cap de costat a esquerra o dreta i els braços estesos al llarg del cos (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Dins d’un pla de canvis posturals.
- Per examinar l’esquena.
- Per donar massatges.
- Cirurgia de la zona dorsal.
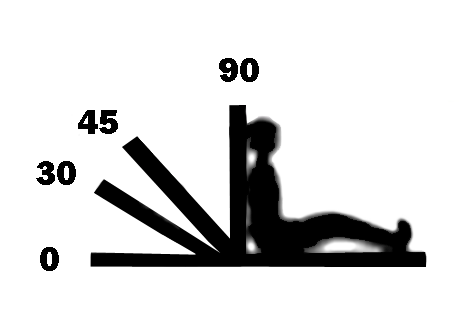
Posició de Fowler
En la posició de Fowler la persona està semiasseguda al llit amb el capçal elevat 45º, amb els genolls flexionats (vegeu la figura). També pot estar en semi-Fowler (30º) o Fowler elevat (90º). Aquesta posició s’utilitza en els següents casos:
- Exploració de cap, ulls, nas, boca, oïda, coll i tòrax.
- Per dinar, llegir…
- Quan l’usuari presenta problemes respiratoris o cardíacs.
- Cirurgia: muscle, mama, otorinolaringologia, neurocirurgia.
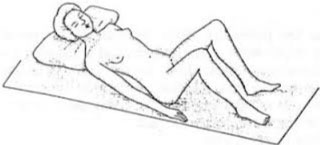
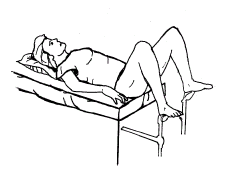
Posició ginecològica
En la posició ginecològica, la persona usuària està en decúbit supí amb les cames separades, els genolls flexionats i les plantes dels peus recolzats al llit, amb els braços estirats al llarg del cos (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Exploració ginecològica de la dona.
- Rentat de genitals.
- Sondatge vesical.
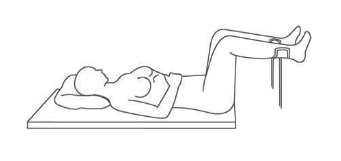
Posició de litotomia dorsal
En la posició de litotomia dorsal, la persona usuària està en decúbit supí amb les cames separades, els genolls flexionats i les natges a la vora de la llitera ginecològica o taula quirúrgica, i les plantes dels peus recolzats als estreps de la taula o llitera, amb els braços estirats al llarg del cos (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Exploració ginecològica de la dona.
- Exploració de l’aparell genitourinari en homes i dones.
- En cirurgia: parts, intervencions ginecològiques, intervencions urològiques, intervencions rectals…
Posició de Sims o semiprona
En la posició de Sims, l’usuari està en una posició intermèdia entre la posició de decúbit pron i la posició de decúbit lateral. L’usuari es troba en decúbit lateral, amb el braç inferior estès per darrere del cos, el braç superior flexionat pel colze i la mà propera al seu cap. L’extremitat inferior semiflexionada a nivell del genoll i l’extremitat superior flexionada a l’alçada del maluc i genoll amb el cos lleugerament inclinat cap endavant (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Sims esquerre per a l’exploració endoscòpica del recte.
- Sims esquerre per a administració d’ènemes.
- Sims esquerre per mesurar la temperatura rectal.
- En persones inconscients, per evitar la broncoaspiració del vòmit. També s’anomena posició lateral de seguretat.
Posició de Trendelenburg
En la posició de Trendelenburg, l’usuari es troba en decúbit supí en un pla inclinat uns 45º respecte al terra. Els peus del llit estan elevats respecte al capçal, i per tant el cap i el tronc de la persona estan més avall que les seves extremitats inferiors (veure la figura). Aquesta posició s’utilitza en els següents casos:
- Fisioteràpia respiratòria.
- En casos en què l’usuari necessita aport de sang al cervell: lipotímies, hipotensió arterial…
- Cirurgia de la pelvis.
Posició anti-Trendelemburg o Morestin
En la posició anti-Trendelenburg l’usuari es troba en decúbit supí en un pla inclinat uns 45º respecte al terra. El capçal del llit està elevat respecte al peu del llit, i per tant el cap i el tronc de la persona estan més amunt que les seves extremitats inferiors (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Dificultat respiratòria.
- Reflux gastroesofàgic.
- Per millorar el reg de les extremitats inferiors.
- Cirurgia de tiroide, otorinolaringologia, abdomen superior.
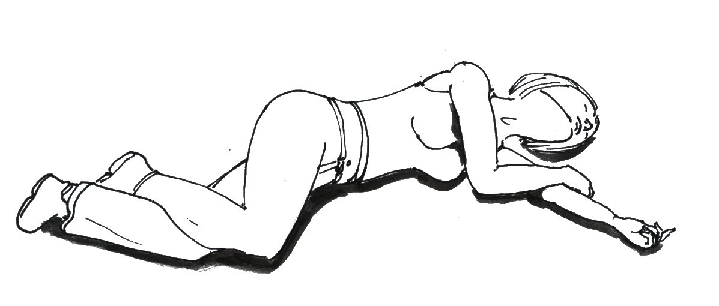
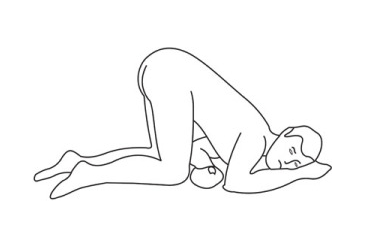
Posició genupectoral
En la posició genupectoral, l’usuari es col·loca agenollat, amb el tronc inclinat cap endavant, el cap de costat i recolzat sobre els braços. Els genolls es flexionen en angle recte (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Exploracions del recte.
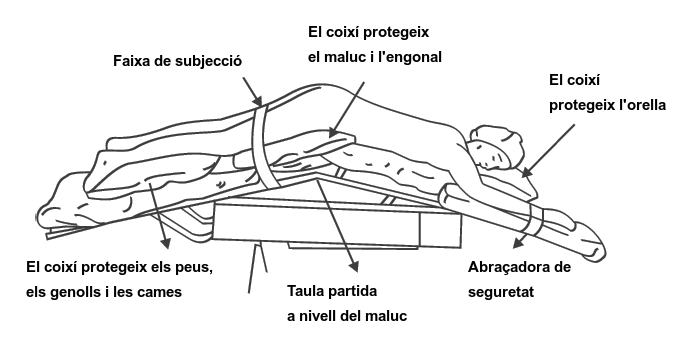
Posició de Kraske o Jacknnite
En la posició de Kraske, l’usuari es troba en decúbit pron amb els malucs elevats respecte a la resta del cos. El cap de costat i els braços amb els colzes flexionats i els palmells cap avall fent de suport del cap (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Cirurgia d’hemorroides.
Posició de Roser
En la posició de Roser, l’usuari es troba en decúbit supí amb les espatlles a la vora superior del llit i el coll en hiperextensió. També s’anomena posició de Proetz (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Exploració de la faringe. Intubació endotraqueal
- Rentat de cabell
- Cirurgia
- Administració de medicament per les fosses nasals
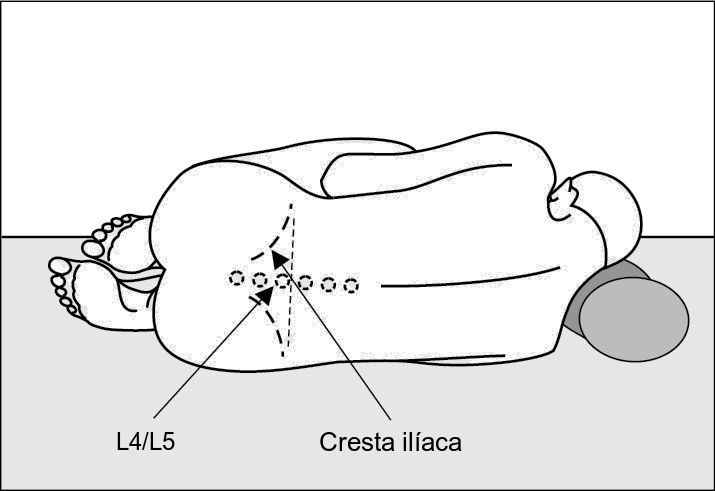
Posició raquídia
En la posició raquídia, l’usuari està col·locat en decúbit lateral, amb l’esquena alineada a la vora del llit, els genolls flexionats cap a l’abdomen i el mentó contra el pit (vegeu la figura). Aquesta posició s’utilitza en els següents casos:
- Punció lumbar a nivell de L3-L4 i L4-L5
Exploracions complementàries
Una vegada realitzades l’anamnesi i l’exploració física, el metge pot sol·licitar una sèrie de proves complementàries per confirmar o descartar un diagnòstic. Aquestes exploracions complementàries poden ser proves de laboratori, proves de diagnòstic per la imatge o proves funcionals.
Proves de laboratori
Sovint és necessari l’obtenció de mostres d’una persona per després analitzar-les en un laboratori per establir el diagnòstic definitiu de la malaltia. Depenent del tipus de prova i del tipus de mostra, es poden obtenir en l’habitació del centre sanitari, en el domicili de l’usuari o en el mateix laboratori. Les proves de laboratori més habituals són:
- Anàlisi de sang
- Anàlisi d’orina
- Anàlisi de femta
- Anàlisi d’esput
- Anàlisi d’exsudats
- Anàlisi de líquid seminal
- Anàlisi micològica
Anàlisi de sang
Consisteix en l’extracció de sang de la persona per conèixer la seva composició. El metge o la metgessa és qui determina quins són els components que s’han d’analitzar en funció dels signes i símptomes que presenta la persona usuària. Les anàlisis de sang ajuden a confirmar o descartar malalties, veure l’evolució d’una malaltia en concret o controlar l’estat de salut de la persona.
Les anàlisis de sang serveixen per detectar diferents problemes de salut, com en els següents casos:
- Diagnòstic precoç de malalties en grups de població. Per exemple, les campanyes de detecció d’hiperglucèmia en persones sanes.
- Confirmació de sospita diagnòstica: per exemple, la realització d’un hemograma en una persona amb sospita d’anèmia.
- Control d’una malaltia: per exemple, el control de colesterol en sang.
- Control de l’estat de salut: per exemple, el control de salut anual en una empresa.
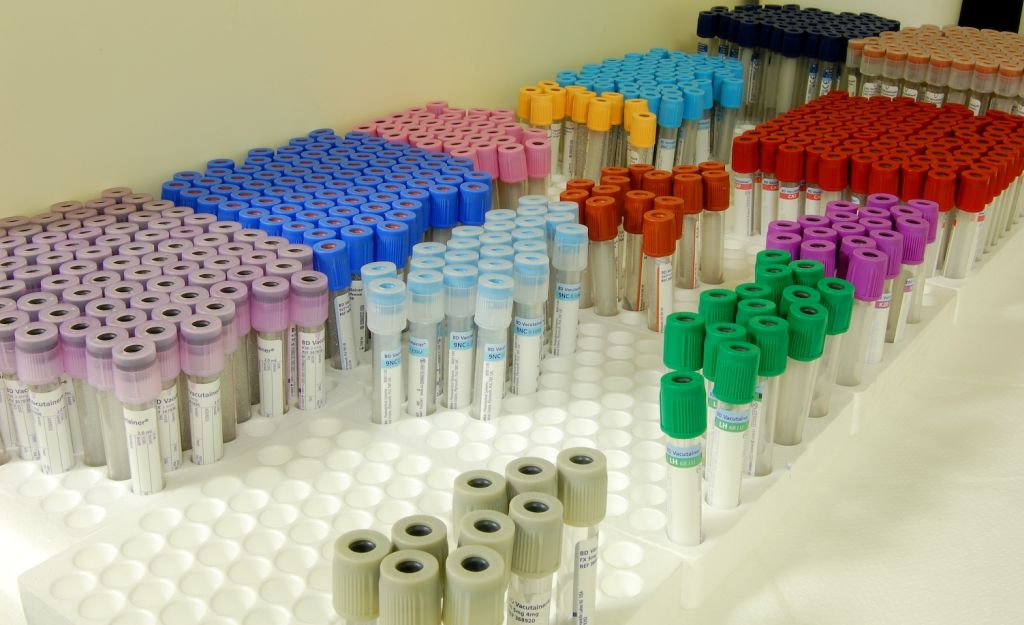
Els paràmetres més sol·licitats de les anàlisis de sang solen ser l’hemograma, les proves de coagulació sanguínia, la bioquímica sanguínia, les concentracions de determinats ions minerals, els nivells de determinades hormones i la determinació de la presència d’antígens i anticossos (vegeu la figura).
També es fan determinacions sanguínies per estudiar malalties concretes o lesions en determinats òrgans com per exemple:
- Proves hepàtiques
- Proves de la funció renal
- Estudi de la diabetis
- Estudi de la hipertensió
- Estudi d’anèmia
- Estudi de la tiroide
- Estudi de l’osteoporosi
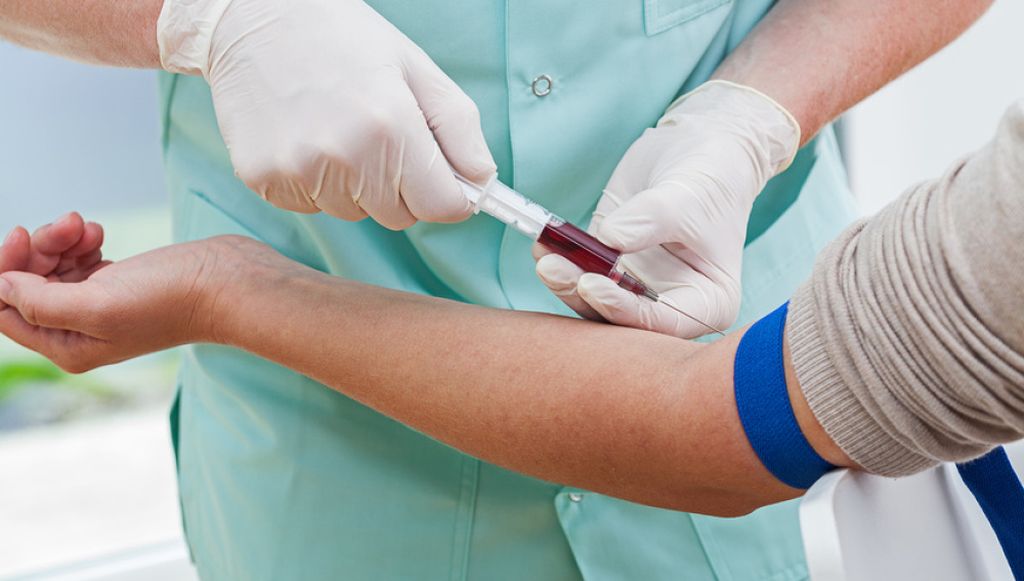
Per fer aquesta prova, el professional sanitari fa una punció a la vena de la persona usuària i emplena els tubs adequats per a cada tipus d’anàlisi (vegeu la figura).
Per a l’obtenció de la mostra s’han de seguir els següents passos:
- Col·locar un compressor al braç: és una goma per facilitar la visualització de la vena.
- Netejar la zona de punció amb un antisèptic.
- Punxar i extreure la sang.
Els principals riscos d’aquesta tècnica són la possibilitat que l’usuari es maregi o l’aparició d’hematomes a la zona de punció.
Sovint la persona usuària ha d’anar en dejú a fer-se l’extracció, per això se solen fer al matí.
Anàlisi d’orina
Consisteix en l’estudi de l’orina de la persona. S’analitzen diversos paràmetres, com el color, l’aspecte, l’olor o el pH; també s’observa si hi ha substàncies que no hi haurien de ser, com sang, proteïnes, glucosa, cetones, cristalls o bacteris. Normalment es fa per veure si hi ha infecció de les vies urinàries, problemes renals o diabetis.
La millor mostra per fer el sediment d’orina i l’urinocultiu per a anàlisis microbiològiques és l’orina de primera hora del matí o una mostra recent, recollida en condicions d’asèpsia en un flascó estèril.
El material necessari per obtenir la mostra és:
- Gases estèrils
- Sabó i aigua
- Recipient estèril
Per a l’obtenció de la mostra d’orina de micció es diferencia el procés de recollida segons el sexe:
- En el cas de les dones:
- La persona usuària s’ha de rentar les mans amb aigua i sabó.
- S’ha de rentar la vulva de davant cap endarrere, esbandir amb aigua i assecar.
- Separar els llavis majors i menors amb els dits.
- Recollir l’orina en un recipient estèril rebutjant el primer raig.
- En el cas dels homes:
- La persona usuària s’ha de rentar les mans amb aigua i sabó.
- Retirar el prepuci. Rentar el gland amb aigua i sabó i esbandir amb aigua i assecar.
- Recollir l’orina en un recipient estèril rebutjant el primer raig.
En el cas de recollida d’orina de 24 hores s’ha de fixar una hora per començar i acabar la recollida, per exemple des de les 8 del matí d’un dia fins a les 8 del matí de l’endemà. La primera micció s’ha de llençar i s’ha de tenir la precaució de guardar el recipient en un lloc fresc. S’utilitza un recipient especial d’orina de 24 h.
Anàlisi de femta
Consisteix en l’estudi de les deposicions. Normalment, la recollida d’aquestes mostres es fa al domicili de la persona usuària amb unes instruccions molt concretes. Es determina la presència de determinats paràsits, sang o bacteris.
El material necessari per obtenir la mostra és:
- Recipient estèril de boca ampla i tancament hermètic
- Pots MIF per a estudi parasitològic
- Cinta adhesiva transparent
- Portaobjectes de vidre
- Depressor lingual
L’obtenció de la mostra dependrà del que es vulgui analitzar:
- Recerca de paràsits a la femta: s’utilitzarà la cinta de Graham per detectar la presència del paràsit Enterobius vermicularis. La recollida de la mostra s’ha de realitzar al matí, abans de rentar-se i anar al lavabo. S’ha d’agafar un tros de cinta adhesiva transparent i enganxar-lo als marges de l’orifici anal i pressionar amb el depressor. Després s’ha d’enganxar al portaobjectes de vidre i introduir-lo en el recipient estèril. Cal fer la presa de la mostra durant tres dies consecutius i portar-les al laboratori.
- Mostra de femta (MIF): s’ha de recollir femta recent de la mida d’un cigró en el pot gran de MIF. A continuació s’ha de buidar el contingut del tub petit en el recipient i homogeneïtzar la mostra. S’ha de guardar a temperatura ambient i portar al laboratori.
- Coprocultiu: s’utilitza per a la detecció de sang oculta a la femta, bacteris com l’Helicobacter pilori o virus com Rotavirus o Adenovirus. En general s’ha de recollir femta recent de la mida d’una nou i col·locar-la en un recipient estèril.
Les principals recomanacions que cal tenir en compte per recollir la mostra de femta són:
Ús de la cinta de Graham
Cal tenir la precaució que la cinta adhesiva:
- No envolti totalment el portaobjectes.
- No presenti restes fecals.
- Sigui transparent.
- No estigui arrugada
En cas de recollir la mostra en nens se sol utilitzar un escovilló amb medi de transport.
- Dipositar la mostra en el recipient adequat.
- Si hi ha, seleccionar la part de la femta que contingui sang, moc o pus, i recollir-la amb una espàtula de fusta.
- El volum de femtes líquides ha d’ésser d’entre 5 i 10 ml.
- Si la mostra no es porta immediatament al laboratori cal guardar-la en la nevera.
- No s’ha d’utilitzar paper higiènic per a la recollida de la mostra.
- No s’ha de contaminar la mostra amb orina.
- No són adequats els recipients completament plens, mal tancats o que vessin.
- La mostra no s’ha d’embolicar en paper d’alumini.
Anàlisi d’esput
L’anàlisi de l’esput s’utilitza per buscar els organismes que causen infeccions en el tracte respiratori inferior. L’esput no és la mostra més representativa per donar un diagnòstic correcte, però és la més fàcil i més ràpida d’obtenir i aïllar bacteris, fongs i micobacteris causants de la infecció pulmonar.
Un esput és una substància expel·lida amb la tos (a vegades deglutida) procedent de les vies respiratòries inferiors.
El material necessari per obtenir la mostra és un recipient estèril de boca ampla i tancament hermètic. Per a l’obtenció de la mostra:
- S’aconsella obtenir la mostra a primera hora del matí.
- Si la persona usuària porta dentadura postissa se l’ha de treure.
- Abans d’expectorar cal esbandir la boca amb aigua.
- Obtenir la mostra després d’una expectoració profunda (com expectorar).
- Cal evitar mostres contaminades per flora orofaríngia.
- La mostra s’ha d’obtenir abans de començar amb tractament antibiòtic.
- El volum de la mostra ha de ser entre 2 i 10 ml.
- La mostra s’ha de conservar en nevera si no es porta immediatament a analitzar.
Es considera que la mostra és inadequada si la quantitat recollida és escassa o si la mostra presenta un alt contingut en saliva.
Expectorar és expulsar, mitjançant la tos, productes formats dins les vies respiratòries o als alvèols pulmonars. Si la persona usuària té problemes per expectorar espontàniament (amb la tos), es pot induir mitjançant nebulitzacions, drenatge postural o per fisioteràpia respiratòria.
Anàlisi d’exsudats
L’anàlisi d’exsudats s’utilitza per buscar els organismes que causen infeccions en el tracte respiratori superior, conducte auditiu…
Un exsudat és l’humor més o menys fluid que surt d’una cèl·lula, d’un vas o d’un capil·lar per extravasació en els processos de tipus inflamatori.
Entre les mostres d’exsudats del tracte respiratori que s’analitzen amb més freqüència es troben:
- L’exsudat faringi: per al diagnòstic d’infeccions causades per estreptococs. Durant la recollida de la mostra s’ha d’evitar tocar la mucosa oral, la llengua, les dents i la campaneta.
- L’exsudat de la cavitat oral: per al diagnòstic de fongs.
- L’exsudat nasal: per veure si la persona usuària és portadora de l’estafilococ aureus. Per obtenir la mostra cal introduir el mateix escovilló pels dos forats nasals.
- La saliva: per al diagnòstic de parotiditis (galteres). Per obtenir la mostra cal fer una neteja prèvia de la cavitat oral amb aigua i després recollir la saliva en el recipient.
El material necessari per obtenir les mostres és un escovilló amb medi de transport per cultiu o un recipient estèril de boca ampla.
Uns altres tipus d’exsudats que es poden recollir per a la seva anàlisi són:
Si no s’envien les mostres de seguida al laboratori s’han de guardar a la nevera.
- Exsudats òtics: per al diagnòstic d’otitis externa o abscessos.
- Exsudat conjuntival: per al diagnòstic de conjuntivitis bacteriana.
- Exsudat o pus de ferides o úlceres.
- Exsudats del tracte genital femení: per al diagnòstic de vaginitis, detecció d’herpes virus o sospita de bacteris.
- Exsudats del tracte genital masculí: per al diagnòstic de gonococ i Chlamydia.
Anàlisi de líquid seminal
Consisteix en l’estudi del semen d’un home. Normalment la recollida d’aquestes mostres es fa al domicili de la persona usuària amb unes instruccions molt concretes. S’utilitza per diagnosticar prostatitis, en estudis d’esterilitat i en controls postvasectomia.
Un abscés és una acumulació delimitada de pus en un teixit orgànic.
El material necessari per obtenir la mostra és un recipient estèril de boca ampla i tancament hermètic.
Per obtenir la mostra s’han de seguir els següents passos:
- Cal mantenir tres dies d’abstinència sexual.
- Cal rentar i esbandir bé els genitals.
- Obtenir el semen per masturbació.
- Recollir en recipient estèril (no es pot utilitzar un preservatiu).
- Portar la mostra al laboratori.
Anàlisi micològica
Aquestes proves es realitzen per al diagnòstic de micosis superficials com candidiasis o dermatitis seborreica. El tipus de mostres més freqüents són ungles, cabells o escates de pell, però també es pot demanar un estudi micològic d’altres mostres, com per exemple del tracte respiratori.
El material necessari per obtenir la mostra és un recipient estèril de boca ampla i tancament hermètic. S’ha de recollir la màxima quantitat possible de mostra i mantenir-la a temperatura ambient.
Diagnòstic per la imatge
El diagnòstic per la imatge són una sèrie de tècniques que s’utilitzen per observar l’interior del cos. Aquestes tècniques ajuden a confirmar o descartar malalties, observar l’evolució d’una malaltia o realitzar proves preoperatòries.
Aquestes tècniques (excepte l’ecografia i l’endoscòpia) utilitzen radiació ionitzant, que pot alterar les cèl·lules i els teixits del cos. La dosi de radiació és acumulativa, és a dir, no desapareix del cos, i és per aquest motiu que no es pot abusar d’aquest tipus de proves. Només es faran quan sigui estrictament necessari des d’un punt de vista mèdic.
Entre els diferents tipus de proves diagnòstiques es troben les següents:
- Radiografia
- Radiologia contrastada
- Ecografia
- Mamografia
- Tomografia computada (TC)
- Ressonància magnètica (RM)
- Gammagrafia/Spect
- Tomografia per emissió de positrons (PET)
- Endoscòpia
Radiografia
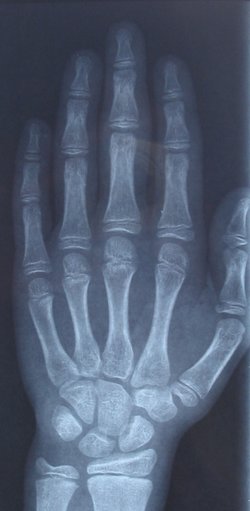
Una radiografia és una prova diagnòstica que utilitza els raigs X per veure l’interior del cos. Sobretot s’utilitza per examinar ossos i pulmons.
La zona del cos a irradiar es col·loca davant d’una placa o pel·lícula. Quan s’irradia una zona del cos, aquestes radiacions passen a través amb diferent intensitat, depenent de la densitat de la zona. Les estructures més denses, com els ossos, es veuen de color blanc, l’aire de color negre, i la resta d’estructures en diferents tonalitats de grisos en funció de la seva densitat (vegeu la figura).
Les seves principals utilitats són el diagnòstic de fractures d’ossos, càries, pedres al ronyó o pneumònies.
Els raigs X són radiacions ionitzants que traspassen la matèria.
Per a la realització d’una radiografia, la persona usuària s’ha de col·locar entre la font de raigs X i el detector. La posició dependrà de la zona del cos a irradiar. És convenient tenir la zona sense roba, i no es pot portar cap objecte metàl·lic. En el moment d’efectuar la radiografia cal estar completament quiet i no respirar. Cal tenir especial precaució en nens, adolescents i dones embarassades.
Radiologia contrastada
La radiologia contrastada combina la utilització d’una pantalla de fluorescència amb raigs X i unes substàncies opaques a aquests raigs anomenades medi de contrast. El medi de contrast s’introdueix al cos per diverses vies: injecció, ingestió, lavativa… S’utilitza per estudiar la forma i el funcionament de diferents estructures del cos, permetent així la detecció de diferents malalties com úlceres, pedres o tumors.
Com es fa una radiografia?
El següent vídeo explica com es fa una radiografia: blausen.com/es/video/rayos-x/.
Per a la realització d’una radiografia de contrast, la persona usuària s’ha de despullar i posar-se una bata, tampoc es pot portar cap objecte metàl·lic. Després s’administra el contrast i s’obtenen les diferents radiografies. S’ha d’indicar a la persona la posició en què s’ha de col·locar, pot ser dempeus o ajaguda a la taula, i ha d’estar immòbil durant la captació de les imatges per evitar que quedin borroses. La durada d’aquestes proves sol ser entre 20 i 30 minuts, excepte el trànsit intestinal, que pot ser de fins a 2 hores.
Un dels principals inconvenients d’aquestes proves és el sabor i la consistència del líquid de contrast quan és ingerit, ja que pot resultar desagradable. Les taules on es realitzen aquestes proves són dures i fredes.
La majoria d’aquestes proves requereixen dejú previ, d’unes 6 hores depenent de la prova. No s’hauria de fumar durant aquest període.
Es poden recollir diferents mostres per fer diferents tipus d’anàlisis, com per exemple: líquid articular, contingut gàstric o duodenal, vòmit… Les mostres es classifiquen segons el sistema o part del cos que s’estudia:
a. Aparell digestiu: permet observar diferents malalties, com úlceres, tumors benignes, tumors malignes, processos inflamatoris, alteracions del moviment, hèrnies, obstruccions i fístules.
- Trànsit esofagogastroduodenal (TEGD): per estudiar el tracte gastrointestinal superior: faringe, esòfag, estómac i duodè. Trànsit intestinal (TIN): per estudiar tot l’intestí.
- Ènema opac (EO): per estudiar el tracte gastrointestinal inferior, intestí gros. També pot incloure el tram final de l’intestí prim.
b. Aparell renal: permet quantificar la funcionalitat dels ronyons i observar la presència de càlculs renals (pedres), tumors benignes, tumors malignes, processos inflamatoris, processos infecciosos, obstruccions, malformacions i fer avaluacions postquirúrgiques. Hi ha diferents tipus:
- Urografia endovenosa (UIV) o pielografia endovenosa: per estudiar els ronyons, els urèters, la bufeta i la uretra.
- Cistouretrografia miccional seriada (CUMS): per estudiar la uretra i la bufeta.
c. Sistema reproductor femení: s’utilitza per a l’estudi de situacions d’infertilitat.
- Histerosalpingografia (HSG): per estudiar la permeabilitat de l’úter i les trompes de Fal·lopi.
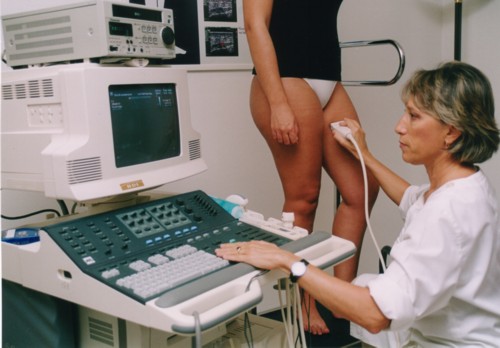
Ecografia
Una ecografia és una tècnica que fa servir ultrasons per obtenir imatges del cos. En incidir els ultrasons sobre els diferents teixits del cos es produeix un eco que la màquina transforma en imatges. La prova consisteix a aplicar una sonda impregnada en un gel que el metge va movent sobre la pell de la persona depenent de la zona que es vol explorar. Aquesta sonda emet i recull ultrasons que es tradueixen en imatges que es veuen en una pantalla.
Entre els seus avantatges respecte a altres tècniques destaca que és còmoda per a la persona, innòcua i barata; a més, es tracta d’una prova en temps real i que, per tant, permet observar al moment els moviments dels teixits, els òrgans interns, veure la sang circulant o els moviments dels intestins.
L’aplicació més coneguda és el seguiment de l’embaràs, encara que s’utilitza en moltes altres situacions, com per exemple l’estudi de la vesícula, el fetge, els ronyons, la pròstata, la tiroide, estudi de les mames…
Quan aquesta tècnica es fa servir per explorar els vasos sanguinis s’anomena ecografia Doppler (vegeu la figura).
Mamografia
Una mamografia és una radiografia d’alta definició de la mama en la qual s’utilitzen raigs X a dosis molt baixes.
Per fer una mamografia la persona sol estar dempeus, es col·loca una mama en una safata i es comprimeix per poder extreure les millors imatges. Es fan dues radiografies a cada mama en diferents angles. La persona no pot portar cap objecte metàl·lic i ha d’estar completament quieta i no respirar.
Cal informar al metge o metgessa si la persona usuària:
- Està embarassada o creu que pot estar-ho.
- Està donant el pit.
- Està operada o ha rebut un cop important al pit.
- Porta una pròtesi de pit.
En aquests casos caldrà valorar la idoneïtat de l’exploració o adaptar la tècnica.
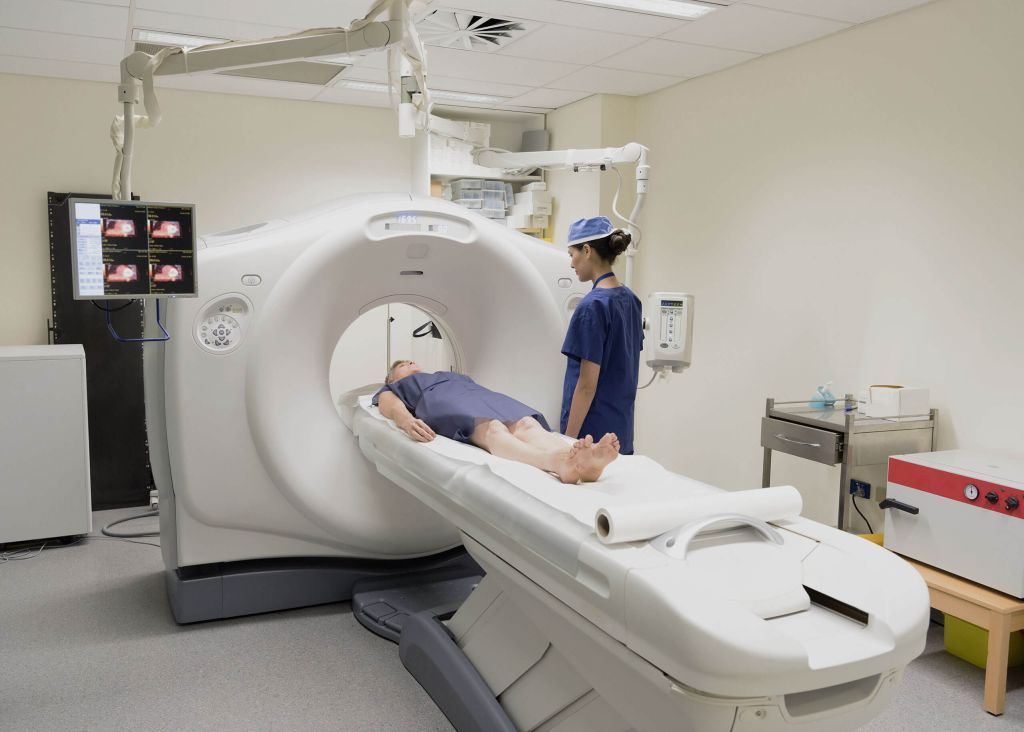
Tomografia computada (TC)
La tomografia computada és una prova que es fa amb una màquina que consta d’una taula que es va movent amunt i avall. Dins de la màquina hi ha un tub de raigs X que va girant i fa radiografies de totes les parts dels cos (vegeu la figura). Un ordinador s’encarrega d’ajuntar totes les imatges generades per mostrar les estructures de l’interior del cos.
Les exploracions més freqüents són les del sistema nerviós central, el tòrax i l’abdomen. S’utilitza per al diagnòstic de malalties cardiovasculars, infeccions, traumatismes, trastorns musculoesquelètics i càncer.
Per fer aquesta prova, la persona usuària s’ha d’estirar a la taula i aquesta es desplaça amunt i avall a través del tub de raigs X. Pot ser necessària l’administració d’un medi de contrast que s’introdueix al cos per diverses vies: injecció, ingestió, lavativa… En aquests casos, normalment s’ha d’estar en dejú sis hores abans.
Cal informar el metge o metgessa si la persona usuària:
- Està embarassada o creu que pot estar-ho.
- Està donant el pit.
- Pot tenir al·lèrgia al contrast.
- Pateix malalties del cor, dels ronyons, de la tiroide, diabetis o asma.
- Pren algun medicament.
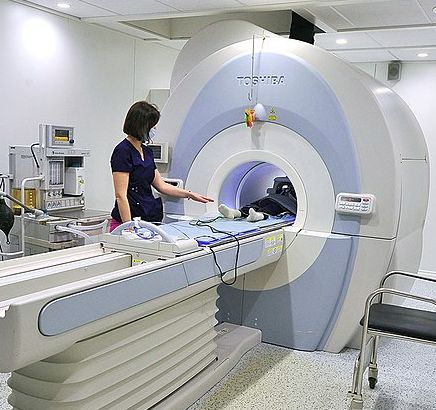
Ressonància magnètica (RM)
La ressonància magnètica és una prova que es fa amb una màquina que consta d’una taula que es va movent amunt i avall per l’interior de l’aparell. S’utilitza un potent imant i ones de ràdio per visualitzar les diferents estructures del cos (vegeu la figura). Un ordinador s’encarrega de convertir els senyals de camp magnètic que reboten al cos en imatges.
Com es fa un TAC?
El següent vídeo explica com es fa un TAC: bit.ly/32yt3j7
Les exploracions més freqüents són les del sistema nerviós central i el sistema musculoesquelètic. S’utilitza per al diagnòstic d’una gran varietat d’afeccions, com ruptures de lligaments o tumors.
Per fer aquesta prova, la persona usuària s’ha d’estirar a la taula i aquesta entra a l’interior de l’aparell. Cal estar immòbil i en alguns casos pot ser necessària l’administració d’un contrast que s’introdueix al cos per via intravenosa. La durada de la prova és de 20 a 40 minuts.
Cal informar el metge o metgessa si la persona usuària:
Abans de la realització de la prova, la persona s’ha de treure les pròtesis dentals, penjolls, pírcings, rellotges o altres joies, maquillatge o esmalt d’ungles.
- Està embarassada o creu que pot estar-ho.
- Porta marcapassos.
- Porta qualsevol tipus de pròtesis metàl·liques o elements ferromagnètics.
- Està donant el pit.
- Pot tenir al·lèrgia al contrast.
- Pateix insuficiència renal greu.
- Té el fetge trasplantat.
- Ha estat intervingut.
- Pateix claustrofòbia.
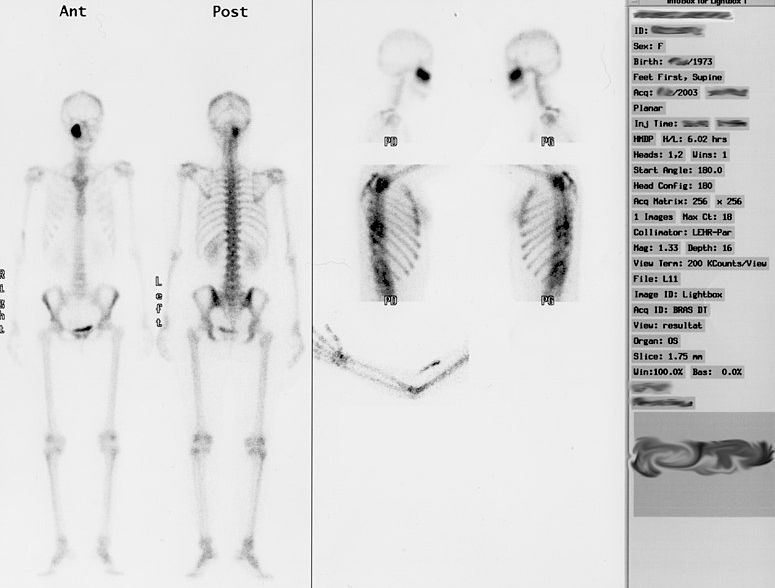
Gammagrafia o SPECT
La gammagrafia és una prova en la qual s’utilitza un radiofàrmac que s’introdueix dins l’organisme per via intravenosa i arriba a l’òrgan que es vol explorar. Aleshores la radiació que emet és captada per una càmera especial (gammacàmera) que produeix imatges funcionals i moleculars. Es poden veure en temps real com es mouen els òrgans i teixits, i veure els canvis que es produeixen a nivell molecular. La dosi de radiació és molt petita, igual o inferior a altres proves de radiologia.
Com es fa una ressonància magnètica?
El següent vídeo explica el funcionament de la ressonància magnètica: bit.ly/2VZnDeJ
Les exploracions més freqüents són les dels ossos, el cor, els ronyons, les tiroides, els pulmons i el cervell. Els usos més comuns són la gammagrafia d’ossos i la gammagrafia de tiroide (vegeu la figura).
Cal informar el metge o la metgessa si la persona usuària:
- Està embarassada o creu que pot estar-ho.
- Està donant el pit.
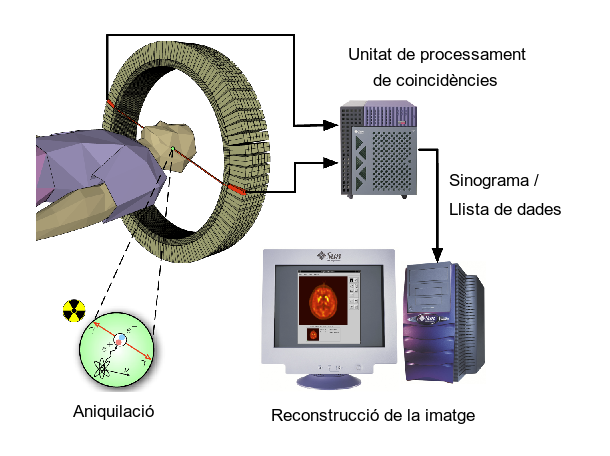
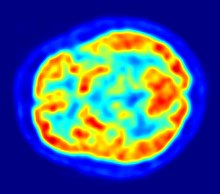
Tomografia per emissió de positrons (PET)
La tomografia per emissió de positrons, coneguda com PET, és una prova que utilitza radiofàrmacs per via intravenosa que permeten mesurar l’activitat metabòlica dels diferents teixits del cos. S’utilitzen en concentracions molt petites i per tant la dosi de radiació també és petita (vegeu la figura).
Com es fa un escaneig ossi?
El següent vídeo explica com es fa un escaneig ossi: bit.ly/2J82p9m
S’utilitza per al diagnòstic i seguiment de malalties oncològiques, neurològiques i cardiovasculars (vegeu la figura).
Aniquilació de partícules
En xocar un positró del radiofàrmac i un electró de l’usuari es produeix l’aniquilació d’ambdós, produint fotons de rajos gamma, que és allò que detecta l’aparell conformant les imatges.
Per a la realització de la prova cal estar en dejú sis hores abans i cal avisar el metge si la persona usuària:
- Està embarassada o creu que pot estar-ho.
- Està donant el pit.
- Té diabetis.
Endoscòpia
L’endoscòpia és un procediment que permet visualitzar, diagnosticar i tractar determinades zones del tub digestiu i de les vies respiratòries mitjançant un aparell anomenat fibroendoscopi.
Un fibroendoscopi és un aparell format per un tub llarg i flexible, que en la punta té una càmera que permet veure les imatges en una pantalla.
L’endoscòpia digestiva consta de diferents procediments que permeten visualitzar, diagnosticar i tractar malalties i lesions sense la necessitat de fer una cirurgia més complicada. Els diferents procediments són:
- Endoscòpia digestiva alta o gastroscòpia
- Colonoscòpia
- Colangiopancreaticografia retrògrada endoscòpica (CPRE)
- Ecoendoscòpia o ultrasonografia endoscòpica (ECO o USE)
- Càpsula endoscòpica
L’endoscòpia digestiva alta o gastroscòpia serveix per explorar l’esòfag, l’estómac i el duodè. Les seves aplicacions més comunes són:
- Conèixer les causes d’hemorràgies o molèsties digestives (dolor d’estómac, acidesa, dificultat per empassar).
- Detectar diferents lesions (pòlips, tumors, úlceres).
- Extreure cossos estranys (espines o ossos, monedes, piles o peces de joguines petites…).
- Prendre mostres de teixit (biòpsia) per analitzar.
- Fer els tractaments que siguin necessaris.
Per fer una endoscòpia, normalment s’administra anestèsia local al coll, i després s’introdueix el tub per la boca per explorar el tub digestiu. Cal estar en dejú sis hores abans. I caldrà avisar el metge si la persona usuària:
- Està embarassada o creu que pot estar-ho.
- Està donant el pit.
- Pren algun medicament anticoagulant o porta alguna pròtesi cardíaca.
La colonoscòpia serveix per explorar el còlon i el recte (vegeu la figura). Les seves aplicacions més comunes són:
- Conèixer les causes de dolor abdominal.
- Conèixer les causes de presència de sang a les deposicions, diarrees o estrenyiment continu.
- Prevenció de càncer de còlon.
- Prendre mostres de teixit (biòpsia).
- Extirpació de pòlips i tractament d’altres lesions.
Abans de fer la prova, la persona ha de prendre laxants i estar en dejú 6 hores. Normalment s’administra anestèsia o sedació i després s’introdueix el tub per l’anus per explorar el recte i el còlon:
- Si la prova es fa sense sedació es pot tenir sensació de ganes d’anar al lavabo i notar algunes molèsties a causa de la distensió abdominal. Aquestes molèsties desapareixeran quan s’eliminin els gasos del budell.
- Si la prova es fa amb anestèsia, el més probable és que la persona no s’adoni del procediment. És possible que noti alguna molèstia abdominal que desapareixerà quan expulsi l’aire del budell. Al cap d’una hora aproximadament es pot començar a beure líquids i a introduir els aliments sòlids.
- En alguns casos poden aparèixer efectes secundaris com mareig, distensió abdominal, dolor abdominal, hemorràgia, perforació o alteracions cardiorespiratòries.
Caldrà avisar el metge si la persona usuària:
- Està embarassada o creu que pot estar-ho.
- Està donant el pit.
- Pateix alguna malaltia cardíaca o respiratòria.
- Pren algun medicament anticoagulant.
- Porta alguna pròtesi.
La colangiopancreaticografia retrògrada endoscòpica (CPRE) serveix per explorar el duodè i els conductes biliars i pancreàtics. Les seves aplicacions més comunes són:
- Conèixer les causes de símptomes relacionats amb malalties de la vesícula biliar i del pàncrees.
- Tractament de les lesions.
- Extreure càlculs.
- Col·locar pròtesis.
- Extirpar pòlips.
- Fer drenatges.
Abans de fer la prova, la persona usuària ha d’estar en dejú 8 hores. Aquesta és una prova que combina l’endoscòpia amb la radiologia, s’aplica l’anestèsia i s’introdueix el tub per la boca. Una vegada el tub està a l’alçada del duodè es col·loca una sonda a través dels conductes biliars i pancreàtics, que injecta un contrast per fer l’estudi radiològic i aplicar el tractament. És una prova que es fa amb hospitalització ambulatòria. Després de la prova cal estar unes 6 hores en observació.
Abans de la realització de la prova la persona s’ha de treure les pròtesis dentals, penjolls, pírcings, rellotges o altres joies, maquillatge o esmalt d’ungles.
Caldrà avisar el metge si la persona usuària:
- Està embarassada o creu que pot estar-ho.
- Està donant el pit.
- Pateix alguna malaltia cardíaca o respiratòria
- Pren algun medicament anticoagulant.
- Porta alguna pròtesi.
- Pateix alguna malaltia o al·lèrgia a algun medicament o al contrast.
L’ecoendoscòpia o ultrasonografia endoscòpica (ECO o USE) serveix per explorar l’aparell digestiu i els òrgans del voltant. Les seves aplicacions més comunes són:
- Conèixer les causes de símptomes relacionats amb patologies del tub digestiu.
- Determinar l’estat d’un tumor.
- Conèixer l’estat de malalties relacionades amb la vesícula biliar i el pàncrees.
Abans de la prova, la persona usuària ha d’estar en dejú 8 hores. Aquesta és una prova que combina l’endoscòpia amb l’ecografia, s’aplica l’anestèsia i s’introdueix el tub per la boca o per l’anus, segons sigui ecoendoscòpia alta o baixa.
Caldrà avisar el metge si la persona usuària:
- Està embarassada o creu que pot estar-ho.
- Està donant el pit.
- Pateix alguna malaltia cardíaca o respiratòria.
- Pren algun medicament anticoagulant.
- Porta alguna pròtesi.
- Pateix alguna malaltia o al·lèrgia a algun medicament.
La càpsula endoscòpica serveix per explorar el tub digestiu. Les seves aplicacions més comunes són:
- Conèixer les causes de símptomes relacionats amb les malalties del tub digestiu.
- Hemorràgies.
- Malaltia de Crohn.
- Poliposi intestinal.
Abans de fer la prova, la persona ha d’estar en dejú 6 hores. Tres dies abans ha de fer una dieta específica i prendre laxants per buidar el budell. La càpsula endoscòpica és com una píndola d’uns dos centímetres que conté una microcàmera que envia les imatges a un dispositiu que es col·loca en la cintura (vegeu la figura). La persona se l’ha d’empassar i la càpsula capta imatges de tot l’aparell digestiu.
Una vegada s’ha empassat la càpsula, la persona usuària pot marxar de la consulta. Després de 6 hores ha de tornar a la consulta, on li trauran l’enregistrador d’imatges. Si passats 4 dies no s’ha eliminat la càpsula cal tornar al metge o metgessa.
Caldrà avisar el metge si la persona usuària:
- Està embarassada o creu que pot estar-ho.
- Està donant el pit.
- Pateix alguna malaltia cardíaca o respiratòria.
- Pren algun medicament anticoagulant.
- Porta alguna pròtesi.
- Pateix alguna malaltia o al·lèrgia a algun medicament o al contrast.
Proves funcionals
Les proves funcionals són una sèrie de tècniques que s’utilitzen per comprovar com funcionen diversos aparells o sistemes. Aquestes tècniques ajuden a confirmar o descartar malalties, veure l’evolució d’una malaltia en concret i per fer proves preoperatòries. Exemples de proves funcionals són:
- Electrocardiograma
- Holter
- Electroencefalograma
- Estudi electrofisiològic
- Estudi electromiogràfic
- Prova d’esforç cardiopulmonar o ergometria
- Espirometria simple
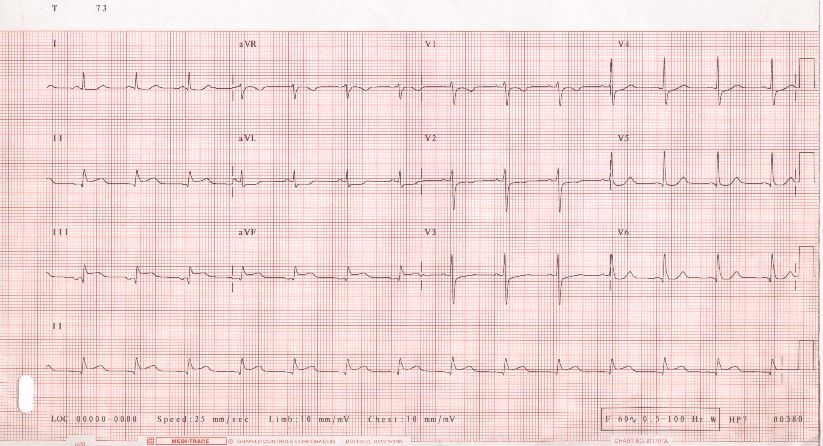
Electrocardiograma
L’electrocardiograma és una prova que registra l’activitat elèctrica del cor. Aquesta es registra sobre la superfície corporal de la persona i es tradueix en una representació gràfica on es poden veure les ones que representen els estímuls elèctrics a la superfície del cor. L’aparell que es fa servir s’anomena electrocardiògraf (vegeu la figura). L’electrocardiograma l’interpreta un metge en funció dels símptomes i la història clínica de la persona.
Les seves aplicacions més comunes són:
- Determinació de qualsevol dany al cor.
- Determinació d’efectes de medicacions i aparells sobre el cor.
- Detecció i analisi d’arítmies cardíaques, episodis aguts de malaltia coronària i l’infart de miocardi.
- Exploracions preoperatòries.
Per a la realització de la prova s’han d’enganxar els elèctrodes a la pell de la persona usuària en diferents parts del cos, normalment a turmells, canells i pit. De vegades cal netejar la zona on es col·loquen els elèctrodes o rasurar el pèl. Durant la prova, la persona ha d’estar immòbil, relaxada i amb un ritme respiratori normal. Potser se li demani que aguanti la respiració uns segons.
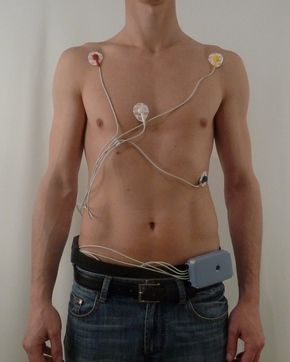
Holter
El Holter és un petit dispositiu electrònic que registra i emmagatzema de manera ambulatòria l’electrocardiograma de la persona usuària durant 24-48 h (vegeu la figura). S’utilitzen en persones amb sospita d’arítmia cardíaca o per al diagnòstic de malaltia isquèmica del cor.
Per fer la prova s’han d’enganxar els elèctrodes a la pell de la persona usuària connectats a l’aparell que es fixa al cos amb unes bandes de subjecció. Una vegada ha passat el temps, es treu l’aparell i es descarreguen les dades amb un ordinador. Aquesta informació és molt útil per detectar possibles alteracions del ritme cardíac, però quan els símptomes són poc freqüents pot ser ineficaç.
Quan passa això també es pot utilitzar un Holter subcutani molt petit, que es col·loca sota la pell amb anestèsia local. En aquest cas pot estar funcionant durant 12 mesos. Consta d’uns elèctrodes connectats a una memòria on s’emmagatzemen les dades; a més, la persona usuària és capaç d’activar-lo quan nota la possible simptomatologia mitjançant un activador o polsador extern.
Hi ha una sèrie d’indicacions per a la persona usuària amb Holter extern:
- La persona usuària tindrà un full amb les seves dades i la data i hora d’inici de la gravació.
- En aquest full ha d’anotar totes les possibles incidències (palpitacions, batecs irregulars, mareig, dolor al pit…).
- La persona pot portar a terme l’activitat quotidiana normal sense limitacions.
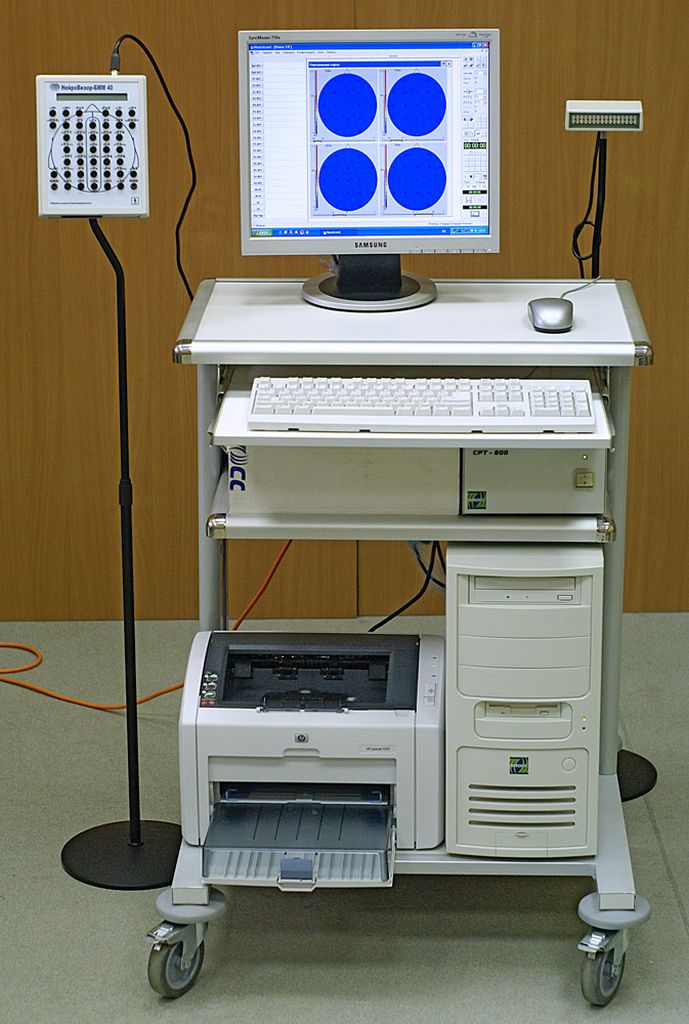
Electroencefalograma
L’electroencefalograma (EEG) és una prova que registra l’activitat elèctrica del cervell. Aquesta es registra col·locant els elèctrodes sobre la superfície del crani de la persona i es tradueix en una representació gràfica on es poden veure les ones que representen els estímuls elèctrics (vegeu la figura).
Les seves aplicacions més comunes són:
- L’epilèpsia.
- Els tumors cerebrals.
- Els abscessos cerebrals.
- Els traumatismes cerebrals.
- Les malalties vasculars cerebrals, com infarts i hemorràgies.
- Neurocirurgia: per detectar i distingir les parts sanes de les malaltes.
L’EEG es fa sota diferents condicions, amb la persona adormida o bé sota estímuls com pot ser un llum intermitent o després de respirar profundament, per induir canvis metabòlics que revelin l’existència d’un focus del cervell amb activitat elèctrica anòmala.
Estudi electrofisiològic
És una prova que serveix per diagnosticar persones que tenen o poden tenir alteracions del ritme cardíac (arítmies). Es pot saber el tipus i la gravetat de les arítmies, en quin lloc del cor estan localitzades i quins trastorns produeix. Això afavoreix la decisió sobre quin tractament és el més indicat.
Abans de fer la prova, la persona ha d’estar en dejú, s’ha de treure la roba i estirar-se en una llitera. Normalment la prova es fa amb sedació. Després s’aplica anestèsia local a la zona de punció, que sol ser el coll, el braç o l’engonal.
Per aquesta zona s’introdueixen uns catèters (cables flexibles, llargs, i prims) que arriben fins al cor guiats per tècniques radioscòpiques. Aquests catèters enregistren l’activitat elèctrica del cor, i també poden servir com a marcapassos si estan connectats a un aparell estimulador extern.
Durant la prova pot ser necessària l’administració d’algun fàrmac o aplicar una descàrrega elèctrica. La prova pot tenir una durada de diverses hores, i en acabar, la persona usuària ha d’estar en repòs unes hores.
La prova pot tenir una sèrie de riscos:
- Palpitacions a causa de la medicació o dels catèters.
- Si apareix algun problema sobtat es pot fer un xoc elèctric.
- Hematomes en la zona de punció.
- Altres complicacions més greus però poc freqüents, com trombosi, flebitis o hemorràgies, entre d’altres.
Estudi electromiogràfic
És una prova que serveix per diagnosticar persones que tenen problemes de músculs o de les neurones motores (cèl·lules nervioses que controlen els músculs). Els resultats d’aquesta prova poden mostrar disfuncions musculars, disfuncions motores o problemes de transmissió entre les neurones i els músculs.
Les aplicacions més comunes són el diagnòstic de distròfies musculars, neuropaties perifèriques, poliomielitis o esclerosi lateral amiotròfica, entre d’altres.
Per fer la prova s’han d’enganxar elèctrodes a la pell de la persona (elèctrodes de superfície), i també s’han d’introduir elèctrodes al múscul amb agulles molt fines. Aquests elèctrodes porten a terme una estimulació elèctrica i fan que els músculs es contreguin, i aquesta activitat es tradueix en gràfics, sons o valors que interpreta un especialista (vegeu la figura). Posteriorment al procediment, la persona usuària pot sentir dolor i patir petits hematomes.
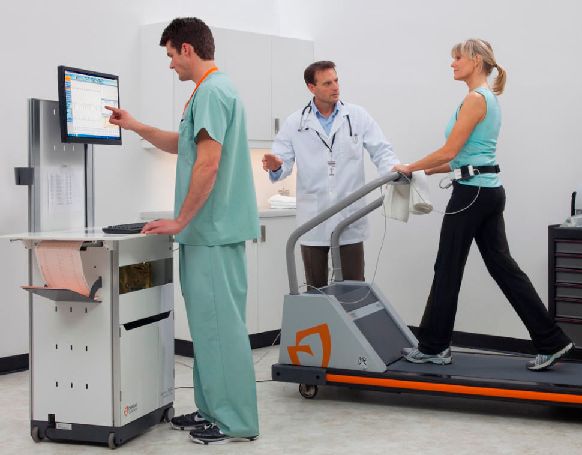
Prova d'esforç cardiopulmonar o ergometria
La prova d’esforç és una prova que consisteix en la realització d’exercici físic per veure la resposta de la persona davant l’esforç.
Com es fan els electrodiagnòstics?
El següent vídeo explica com es realitzen els electrodiagnòstics: bit.ly/2P7Qegj
Les aplicacions més comunes són el diagnòstic de malalties cardiovasculars i respiratòries o per veure com evoluciona la malaltia.
Abans de realitzar la prova, la persona usuària s’ha de fer dos electrocardiogrames, un estirat i un altre dempeus. Després la persona usuària ha de fer l’exercici físic durant un temps que oscil·la entre 6 i 12 minuts, augmentant de manera progressiva la intensitat, normalment amb bicicleta estàtica o amb cinta de córrer (vegeu la figura).
En tot moment s’efectua un monitoratge electrocardiogràfic continu. També s’ha de mesurar periòdicament la tensió arterial i continuar el monitoratge durant el temps de recuperació, entre 3 i 5 minuts.
S’ha de prestar especial atenció:
- En el moment d’esforç màxim.
- Si la persona pateix angina de pit.
- Si la persona manifesta manca d’aire durant la prova.
- En acabar la prova.
El dia de la prova, la persona ha de seguir una sèrie de pautes:
- Portar roba i calçat adequat per fer la prova.
- Cal menjar dues o tres hores abans de la prova.
- No beure alcohol ni cafè almenys tres hores abans de la prova.
- No fer activitat física intensa 12 hores abans.
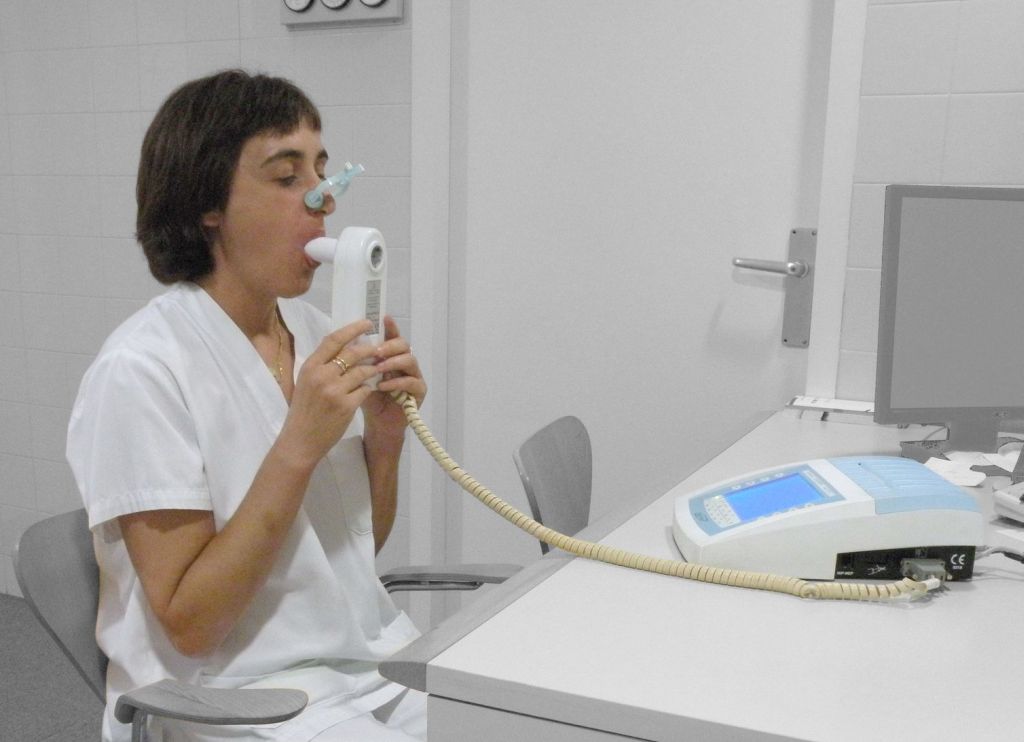
Espirometria simple
L’espirometria simple és una prova diagnòstica que ajuda a conèixer la ventilació pulmonar de la persona usuària. En aquesta prova es mesuren els fluxos i els volums respiratoris.
Com es fa una prova d'esforç?
El següent vídeo explica com es fa una prova d’esforç: bit.ly/2P2TUzY
Les aplicacions més comunes són el diagnòstic i seguiment de malalties de l’aparell respiratori, com la MPOC o l’asma.
Prèviament a l’inici de la prova cal seguir les següents recomanacions:
- No fumar unes hores abans.
- Portar roba ampla.
- Evitar l’exercici intens abans de la prova.
- Menjar amb moderació.
- No prendre begudes excitants una hora abans.
Per fer aquesta prova, la persona usuària ha de seure en una posició còmoda amb el tronc elevat i les cames sense creuar. Se li col·loca una pinça nasal i se li demana que faci una inspiració lenta i progressiva, a continuació s’introdueix el broquet d’un sol ús a la boca segellant els llavis i el tècnic l’animarà que buidi completament els pulmons. Com a mínim s’han d’obtenir tres mesures correctes (vegeu la figura).
Per a la realització d’aquesta prova s’utilitza un aparell anomenat espiròmetre.